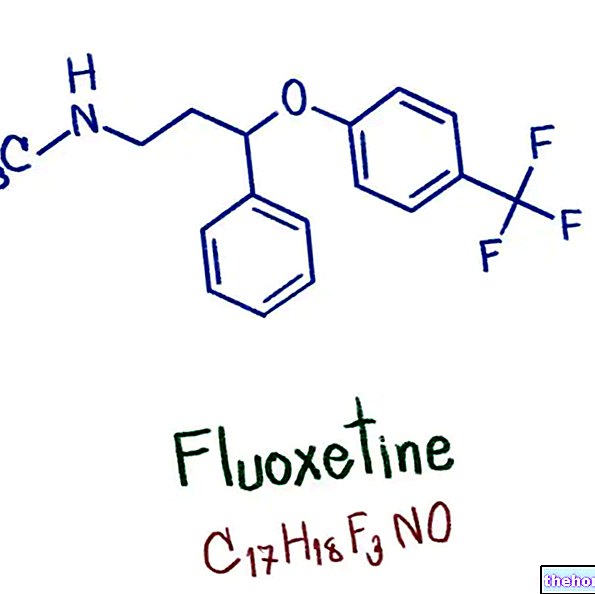
Składniki aktywne: Worykonazol
Vfend 50 mg tabletki powlekane
Vfend 200 mg tabletki powlekane
Ulotki informacyjne Vfend są dostępne dla wielkości opakowań: - Vfend 50 mg tabletki powlekane, Vfend 200 mg tabletki powlekane
- Vfend 40 mg/ml proszek do sporządzania zawiesiny doustnej
Wskazania Dlaczego stosuje się Vfend? Po co to jest?
Vfend zawiera substancję czynną worykonazol. Vfend to lek przeciwgrzybiczy. Działa poprzez zatrzymanie wzrostu lub zabijanie grzybów wywołujących infekcje.
Stosuje się go w leczeniu pacjentów (dorośli i dzieci w wieku powyżej 2 lat) z:
inwazyjna aspergiloza (rodzaj zakażenia grzybiczego wywoływanego przez gatunki Aspergillus),
kandydemia (inny rodzaj zakażenia grzybiczego wywołanego przez gatunki Candida) u pacjentów bez neutropenii (pacjenci, którzy nie mają niezwykle niskiej liczby białych krwinek),
ciężkie i inwazyjne infekcje wywołane przez gatunki Candida, gdy grzyb jest oporny na flukonazol (inny lek przeciwgrzybiczy),
ciężkie infekcje grzybicze wywołane przez gatunki Scedosporium i Fusarium (dwa różne gatunki grzybów).
Vfend jest wskazany u pacjentów z pogarszającymi się zakażeniami grzybiczymi i potencjalnie zagrażającymi życiu.
Zapobieganie zakażeniom grzybiczym u pacjentów po przeszczepie szpiku kostnego wysokiego ryzyka.
Ten produkt powinien być używany wyłącznie pod nadzorem lekarza.
Przeciwwskazania Kiedy nie należy stosować produktu Vfend
Kiedy nie stosować leku Vfend: jeśli pacjent ma uczulenie na worykonazol lub którykolwiek z pozostałych składników tego leku.
Bardzo ważne jest, aby poinformować lekarza lub farmaceutę o przyjmowaniu lub przyjmowaniu jakichkolwiek innych leków, nawet tych nieprzepisanych na receptę, lub leków ziołowych.
Środki ostrożności dotyczące stosowania Informacje ważne przed zastosowaniem leku Vfend
Podczas leczenia lekiem Vfend nie należy stosować leków wymienionych na poniższej liście:
- Terfenadyna (na alergie)
- Astemizol (na alergie)
- Cyzapryd (na problemy żołądkowe)
- Pimozyd (do leczenia chorób psychicznych)
- Chinidyna (dla nieregularnego bicia serca)
- Ryfampicyna (w leczeniu gruźlicy)
- Efawirenz (w leczeniu AIDS) w dawkach 400 mg lub więcej raz dziennie
- Karbamazepina (w leczeniu napadów)
- Fenobarbital (na ciężką bezsenność i drgawki)
- Alkaloidy sporyszu (np. ergotamina, dihydroergotamina; na migrenę)
- Sirolimus (dla pacjentów po przeszczepie)
- Rytonawir (stosowany w leczeniu AIDS) w dawkach 400 mg i większych, dwa razy dziennie
- ziele dziurawca zwyczajnego (dziurawiec zwyczajny - suplement na bazie roślin leczniczych).
Przed rozpoczęciem stosowania leku Vfend należy omówić to z lekarzem, farmaceutą lub pielęgniarką, jeśli:
- wystąpiła reakcja alergiczna na inne azole.
- masz lub cierpiałeś na chorobę wątroby. W przypadku problemów z wątrobą lekarz może przepisać mniejszą dawkę leku Vfend. Podczas leczenia lekiem Vfend lekarz będzie musiał kontrolować czynność wątroby, wykonując badania krwi.
- wiesz, że masz chorobę serca, nieregularne bicie serca, wolne bicie serca lub „nieprawidłowy elektrokardiogram (EKG) zwany „zespołem długiego odstępu QTc”.
Podczas leczenia należy unikać ekspozycji na słońce i światło słoneczne. Ważne jest zakrywanie obszarów skóry wystawionych na działanie słońca i stosowanie filtrów przeciwsłonecznych o wysokim współczynniku ochrony (SPF), ponieważ może wystąpić zwiększona wrażliwość skóry na promienie słoneczne. Te środki ostrożności dotyczą również dzieci.
Podczas leczenia Vfend:
należy natychmiast poinformować lekarza, jeśli się rozwinie;
- oparzenie słoneczne
- ciężka reakcja skórna lub pęcherze
- ból kości
Jeśli rozwinie się u Ciebie którakolwiek z opisanych powyżej chorób skóry, Twój lekarz może skierować Cię do dermatologa, który po konsultacji może zdecydować, że ważne jest regularne odwiedzanie Cię. Przy długotrwałym stosowaniu Vfend istnieje niewielkie ryzyko zachorowania na raka skóry.
Lekarz będzie musiał sprawdzić czynność wątroby i nerek poprzez wykonanie badań krwi.
Dzieci i młodzież
Vfend nie powinien być podawany dzieciom w wieku poniżej 2 lat.
Interakcje Jakie leki lub pokarmy mogą zmienić działanie Vfend
Należy powiedzieć lekarzowi lub farmaceucie, jeśli pacjent przyjmuje, ostatnio przyjmował lub może przyjmować inne leki, nawet te, które nie zostały przepisane.
Niektóre leki przyjmowane jednocześnie z lekiem Vfend mogą zmienić sposób działania leku Vfend lub lek Vfend może zmienić sposób działania tych leków.
Należy poinformować lekarza o przyjmowaniu następujących leków, ponieważ w miarę możliwości należy unikać jednoczesnego leczenia lekiem Vfend:
- Rytonawir (w leczeniu AIDS) w dawkach 100 mg dwa razy dziennie
Należy poinformować lekarza o przyjmowaniu któregokolwiek z tych dwóch leków, ponieważ w miarę możliwości należy unikać jednoczesnego leczenia z lekiem Vfend i może być konieczne dostosowanie dawki worykonazolu:
- Rifabutyna (do leczenia gruźlicy). Jeśli pacjent jest już leczony ryfabutyną, należy monitorować liczbę krwinek i niepożądane działania ryfabutyny.
- Fenytoina (stosowana w leczeniu padaczki) Jeśli pacjent jest już leczony fenytoiną, podczas leczenia lekiem Vfend należy sprawdzać stężenie fenytoiny we krwi i można dostosować przyjmowaną dawkę.
Należy powiedzieć lekarzowi, jeśli pacjent przyjmuje którykolwiek z tych leków, ponieważ może być konieczna modyfikacja dawki lub monitorowanie dawki w celu sprawdzenia, czy te leki i (lub) Vfend nadal przynoszą pożądane działanie:
- Warfaryna i inne antykoagulanty (np. fenprokumon, acenokumarol; spowalniające proces krzepnięcia krwi)
- Cyklosporyna (dla pacjentów po przeszczepie)
- Takrolimus (dla pacjentów po przeszczepie)
- Sulfonylomoczniki (np. tolbutamid, glipizyd i gliburyd) (dla cukrzycy)
- Statyny (np. atorwastatyna, symwastatyna) (w celu obniżenia poziomu cholesterolu)
- Benzodiazepiny (np. midazolam, triazolam) (na ciężką bezsenność i stres)
- Omeprazol (do leczenia wrzodów)
- Doustne środki antykoncepcyjne (jeśli zażywasz Vfend podczas przyjmowania doustnych środków antykoncepcyjnych, mogą wystąpić działania niepożądane, takie jak nudności i zaburzenia miesiączkowania)
- Alkaloidy Vinca (np. winkrystyna i winblastyna) (do leczenia raka)
- Indynawir i inne inhibitory proteazy AIDS (do leczenia AIDS)
- Nienukleozydowe inhibitory odwrotnej transkryptazy (np. efawirenz, delawirdyna, newirapina) (do leczenia AIDS) (niektórych dawek efawirenzu NIE MOŻNA przyjmować razem z Vfend)
- Metadon (do leczenia uzależnienia od heroiny)
- Alfentanyl i fentanyl oraz inne krótko działające opiaty, takie jak sufentanyl (leki przeciwbólowe stosowane w technikach chirurgicznych)
- Oksykodon i inne długo działające opiaty, takie jak hydrokodon (stosowane w leczeniu bólu o nasileniu umiarkowanym do silnego)
- Niesteroidowe leki przeciwzapalne (np. ibuprofen, diklofenak) (stosowane w leczeniu bólu i stanów zapalnych)
- Flukonazol (stosowany w leczeniu zakażeń grzybiczych)
- Ewerolimus (stosowany w leczeniu zaawansowanego raka nerki oraz u pacjentów po przeszczepach)
Ostrzeżenia Ważne jest, aby wiedzieć, że:
Ciąża i karmienie piersią
Leku Vfend nie należy stosować w okresie ciąży, chyba że lekarz zdecyduje inaczej. Kobiety w wieku rozrodczym muszą stosować odpowiednią antykoncepcję. W przypadku zajścia w ciążę podczas leczenia lekiem Vfend należy natychmiast skontaktować się z lekarzem.
Jeśli pacjentka jest w ciąży lub karmi piersią, przypuszcza, że może być w ciąży lub planuje zajść w ciążę, powinna poradzić się lekarza lub farmaceuty przed zastosowaniem tego leku.
Prowadzenie i używanie maszyn
Vfend może powodować niewyraźne widzenie lub irytującą wrażliwość na światło. W takim przypadku nie należy prowadzić pojazdów ani używać żadnych narzędzi ani maszyn. W takich przypadkach skontaktuj się z lekarzem.
Vfend zawiera laktozę
Jeśli pacjent został poinformowany przez lekarza, że ma „nietolerancję niektórych cukrów”, przed przyjęciem leku Vfend należy skontaktować się z lekarzem.
Dawka, metoda i czas podania Jak stosować Vfend: dawkowanie
Ten lek należy zawsze stosować zgodnie z zaleceniami lekarza. W razie wątpliwości skonsultuj się z lekarzem lub farmaceutą.
Twój lekarz ustali odpowiednią dawkę dla Ciebie w oparciu o Twoją wagę i rodzaj zdiagnozowanej infekcji.
Zalecana dawka dla dorosłych (w tym pacjentów w podeszłym wieku) jest następująca:
Na podstawie odpowiedzi pacjenta na leczenie lekarz może zwiększyć dawkę dobową do 300 mg dwa razy na dobę. W przypadku łagodnej do umiarkowanej marskości wątroby lekarz może zdecydować o zmniejszeniu dawki.
Stosowanie u dzieci i młodzieży
Zalecana dawka u dzieci i młodzieży jest następująca:
W zależności od odpowiedzi na leczenie, lekarz może zwiększyć lub zmniejszyć dawkę dobową.
- Tabletki należy podawać tylko wtedy, gdy dziecko jest w stanie połknąć tabletki.
Tabletki należy przyjmować co najmniej godzinę przed lub godzinę po posiłku. Tabletkę połknąć w całości, popijając wodą.
Jeśli dorosły lub dziecko przyjmuje lek Vfend w celu zapobiegania zakażeniom grzybiczym, lekarz może podjąć decyzję o przerwaniu stosowania leku Vfend, jeśli u pacjenta wystąpią jakiekolwiek działania niepożądane związane z leczeniem.
Pominięcie przyjęcia leku Vfend
Ważne jest regularne przyjmowanie tabletek Vfend o tej samej porze każdego dnia. W przypadku pominięcia dawki, następną dawkę należy przyjąć o właściwej porze.Nie należy stosować dawki podwójnej w celu uzupełnienia pominiętych dawek.
Przerwanie stosowania leku Vfend
Wykazano, że przyjmowanie dawek we właściwym czasie może znacznie zwiększyć skuteczność leku. Dlatego ważne jest, aby kontynuować przyjmowanie leku Vfend zgodnie z powyższym opisem, chyba że lekarz zaleci przerwanie leczenia.
Należy kontynuować przyjmowanie leku Vfend do czasu, gdy lekarz zaleci przerwanie leczenia. Nie należy przerywać leczenia wcześniej niż oczekiwano, ponieważ infekcja może się nie wyleczyć. Pacjenci z osłabionym układem odpornościowym lub z trudnymi do leczenia infekcjami mogą wymagać długotrwałego leczenia, aby zapobiec nawrotowi infekcji.
W przypadku przerwania leczenia lekiem Vfend na polecenie lekarza nie powinien wystąpić żaden efekt.
W przypadku dalszych pytań dotyczących stosowania tego leku należy zwrócić się do lekarza, farmaceuty lub pielęgniarki.
Przedawkowanie Co zrobić w przypadku przyjęcia zbyt dużej dawki leku Vfend
W przypadku zażycia większej ilości tabletek niż przepisana (lub jeśli ktoś inny zażyje tabletki) należy skontaktować się z lekarzem lub udać się do najbliższej izby przyjęć Należy zabrać ze sobą opakowanie tabletek Vfend, sprawdzić pod kątem nieprawidłowej nietolerancji światła, jeśli pacjent przyjmuje więcej leku Vfend niż powinien.
Skutki uboczne Jakie są skutki uboczne Vfend
Jak każdy lek, lek ten może powodować działania niepożądane, chociaż nie u każdego one wystąpią.
Jeśli wystąpią skutki uboczne, większość z nich będzie prawdopodobnie nieznaczna i przemijająca. Jednak niektóre mogą być poważne i wymagać pomocy medycznej.
Poważne działania niepożądane – Należy przerwać stosowanie leku Vfend i natychmiast skonsultować się z lekarzem
- Wysypka
- Żółtaczka, nieprawidłowe wyniki testów czynności wątroby
- Zapalenie trzustki
Inne skutki uboczne
Bardzo często: mogą wystąpić u więcej niż 1 na 10 osób
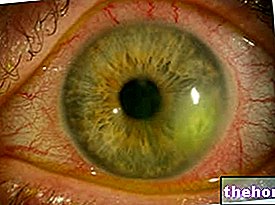
- Zaburzenia widzenia (zaburzenia widzenia, w tym niewyraźne widzenie, zaburzenia widzenia kolorów, nieprawidłowa nietolerancja wzrokowego postrzegania światła, ślepota barw, choroba oczu, widzenie halo, ślepota nocna, widzenie oscylacyjne, widzenie iskier, aura wzrokowa, zmniejszona ostrość widzenia, jasność widzenia, częściowa utrata pola widzenia, plamy przed oczami)
- Gorączka
- Wysypki skórne
- Nudności, wymioty, biegunka
- Bół głowy
- Obrzęk kończyn
- Bóle brzucha
- Trudności w oddychaniu
- Podwyższone enzymy wątrobowe
Często: mogą dotyczyć nie więcej niż 1 na 10 osób
- Zapalenie zatok, zapalenie dziąseł, dreszcze, zmęczenie
- Zmniejszenie, nawet poważne, liczby niektórych rodzajów czerwonych (czasem pochodzenia immunologicznego) i (lub) białych (czasem z gorączką) krwinek, zmniejszenie liczby komórek krwi (zwanych płytkami krwi), które pomagają w krzepnięciu krwi
- Reakcje alergiczne lub przesadna odpowiedź immunologiczna
- Małe stężenie cukru we krwi, małe stężenie potasu we krwi, małe stężenie sodu we krwi
- Lęk, depresja, splątanie, pobudzenie, zaburzenia snu, omamy
- Drgawki, drżenie lub niekontrolowane ruchy mięśni, mrowienie lub nieprawidłowe odczucia skórne, zwiększone napięcie mięśni, senność, zawroty głowy
- Krwawienie w oku
- Problemy z rytmem serca, w tym bardzo szybkie tętno, bardzo wolne tętno, omdlenia
- Niskie ciśnienie krwi, zapalenie żyły (które może być związane z tworzeniem się zakrzepu krwi)
- Ostre trudności w oddychaniu, ból w klatce piersiowej, obrzęk twarzy (usta, warg i wokół oczu), nagromadzenie płynu w płucach
- zaparcia, niestrawność, stany zapalne ust
- Żółtaczka, zapalenie wątroby i uszkodzenie wątroby
- Wysypka, która może prowadzić do poważnych pęcherzy i złuszczania się skóry, charakteryzująca się „płaskim, czerwonym obszarem skóry z małymi zlewnymi guzkami, zaczerwienieniem skóry
- Swędzący
- Wypadanie włosów
- Ból pleców
- Niewydolność nerek, krew w moczu, nieprawidłowe wyniki badań czynności nerek
Niezbyt często: mogą dotyczyć nie więcej niż 1 na 100 osób
- Objawy grypopodobne, podrażnienie i stany zapalne przewodu pokarmowego, stany zapalne przewodu pokarmowego mogące powodować biegunkę poantybiotykową, stany zapalne naczyń limfatycznych
- Zapalenie cienkiej tkanki wyścielającej wewnętrzną ścianę jamy brzusznej i pokrywającej narząd jamy brzusznej
- Powiększone (czasem bolesne) węzły chłonne, niewydolność szpiku kostnego, zwiększona liczba eozynofili
- Zmniejszona czynność nadnerczy, zmniejszona aktywność tarczycy
- Zmiany czynności mózgu, objawy podobne do choroby Parkinsona, uszkodzenie nerwów powodujące drętwienie, ból, mrowienie lub pieczenie dłoni lub stóp
- Problemy z równowagą i koordynacją
- obrzęk mózgu
- Podwójne widzenie, ciężkie choroby oczu, w tym: ból i zapalenie oczu i powiek, nieprawidłowe ruchy gałek ocznych, uszkodzenie nerwu wzrokowego z zaburzeniami widzenia, obrzęk tarczy nerwu wzrokowego
- Zmniejszona wrażliwość na dotyk
- Zmiana smaku
- Zaburzenia słuchu, dzwonienie w uszach, zawroty głowy
- Zapalenie niektórych narządów wewnętrznych - trzustki i dwunastnicy, obrzęk i zapalenie języka
- Powiększenie wątroby, niewydolność wątroby, choroba pęcherzyka żółciowego, kamienie pęcherzyka żółciowego
- Zapalenie stawów, zapalenie żył podskórnych (które może być związane z tworzeniem się zakrzepów krwi)
- Zapalenie nerek, obecność białka w moczu, uszkodzenie nerek
- Bardzo szybkie tętno lub brakujące uderzenia, czasami z nieregularnymi impulsami elektrycznymi
- Nieprawidłowy elektrokardiogram (EKG)
- Zwiększony cholesterol, zwiększony mocznik we krwi
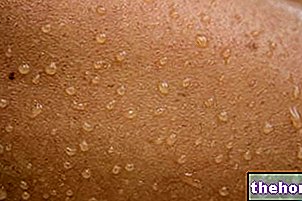
- Alergiczne (czasem ciężkie) reakcje skórne, w tym zagrażająca życiu choroba skóry, powodująca bolesne pęcherze i rany skóry i błon śluzowych, zwłaszcza w jamie ustnej, zapalenie skóry, pokrzywkę, oparzenia słoneczne lub ciężką reakcję skórną po ekspozycji na światło lub słońce, zaczerwienienie i podrażnienie skóry, przebarwienia skóry (czerwone lub fioletowe), które mogą być spowodowane małą liczbą płytek krwi, egzemą
- Reakcja w miejscu infuzji
Rzadko: mogą dotyczyć nie więcej niż 1 na 1000 osób
- Nadczynność tarczycy
- Pogorszenie funkcji mózgu jako poważne powikłanie choroby wątroby
- Utrata większości włókien nerwu wzrokowego, zmętnienie rogówki, mimowolny ruch oka
- Pęcherzowa nadwrażliwość na światło
- Zaburzenie, w którym układ odpornościowy organizmu atakuje część obwodowego układu nerwowego
- Problemy z rytmem serca lub przewodnictwem (czasami śmiertelne)
- Zagrażająca życiu reakcja alergiczna
- Zaburzenia układu krzepnięcia
- Skórne reakcje alergiczne (czasem ciężkie), w tym szybki obrzęk (obrzęk) skóry właściwej, tkanki podskórnej, błony śluzowej i podśluzówkowej, swędzące lub bolesne plamy pogrubionej i czerwonej skóry ze srebrzystymi łuskami, podrażnienie skóry i błon śluzowych, stan życiowy zagrażająca skórze, która oddziela duże części naskórka (zewnętrznej warstwy skóry) od leżących poniżej warstw skóry
- Małe plamy łuskowatej, czasem grubej, suchej skóry z kolcami lub „rogami”
Działania niepożądane o nieznanej częstości:
- Piegi i przebarwienia
Inne znaczące działania niepożądane, których częstość nie jest znana, ale które należy natychmiast zgłosić lekarzowi, to:
- Nowotwór skóry
- Zapalenie tkanek otaczających kości
- Czerwone, łuszczące się plamy lub zmiany skórne w kształcie pierścienia, które mogą być objawami choroby autoimmunologicznej zwanej toczniem rumieniowatym układowym
Ponieważ wykazano, że Vfend wpływa na wątrobę i nerki, lekarz będzie musiał sprawdzić czynność wątroby i nerek poprzez wykonanie badań krwi. Poinformuj lekarza, jeśli masz bóle brzucha lub stolce mają inną konsystencję niż normalnie.
Istnieją doniesienia o występowaniu raka skóry u pacjentów leczonych preparatem Vfend przez dłuższy czas.
U dzieci częściej zgłaszano oparzenia słoneczne lub ciężką reakcję skórną po ekspozycji na światło lub słońce. Jeśli u Ciebie lub Twojego dziecka wystąpią choroby skóry, Twój lekarz może udać się do dermatologa, który może zdecydować, czy dla Ciebie lub Twojego dziecka ważne jest kontynuowanie regularnych wizyt u dermatologa. Podwyższone enzymy wątrobowe były również częściej obserwowane u dzieci.
Jeśli którykolwiek z tych działań niepożądanych utrzymuje się lub jest dokuczliwy, należy poinformować o tym lekarza.
Zgłaszanie skutków ubocznych
W przypadku wystąpienia jakichkolwiek działań niepożądanych należy zwrócić się do lekarza, farmaceuty lub pielęgniarki, w tym wszelkich możliwych działań niepożądanych niewymienionych w tej ulotce. Można również zgłaszać działania niepożądane bezpośrednio za pośrednictwem krajowego systemu zgłaszania. Należy podać więcej informacji na temat bezpieczeństwa stosowania tego leku .
Wygaśnięcie i przechowywanie
Lek należy przechowywać w miejscu niewidocznym i niedostępnym dla dzieci.
Nie stosować tego leku po upływie terminu ważności zamieszczonego na etykiecie.Termin ważności oznacza ostatni dzień podanego miesiąca.
Ten lek nie wymaga żadnych specjalnych warunków przechowywania.
Nie należy wyrzucać żadnych leków do kanalizacji ani domowych pojemników na odpadki. Należy zapytać farmaceutę, jak usunąć leki, których się już nie używa.Pomoże to chronić środowisko.
Inne informacje
Co zawiera Vfend
- Substancją czynną jest worykonazol. Każda tabletka zawiera 50 mg worykonazolu (Vfend tabletki powlekane 50 mg) lub 200 mg worykonazolu (Vfend 200 mg tabletki powlekane).
- Pozostałe składniki to: laktoza jednowodna, skrobia żelowana, kroskarmeloza sodowa, powidon i stearynian magnezu, które tworzą wewnętrzną część tabletki, oraz hypromeloza, dwutlenek tytanu (E 171), laktoza jednowodna i trioctan glicerolu, które tworzą powłokę tabletki .
Opis jak wygląda Vfend i zawartość opakowania
Vfend 50 mg tabletki powlekane to białe lub prawie białe, okrągłe tabletki powlekane z Pfizer po jednej stronie i VOR50 po drugiej.
Tabletki powlekane VFEND 200 mg mają postać białych lub prawie białych tabletek powlekanych w kształcie kapsułki, z wytłoczonym napisem Pfizer po jednej stronie i VOR200 po drugiej.
Vfend 50 mg tabletki powlekane i Vfend 200 mg tabletki powlekane są dostępne w opakowaniach po 2, 10, 14, 20, 28, 30, 50, 56 i 100 tabletek.
Nie wszystkie rozmiary opakowań mogą być wprowadzone na rynek.
Ulotka pakietu źródłowego: AIFA (Włoska Agencja Leków). Treść opublikowana w styczniu 2016 r. Przedstawione informacje mogą być nieaktualne.
Aby mieć dostęp do najbardziej aktualnej wersji, warto wejść na stronę AIFA (Włoskiej Agencji Leków). Zastrzeżenie i przydatne informacje.
01.0 NAZWA PRODUKTU LECZNICZEGO
VFEND 200 MG TABLETKI POWLEKANE FOLIĄ
02.0 SKŁAD JAKOŚCIOWY I ILOŚCIOWY
Każda tabletka zawiera 200 mg worykonazolu.
Substancje pomocnicze o znanym działaniu: każda tabletka zawiera 253,675 mg laktozy jednowodnej. Pełny wykaz substancji pomocniczych, patrz punkt 6.1.
03.0 POSTAĆ FARMACEUTYCZNA
Biała lub biaława tabletka w kształcie kapsułki, z wytłoczonym napisem „PFIZER” po jednej stronie i „VOR200” po drugiej.
04.0 INFORMACJE KLINICZNE
04.1 Wskazania terapeutyczne
Worykonazol jest przeciwgrzybiczym lekiem przeciwgrzybiczym o szerokim spektrum działania i jest wskazany u dorosłych i dzieci w wieku 2 lat i starszych w następujących przypadkach:
Leczenie inwazyjnej aspergilozy.
Leczenie kandydemii u pacjentów bez neutropenii.
Leczenie ciężkich i inwazyjnych infekcji od Kandyda odporny na flukonazol (w tym C. krusei). Leczenie ciężkich zakażeń grzybiczych wywołanych przez Scedosporium spp. I Fusarium spp.
Vfend należy podawać przede wszystkim pacjentom z postępującymi, zagrażającymi życiu zakażeniami.
Profilaktyka inwazyjnych zakażeń grzybiczych u pacjentów wysokiego ryzyka poddawanych allogenicznemu przeszczepieniu krwiotwórczych komórek macierzystych (HSCT (Hematopoietic Stem Cell Transplant)).
04.2 Dawkowanie i sposób podawania
Dawkowanie
Zaburzenia elektrolitowe, takie jak hipokaliemia, hipomagnezemia i hipokalcemia, należy monitorować i w razie potrzeby korygować przed rozpoczęciem leczenia oraz podczas leczenia worykonazolem (patrz punkt 4.4).
Vfend jest również dostępny w postaci tabletek powlekanych 50 mg, proszku 200 mg do sporządzania roztworu do infuzji, proszku 200 mg i rozpuszczalnika do sporządzania roztworu do infuzji oraz proszku 40 mg/ml do sporządzania zawiesiny doustnej.
Leczenie
Dorośli ludzie
Terapię należy rozpocząć od określonej dawki nasycającej Vfend dożylnie lub doustnie, aby osiągnąć stężenie w osoczu w pobliżu pierwszego dnia. stan stabilny.
W oparciu o wysoką biodostępność doustną (96%; patrz punkt 5.2), zmiana z podawania dożylnego na doustne jest możliwa, gdy jest to klinicznie uzasadnione.
Szczegółowe informacje na temat zaleceń dotyczących dawkowania zawiera poniższa tabela:
* Dotyczy również pacjentów w wieku 15 lat i starszych
Czas trwania leczenia
Czas trwania leczenia powinien być jak najkrótszy i powinien być oparty na odpowiedzi klinicznej i mikologicznej pacjenta. W przypadku długotrwałej ekspozycji na worykonazol, tj. dłuższej niż 180 dni (6 miesięcy), należy dokładnie rozważyć stosunek korzyści do ryzyka (patrz punkty 4.4 i 5.1).
Dostosowanie dawki (dorośli)
Jeśli odpowiedź pacjenta na leczenie jest niewystarczająca, dawkę podtrzymującą można zwiększyć do 300 mg dwa razy na dobę doustnie. W przypadku pacjentów o masie ciała poniżej 40 kg dawkę doustną można zwiększyć do 150 mg dwa razy na dobę.
Jeśli pacjent nie toleruje leczenia większą dawką, dawkę doustną należy zmniejszyć jednorazowo o 50 mg do pierwotnej dawki podtrzymującej 200 mg dwa razy na dobę (lub 100 mg dwa razy na dobę w przypadku pacjentów o masie ciała poniżej 40 kg).
W przypadku stosowania profilaktycznego należy zapoznać się z poniższymi informacjami.
Dzieci (od 2 roku życia do niskiej masy ciała (od 12 do 14 lat i do masy ciała)
Worykonazol należy podawać tym młodym nastolatkom w dawkach wskazanych dla dzieci, ponieważ mogą oni metabolizować worykonazol bardziej podobnie do dzieci niż do dorosłych.
Zalecany schemat dawkowania jest następujący:
Uwaga: Na podstawie „analizy farmakokinetyki populacyjnej przeprowadzonej na 112 pacjentach pediatrycznych z obniżoną odpornością w wieku od 2 do
Zaleca się, aby leczenie rozpocząć od podania dożylnego, a podanie doustne należy rozważać dopiero po wystąpieniu znaczącej poprawy klinicznej. Należy zauważyć, że dawka 8 mg/kg podawana dożylnie powoduje ekspozycję na worykonazol około 2 razy większą niż dawka 9 mg/kg podawana doustnie.
Zalecenia dotyczące dawkowania doustnego u dzieci oparte są na badaniach przeprowadzonych z worykonazolem w proszku do sporządzania zawiesiny doustnej. Biorównoważność między proszkiem do sporządzania zawiesiny doustnej a tabletkami nie była badana u dzieci. Ponieważ zakłada się, że czas pasażu żołądkowo-jelitowego jest ograniczony u dzieci, wchłanianie tabletek może być inne u dzieci niż u dorosłych, dlatego zaleca się stosowanie zawiesiny doustnej u dzieci w wieku od 2 do 2 lat.
Wszyscy pozostali młodzież (w wieku od 12 do 14 lat o masie ciała ≥ 50 kg; w wieku od 15 do 17 lat bez względu na masę ciała)
Worykonazol należy podawać w zalecanych dawkach osobom dorosłym.
Dostosowanie dawki (dzieci [od 2 do
Jeśli odpowiedź pacjenta na leczenie jest niewystarczająca, dawkę można stopniowo zwiększać o 1 mg/kg (lub o 50 mg, jeśli początkowo podawano maksymalną dawkę doustną 350 mg). Jeśli pacjent nie toleruje leczenia, dawkę należy stopniowo zmniejszać stopniowo o 1 mg/kg (lub o 50 mg, jeśli początkowo podano maksymalną dawkę doustną 350 mg).
Nie przeprowadzono badań dotyczących stosowania u dzieci w wieku od 2 lat z niewydolnością wątroby lub nerek (patrz punkty 4.8 i 5.2).
Profilaktyka u dorosłych i dzieci
Profilaktykę należy rozpocząć w dniu przeszczepu i można ją podawać do 100 dni. Profilaktyka powinna być jak najkrótsza, biorąc pod uwagę ryzyko rozwoju inwazyjnego zakażenia grzybiczego (ang. inwazyjnego zakażenia grzybiczego), definiowanego przez obecność neutropenii lub immunosupresji. Można kontynuować leczenie do 180 dni po przeszczepie w przypadku utrzymywania się immunosupresji lub wystąpienia GvHD (choroba przeszczep przeciwko gospodarzowi) (patrz punkt 5.1).
Dawka
Zalecany schemat dawkowania w profilaktyce jest taki sam, jak stosowany w leczeniu pacjentów w odpowiednich grupach wiekowych (patrz tabele leczenia powyżej).
Czas trwania profilaktyki
Bezpieczeństwo i skuteczność stosowania worykonazolu przez okres dłuższy niż 180 dni nie zostały odpowiednio zbadane w badaniach klinicznych.
Profilaktykę worykonazolu trwającą dłużej niż 180 dni (6 miesięcy) należy starannie rozważyć pod kątem stosunku korzyści do ryzyka (patrz punkty 4.4 i 5.1).
Poniższe instrukcje dotyczą zarówno terapii, jak i profilaktyki.
Dostosowanie dawki
W przypadku stosowania profilaktycznego nie zaleca się dostosowywania dawki w przypadku braku skuteczności lub wystąpienia działań niepożądanych związanych z terapią.W przypadku wystąpienia działań niepożądanych związanych z terapią należy rozważyć przerwanie leczenia. worykonazol i możliwe zastosowanie alternatywnych leków przeciwgrzybiczych (patrz punkty 4.4 i 4.8).
Dostosowanie dawki w przypadku jednoczesnego podawania
Fenytoinę można podawać razem z worykonazolem, jeśli dawka podtrzymująca worykonazolu zostanie zwiększona z 200 mg do 400 mg doustnie dwa razy na dobę (ze 100 mg do 200 mg dwa razy na dobę doustnie u pacjentów o masie ciała poniżej 40 kg), patrz punkty 4.4 i 4.5.
Jeśli to możliwe, należy unikać podawania worykonazolu razem z ryfabutyną. Jeśli jednak takie połączenie jest bezwzględnie konieczne, dawkę podtrzymującą doustnego worykonazolu można zwiększyć z 200 mg do 350 mg dwa razy na dobę (100 mg do 200 mg doustnie dwa razy na dobę u pacjentów o masie ciała poniżej 40 kg), patrz punkty 4.4 i 4.5.
Efawirenz można podawać z worykonazolem, jeśli dawka podtrzymująca worykonazolu zostanie zwiększona do 400 mg co 12 godzin, a dawka efawirenzu zostanie zmniejszona o 50%, tj. do 300 mg raz na dobę. Po zakończeniu leczenia worykonazolem należy wznowić początkową dawkę efawirenzu (patrz punkty 4.4 i 4.5).
Starsi pacjenci
Nie ma konieczności dostosowania dawkowania u pacjentów w podeszłym wieku (patrz punkt 5.2).
Pacjenci z zaburzeniami czynności nerek
Zaburzenia czynności nerek nie wpływają na farmakokinetykę worykonazolu podawanego doustnie. Dlatego u pacjentów z łagodnymi lub ciężkimi zaburzeniami czynności nerek nie ma konieczności dostosowywania dawki doustnej (patrz punkt 5.2).
Worykonazol jest eliminowany przez hemodializę z klirensem 121 ml/min. 4-godzinna sesja hemodializy nie eliminuje wystarczającej ilości worykonazolu, aby uzasadnić dostosowanie dawki.
Pacjenci z zaburzeniami czynności wątroby
U pacjentów z lekką lub umiarkowaną marskością wątroby (stopień A i B w skali Childa-Pugha) zaleca się stosowanie worykonazolu w standardowych dawkach nasycających, ale dawkę podtrzymującą należy zmniejszyć o połowę (patrz punkt 5.2).
Nie badano stosowania worykonazolu u pacjentów z ciężką przewlekłą marskością wątroby (Child-Pugh C).
Istnieją ograniczone dane dotyczące bezpieczeństwa stosowania Vfend u pacjentów z nieprawidłowymi wynikami testów czynności wątroby (aminotransferaza asparaginianowa [AspAT], aminotransferaza alaninowa [AlAT], fosfataza alkaliczna [AP] lub stężenie bilirubiny całkowitej >5 razy przekraczające górną granicę normy).
Stosowanie worykonazolu wiązało się ze zwiększeniem wskaźników czynności wątroby i występowaniem klinicznych objawów uszkodzenia wątroby, takich jak żółtaczka, dlatego należy go stosować u pacjentów z ciężkimi zaburzeniami czynności wątroby tylko wtedy, gdy korzyści przewyższają potencjalne ryzyko. należy uważnie monitorować, ponieważ może rozwinąć się toksyczność leku (patrz punkt 4.8).
Populacja pediatryczna
Nie ustalono bezpieczeństwa i skuteczności produktu Vfend u dzieci w wieku poniżej 2 lat Obecnie dostępne dane opisano w punktach 4.8 i 5.1, ale nie można sformułować zaleceń dotyczących dawkowania.
Sposób podawania
Tabletki powlekane Vfend należy przyjmować co najmniej godzinę przed lub jedną godzinę po posiłku.
04.3 Przeciwwskazania
Nadwrażliwość na substancję czynną lub na którąkolwiek substancję pomocniczą wymienioną w punkcie 6.1. Jednoczesne podawanie z substratami CYP3A4, terfenadyną, astemizolem, cyzaprydem, pimozydem lub chinidyną, ponieważ zwiększone stężenia tych produktów leczniczych w osoczu mogą powodować wydłużenie odstępu QTc i rzadkie przypadki torsades de pointes (patrz punkt 4.5).
Jednoczesne podawanie z ryfamipicyną, karbamazepiną i fenobarbitalem, ponieważ te produkty lecznicze prawdopodobnie znacznie zmniejszają stężenie worykonazolu w osoczu (patrz punkt 4.5).
Jednoczesne podawanie worykonazolu w standardowych dawkach z efawirenzem w dawkach 400 mg lub większych raz na dobę jest przeciwwskazane, ponieważ efawirenz w tych dawkach znacznie zmniejsza stężenie worykonazolu w osoczu u zdrowych osób. Worykonazol również znacząco zwiększa stężenie efawirenzu w osoczu (patrz punkt 4.5, niższe dawki patrz punkt 4.4).
Jednoczesne podawanie z dużymi dawkami rytonawiru (400 mg i więcej, dwa razy na dobę), ponieważ rytonawir w tych dawkach znacząco zmniejsza stężenie worykonazolu w osoczu u zdrowych osób (patrz punkt 4.5, mniejsze dawki patrz punkt 4.4).
Jednoczesne podawanie z alkaloidami sporyszu (ergotamina, dihydroergotamina), które są substratami CYP3A4, ponieważ zwiększone stężenia tych produktów leczniczych w osoczu mogą powodować sporysz (patrz punkt 4.5).
Jednoczesne podawanie z syrolimusem, ponieważ worykonazol prawdopodobnie spowoduje znaczne zwiększenie stężenia syrolimusu w osoczu (patrz punkt 4.5).
Jednoczesne podawanie z dziurawcem (patrz punkt 4.5).
04.4 Specjalne ostrzeżenia i odpowiednie środki ostrożności dotyczące stosowania
Nadwrażliwość
Należy zachować ostrożność przepisując Vfend pacjentom z nadwrażliwością na inne związki azolowe (patrz również punkt 4.8).
Układu sercowo-naczyniowego
Stosowanie worykonazolu wiązało się z wydłużeniem odstępu QTc Rzadko zgłaszano przypadki torsade de pointes u pacjentów przyjmujących worykonazol, u których występowały czynniki ryzyka, takie jak chemioterapia kardiotoksyczne, kardiomiopatia, hipokaliemia i jednoczesne przyjmowanie leków, które mogły przyczynić się do tego efektu. Worykonazol należy podawać ostrożnie pacjentom ze stanami potencjalnie sprzyjającymi „arytmii”, takimi jak:
• Wrodzone lub nabyte wydłużenie odstępu QTc.
• Kardiomiopatia, szczególnie w przypadku niewydolności serca.
• Bradykardia zatokowa.
• Istniejąca wcześniej objawowa arytmia.
• Jednoczesne stosowanie leków wydłużających odstęp QTc.
Zaburzenia elektrolitowe, takie jak hipokaliemia, hipomagnezemia i hipokalcemia, należy monitorować i w razie potrzeby korygować przed rozpoczęciem leczenia i podczas leczenia worykonazolem (patrz punkt 4.2). Przeprowadzono badanie na zdrowych ochotnikach w celu zbadania wpływu worykonazolu na odstęp QTc po podaniu pojedynczych dawek do 4 razy większych od zwykłej dawki dobowej.Żaden pacjent nie zgłosił odstępu przekraczającego potencjalnie próg 500 ms. klinicznie istotny (patrz punkt 5.1).
Hepatotoksyczność
W badaniach klinicznych zgłaszano rzadkie przypadki ciężkich reakcji wątrobowych podczas leczenia worykonazolem (w tym objawy kliniczne zapalenia wątroby, cholestazy i piorunującej niewydolności wątroby ze zgonami). Epizody reakcji wątrobowych zgłaszano głównie u pacjentów z ciężkimi podstawowymi stanami klinicznymi (głównie nowotworami hematologicznymi). Niektóre przemijające reakcje wątrobowe, w tym zapalenie wątroby i żółtaczka, wystąpiły u pacjentów, u których nie zidentyfikowano innych czynników ryzyka. Przypadki zaburzeń czynności wątroby zwykle ustępowały po przerwaniu leczenia (patrz punkt 4.8).
Monitorowanie czynności wątroby
U pacjentów otrzymujących Vfend należy ściśle monitorować toksyczne działanie na wątrobę. Postępowanie kliniczne powinno obejmować laboratoryjną ocenę czynności wątroby (szczególnie AspAT i AlAT) na początku leczenia lekiem Vfend i co najmniej raz w tygodniu przez pierwszy miesiąc leczenia.Czas leczenia powinien być jak najkrótszy; jeśli na podstawie oceny korzyści/ryzyka leczenie jest przedłużone (patrz punkt 4.2), częstotliwość monitorowania można zmniejszyć do comiesięcznego, w przypadku braku zmian parametrów czynności wątroby.
W przypadku znacznego wzrostu wartości prób wątrobowych, Vfend należy przerwać, chyba że w ocenie lekarza stosunek korzyści do ryzyka leczenia dla pacjenta uzasadnia przedłużone stosowanie.
Monitorowanie czynności wątroby powinno być wykonywane zarówno u dzieci, jak iu dorosłych. Działania niepożądane wpływające na widzenie
Zgłaszano przypadki przedłużających się działań niepożądanych dotyczących wzroku, w tym niewyraźne widzenie, zapalenie nerwu wzrokowego i obrzęk tarczy nerwu wzrokowego (patrz punkt 4.8).
Nerki niepożądane
Obecność ostrej niewydolności nerek obserwowano u ciężko chorych pacjentów otrzymujących Vfend. Pacjenci leczeni worykonazolem prawdopodobnie będą jednocześnie leczeni produktami leczniczymi o działaniu nefrotoksycznym i dlatego występują współistniejące stany, które mogą powodować pogorszenie czynności nerek (patrz punkt 4.8).
Monitorowanie czynności nerek
Pacjentów należy monitorować pod kątem rozwoju zaburzeń czynności nerek. Monitorowanie powinno obejmować ocenę parametrów laboratoryjnych, zwłaszcza kreatyniny w surowicy.
Monitorowanie funkcji trzustki
Pacjenci, zwłaszcza dzieci, z czynnikami ryzyka ostrego zapalenia trzustki (np. niedawno przebyta chemioterapia, przeszczep krwiotwórczych komórek macierzystych [HSCT]) powinni być ściśle monitorowani podczas leczenia produktem Vfend. W tej sytuacji klinicznej można rozważyć monitorowanie amylazy w surowicy lub lipazy w surowicy.
Dermatologiczne reakcje niepożądane
Podczas leczenia lekiem Vfend rzadko dochodziło do złuszczających reakcji skórnych, takich jak zespół Stevensa-Johnsona. Jeśli u pacjenta wystąpi wysypka, należy go ściśle monitorować, a jeśli zmiany ulegają pogorszeniu, należy przerwać podawanie Vfend.
Ponadto stosowanie leku Vfend wiązało się z reakcjami skórnymi o charakterze fototoksyczności i pseudoporfirii.Zaleca się, aby wszyscy pacjenci, w tym dzieci, unikali ekspozycji na bezpośrednie działanie promieni słonecznych podczas leczenia lekiem Vfend i stosowali odpowiednie środki ochronne, takie jak odzież. wysoki współczynnik ochrony (SPF).
Terapia długoterminowa
W przypadku ekspozycji długoterminowej (w leczeniu lub profilaktyce), tj. dłuższej niż 180 dni (6 miesięcy), należy dokładnie rozważyć stosunek korzyści do ryzyka, a lekarze muszą rozważyć potrzebę ograniczenia ekspozycji na Vfend (patrz punkty 4.2 i 5.1). W związku z długotrwałym leczeniem produktem Vfend zgłoszono następujące poważne zdarzenia niepożądane:
ten Rak płaskonabłonkowy skóry (CCS) odnotowano u pacjentów, z których niektórzy zgłaszali wcześniejsze reakcje fototoksyczne. W przypadku wystąpienia reakcji fototoksycznych konieczna jest konsultacja wielodyscyplinarna i skierowanie pacjenta do dermatologa. Należy rozważyć przerwanie leczenia Vfend i zastosowanie alternatywnych leków przeciwgrzybiczych
leczenie preparatem Vfend jest kontynuowane pomimo wystąpienia zmian związanych z fototoksycznością, konieczne jest przeprowadzanie systematycznej i okresowej oceny dermatologicznej w celu umożliwienia szybkiej identyfikacji i leczenia zmian przedrakowych. Vfend należy przerwać w przypadku stwierdzenia przedrakowych zmian skórnych lub raka płaskonabłonkowego.
Tam Niezakaźne zapalenie okostnej z wysokim poziomem fluoru i fosfatazy alkalicznej został zgłoszony w
pacjenci po przeszczepie. Jeśli u pacjenta wystąpi ból szkieletu i nieprawidłowości radiologiczne odpowiadające zapaleniu okostnej, należy rozważyć przerwanie leczenia Vfend po konsultacji wielospecjalistycznej.
Populacja pediatryczna
Bezpieczeństwo i skuteczność u dzieci w wieku poniżej 2 lat nie zostały ustalone (patrz punkty 4.8 i 5.1) Worykonazol jest wskazany u dzieci w wieku 2 lat i starszych Należy monitorować czynność wątroby u obojga dzieci, zarówno u dorosłych, Biodostępność po podaniu doustnym może być ograniczone u pacjentów pediatrycznych między 2 a złym wchłanianiem i bardzo niską masą ciała w stosunku do wieku. W takim przypadku zaleca się dożylne podanie worykonazolu.
Reakcje fototoksyczności występują częściej w populacji pediatrycznej. Na podstawie otrzymanych raportów dotyczących ewolucji w kierunku CCS, w tej populacji pacjentów wymagane są rygorystyczne środki fotoprotekcji, aby przeprowadzić kontrolę dermatologiczną, nawet po przerwaniu terapii.
Profilaktyka
W przypadku wystąpienia działań niepożądanych związanych z leczeniem (hepatotoksyczność, ciężkie reakcje skórne, w tym fototoksyczność i CCS, ciężkie lub przedłużające się zaburzenia widzenia i zapalenie okostnej), należy rozważyć odstawienie worykonazolu i zastosowanie alternatywnych leków przeciwgrzybiczych.
Fenytoina (substrat CYP2C9 i silny induktor CYP450)
W przypadku jednoczesnego podawania fenytoiny z worykonazolem zaleca się ścisłe monitorowanie stężenia fenytoiny. Należy unikać jednoczesnego stosowania worykonazolu i fenytoiny, chyba że korzyści przeważają nad ryzykiem (patrz punkt 4.5).
Efawirenz (induktor CYP450; inhibitor i substrat CYP3A4)
Gdy worykonazol jest podawany jednocześnie z efawirenzem, dawkę worykonazolu należy zwiększyć do 400 mg co 12 godzin, a dawkę efawirenzu należy zmniejszyć do 300 mg co 24 godziny (patrz punkty 4.2, 4.3 i 4.5).
Ryfabutyna (silny induktor CYP450)
Gdy ryfabutyna jest podawana jednocześnie z worykonazolem, zaleca się dokładne monitorowanie pełnej liczby krwinek i działań niepożądanych wywołanych przez ryfabutynę (np. zapalenie błony naczyniowej oka). Należy unikać jednoczesnego stosowania worykonazolu i ryfabutyny, chyba że korzyści przeważają nad ryzykiem (patrz punkt 4.5).
Rytonawir (silny induktor CYP450; inhibitor i substrat CYP3A4)
Należy unikać jednoczesnego podawania worykonazolu i małych dawek rytonawiru (100 mg dwa razy na dobę), chyba że ocena stosunku korzyści do ryzyka uzasadnia stosowanie worykonazolu (patrz punkty 4.3 i 4.5).
Ewerolimus (substrat CYP3A4, substrat P-gp)
Nie zaleca się równoczesnego podawania worykonazolu z ewerolimusem, ponieważ worykonazol może znacząco zwiększać stężenie ewerolimusu. Obecnie nie ma wystarczających danych, aby w takiej sytuacji podać zalecaną dawkę (patrz punkt 4.5).
Metadon (substrat CYP3A4)
Ponieważ stężenia metadonu zwiększają się po jednoczesnym podaniu worykonazolu, zaleca się częste monitorowanie działań niepożądanych związanych z metadonem i epizodów toksyczności, w tym wydłużenia odstępu QTc, podczas jednoczesnego podawania z worykonazolem. Może być konieczne zmniejszenie dawki metadonu (patrz punkt 4.5).
Krótko działające opiaty (substraty CYP3A4)
Należy rozważyć zmniejszenie dawki alfentanylu, fentanylu i innych krótko działających opioidów o budowie zbliżonej do alfentanylu i metabolizowanych przez CYP3A4 (np. sufentanyl) podczas jednoczesnego podawania tych leków z worykonazolem (patrz punkt 4.5). Ponieważ okres półtrwania alfentanylu jest wydłużony 4-krotnie, gdy alfentanyl jest podawany jednocześnie z worykonazolem, a w niezależnym opublikowanym badaniu, jednoczesne stosowanie worykonazolu z fentanylem powodowało zwiększenie średniego AUC 0-? fentanylu, może on występować często może być konieczne monitorowanie działań niepożądanych związanych ze stosowaniem opioidów (w tym dłuższy okres monitorowania czynności układu oddechowego).
Długo działające opiaty (substraty CYP3A4)
Należy rozważyć zmniejszenie dawki oksykodonu i innych długo działających opioidów metabolizowanych przez CYP3A4 (np. hydrokodonu), gdy leki te są podawane jednocześnie z worykonazolem. W takich przypadkach może być konieczne częste monitorowanie działań niepożądanych związanych ze stosowaniem opioidów (patrz punkt 4.5).
Flukonazol (inhibitor CYP2C9, CYP2C19 i CYP3A4)
Jednoczesne podawanie doustnego worykonazolu i doustnego flukonazolu powodowało znaczne zwiększenie Cmax i AUC&? worykonazolu u zdrowych ochotników. W przypadku jednoczesnego podawania z flukonazolem zaleca się wystąpienie działań niepożądanych (patrz punkt 4.5).
Tabletki Vfend zawierają laktozę i nie należy ich stosować u pacjentów z rzadką dziedziczną nietolerancją galaktozy, niedoborem laktazy typu Lapp lub zespołem złego wchłaniania glukozy-galaktozy.
04.5 Interakcje z innymi produktami leczniczymi i inne formy interakcji
Worykonazol jest metabolizowany przez izoenzymy cytochromu P450: CYP2C19, CYP2C9 i CYP3A4 i hamuje ich aktywność. Inhibitory lub induktory tych izoenzymów mogą odpowiednio zwiększać lub zmniejszać stężenie worykonazolu w osoczu, a worykonazol może zwiększać stężenie substancji metabolizowanych przez te izoenzymy CYP450 w osoczu.
O ile nie określono inaczej, badania interakcji z innymi produktami leczniczymi przeprowadzono u zdrowych dorosłych mężczyzn, stosując wielokrotne dawki doustnego worykonazolu w dawce 200 mg dwa razy na dobę (BID) aż do osiągnięcia stan stabilny. Wyniki te dotyczą również innych populacji pacjentów i innych dróg podawania.
Worykonazol należy stosować ostrożnie u pacjentów przyjmujących jednocześnie leki wydłużające odstęp QTc Jednoczesne podawanie tych leków jest przeciwwskazane, ponieważ worykonazol może zwiększać stężenie w osoczu leków metabolizowanych przez izoenzymy CYP3A4 (niektóre leki przeciwhistaminowe, chinidyna, cyzapryd). , pimozyd) (patrz poniżej i punkt 4.3).
Tabela interakcji
Interakcje między worykonazolem a innymi produktami leczniczymi są wymienione w poniższej tabeli („raz na dobę” określane jako „QD”, „dwa razy na dobę” jako „BID”, „trzy razy na dobę” jako „TID” i „nie określono” jako „Nie dotyczy”). Kierunek strzałek dla każdego parametru
Farmakokinetyka oparta jest na 90% przedziale ufności stosunku średniej geometrycznej, który może mieścić się w zakresie (↔), poniżej (?) lub powyżej (↑) zakresu 80-125%. „Gwiazdka (*) oznacza” wzajemną interakcję. AUCt, AUCt i AUC0-? przedstawiają obszar pod krzywą odpowiednio: w przedziale dawek, od czasu zero do czasu z wykrywalnym pomiarem i od czasu zero do nieskończoności.
W tabeli interakcje przedstawiono w następującej kolejności: przeciwwskazania, interakcje wymagające dostosowania dawki i starannego monitorowania klinicznego i/lub biologicznego oraz te, które nie wiążą się ze znaczącymi interakcjami farmakokinetycznymi, ale które mogą mieć znaczenie kliniczne w tej dziedzinie terapeutycznej.
04.6 Ciąża i laktacja
Ciąża
Brak odpowiednich danych dotyczących stosowania produktu Vfend u kobiet w ciąży.
Badania na zwierzętach wykazały szkodliwy wpływ na reprodukcję (patrz punkt 5.3). Potencjalne ryzyko dla ludzi nie jest znane.
Produktu Vfend nie należy stosować w okresie ciąży, chyba że korzyści wyraźnie przewyższają potencjalne ryzyko dla płodu.
Kobiety w wieku rozrodczym
Kobiety w wieku rozrodczym powinny zawsze stosować skuteczną antykoncepcję podczas leczenia.
Czas karmienia
Nie badano przenikania worykonazolu do mleka kobiecego.Należy przerwać karmienie piersią na początku leczenia produktem Vfend.
Płodność
W badaniu na zwierzętach nie wykazano ograniczenia płodności samców i samic szczurów (patrz punkt 5.3).
04.7 Wpływ na zdolność prowadzenia pojazdów i obsługiwania maszyn
Vfend ma niewielki wpływ na zdolność prowadzenia pojazdów i obsługiwania maszyn. Może powodować przejściowe i odwracalne zmiany widzenia, w tym niewyraźne widzenie, zmienioną/wzmocnioną percepcję wzrokową i/lub światłowstręt. Pacjenci powinni unikać potencjalnie niebezpiecznych zadań, takich jak prowadzenie pojazdów lub obsługiwanie maszyn, gdy wystąpią te objawy.
04.8 Działania niepożądane
Podsumowanie profilu bezpieczeństwa
ja | Profil bezpieczeństwa worykonazolu oparto na ogólnej bazie danych ponad 2000 pacjentów (z czego 1655 pacjentów włączonych do badań terapeutycznych i 279 do badań profilaktycznych). Jest to niejednorodna populacja obejmująca pacjentów z nowotworami złośliwymi układu krwiotwórczego, pacjentów zakażonych wirusem HIV z kandydozą przełyku i opornymi zakażeniami grzybiczymi, pacjentów bez neutropenii z kandydemią lub aspergilozą oraz zdrowych ochotników. Siedemset pięciu pacjentów otrzymywało worykonazol przez ponad 12 tygodni, a 164 z nich było leczonych worykonazolem przez ponad 6 miesięcy.
Najczęściej zgłaszanymi działaniami niepożądanymi były zaburzenia widzenia, gorączka, wysypka, wymioty, nudności, biegunka, ból głowy, obrzęki obwodowe, nieprawidłowe wyniki testów czynności wątroby, niewydolność oddechowa i ból brzucha.
Działania niepożądane miały na ogół nasilenie łagodne do umiarkowanego. Nie stwierdzono klinicznie istotnych różnic, gdy dane dotyczące bezpieczeństwa były analizowane na podstawie wieku, rasy lub płci.
Tabela działań niepożądanych
Ponieważ większość badań przeprowadzono w sposób otwarty, wszystkie działania niepożądane, które mogą mieć związek przyczynowy, wymieniono w poniższej tabeli i podzielono według
klasyfikacja i częstotliwość systemów organicznych.
Kategorie częstości są wskazane jako: bardzo często (≥1/10), często (≥1/100 i
W każdej grupie częstości działania niepożądane są przedstawione w kolejności malejącego nasilenia.
* Skutki uboczne zidentyfikowane podczas stosowania po wprowadzeniu do obrotu.
Opis wybranych działań niepożądanych
Zaburzenia widzenia
W badaniach klinicznych przypadki zaburzeń widzenia były bardzo częste podczas stosowania worykonazolu. W badaniach terapeutycznych bardzo często występowały zaburzenia widzenia związane z leczeniem worykonazolem. W tych badaniach klinicznych, zarówno z krótkotrwałym, jak i długotrwałym leczeniem, około 21% pacjentów zgłaszało zmienioną/zwiększoną percepcję wzrokową, niewyraźne widzenie, zmienioną percepcję kolorów lub światłowstręt. Te zaburzenia widzenia były przemijające i całkowicie odwracalne, a większość ustępowała samoistnie w ciągu 60 minut, bez klinicznie istotnych długotrwałych efektów widzenia.Obserwowano, że działania te ustępują podczas dalszego leczenia worykonazolem. Zaburzenia widzenia były na ogół łagodne, rzadko wymagały przerwania leczenia i nie wiązały się z długotrwałymi następstwami. Zaburzenia widzenia mogą być związane ze zwiększonymi stężeniami i (lub) dawkami w osoczu.
Mechanizm działania jest nieznany, chociaż miejsce działania prawdopodobnie znajduje się w siatkówce.W badaniu na zdrowych ochotnikach, oceniającym wpływ worykonazolu na czynność siatkówki, worykonazol powodował zmniejszenie amplitudy śladu na elektroretinogramie (ERG). . ERG mierzy prądy elektryczne w siatkówce.Zmiany wykryte w ERG nie uległy pogorszeniu w ciągu 29 dni leczenia i całkowicie ustąpiły po odstawieniu worykonazolu.
Po wprowadzeniu produktu do obrotu zgłaszano przypadki przedłużających się działań niepożądanych dotyczących wzroku (patrz punkt 4.4).
Reakcje dermatologiczne
Reakcje dermatologiczne występowały często u pacjentów leczonych worykonazolem w badaniach klinicznych, ale ci pacjenci mieli ciężką chorobę podstawową i przyjmowali w tym samym czasie inne leki. Większość przypadków wysypki skórnej miała nasilenie łagodne do umiarkowanego. Podczas leczenia produktem Vfend rzadko występowały ciężkie reakcje skórne, w tym zespół Stevensa-Johnsona, toksyczna nekroliza naskórka i rumień wielopostaciowy.
Jeśli u pacjenta wystąpi wysypka skórna, należy ją ściśle monitorować, a w przypadku nasilenia zmian należy przerwać leczenie produktem Vfend. Zgłaszano reakcje nadwrażliwości na światło, szczególnie podczas długotrwałego leczenia (patrz punkt 4.4).
U pacjentów leczonych preparatem Vfend przez dłuższy czas zgłaszano przypadki raka płaskonabłonkowego skóry; mechanizm nie został ustalony (patrz punkt 4.4).
Test czynności wątroby
W programie klinicznym dotyczącym worykonazolu ogólna częstość występowania istotnych zaburzeń aktywności aminotransferaz wyniosła 13,5% (258/1918) u pacjentów leczonych worykonazolem.Zmiany wskaźników czynności wątroby mogą być związane ze zwiększonymi stężeniami i (lub) dawkami w osoczu.
Większość nieprawidłowości w testach czynności wątroby ustąpiła podczas leczenia bez dostosowania dawki lub po dostosowaniu dawki, w tym po przerwaniu leczenia.
Leczenie worykonazolem rzadko wiązało się z ciężkimi przypadkami hepatotoksyczności u pacjentów z innymi poważnymi chorobami podstawowymi. Wśród nich było kilka przypadków żółtaczki i rzadkie przypadki zapalenia wątroby i niewydolności wątroby prowadzące do śmierci pacjenta (patrz punkt 4.4).
Profilaktyka
W otwartym, porównawczym, wieloośrodkowym badaniu porównującym worykonazol i itrakonazol jako profilaktykę pierwotną u dorosłych i młodzieży poddawanych allogenicznemu przeszczepieniu hematopoetycznych komórek macierzystych (HSCT) bez wcześniejszego pewnego lub prawdopodobnego IFI, trwałe odstawienie worykonazolu z powodu działań niepożądanych zgłoszono w 39,3% przypadków w porównaniu z 39,6% przypadków w ramieniu itrakonazolu. Zdarzenia niepożądane dotyczące wątroby związane z leczeniem spowodowały przerwanie stosowania badanego leku u 50 pacjentów (21,4%) leczonych worykonazolem i 18 pacjentów (7,1%) leczonych itrakonazolem.
Populacja pediatryczna
Bezpieczeństwo worykonazolu badano u 285 dzieci w wieku 2 lat z zaburzeniami rytmu serca, zapaleniem trzustki, zwiększonym stężeniem bilirubiny we krwi, zwiększoną aktywnością enzymów wątrobowych, wysypką i obrzękiem tarczy nerwu wzrokowego. W fazie wprowadzania produktu do obrotu zgłaszano przypadki zapalenia trzustki u dzieci i młodzieży.
Zgłaszanie podejrzewanych działań niepożądanych
Zgłaszanie podejrzewanych działań niepożądanych występujących po dopuszczeniu produktu leczniczego do obrotu jest ważne, ponieważ umożliwia ciągłe monitorowanie stosunku korzyści do ryzyka produktu leczniczego. Osoby należące do fachowego personelu medycznego powinny zgłaszać wszelkie podejrzewane działania niepożądane za pośrednictwem krajowego systemu zgłaszania.
04.9 Przedawkowanie
W badaniach klinicznych wystąpiły 3 przypadki przypadkowego przedawkowania. Wszystkie te przypadki wystąpiły u pacjentów pediatrycznych, którzy otrzymywali lek dożylnie w dawce pięciokrotnie przekraczającej maksymalną zalecaną dawkę. Jedynym działaniem niepożądanym, które wystąpiło, był pojedynczy przypadek światłowstrętu trwający 10 minut.
Odtrutka na worykonazol nie jest znana.
Worykonazol jest eliminowany przez dializę z klirensem 121 ml/min. W przypadku przedawkowania dializa może pomóc w usunięciu worykonazolu z organizmu.
05.0 WŁAŚCIWOŚCI FARMAKOLOGICZNE
05.1 Właściwości farmakodynamiczne
Grupa farmakoterapeutyczna: leki przeciwgrzybicze do stosowania ogólnego, pochodne triazolu, kod ATC: J02AC03.
Mechanizm akcji
Worykonazol jest triazolowym środkiem przeciwgrzybiczym. Jego głównym mechanizmem działania jest hamowanie mediowanej przez cytochrom P-450 demetylacji 14-alfa-lanosterolu, niezbędnego etapu biosyntezy grzybowego ergosterolu. błonę komórkową grzyba i może leżeć u podstaw przeciwgrzybiczego działania worykonazolu. Było oczywiste, że worykonazol jest bardziej selektywny dla cytochromu P-450 grzybów niż dla różnych układów enzymatycznych cytochromu P-450 ssaków.
Korelacja farmakokinetyczno-farmakodynamiczna
W 10 badaniach terapeutycznych mediana średnich i maksymalnych stężeń w osoczu u poszczególnych osób obliczona we wszystkich badaniach wynosiła odpowiednio 2425 ng/ml (zakres międzykwartylowy od 1193 do 4380 ng/ml) i 3742 ng/ml (zakres międzykwartylowy od 2027 do 6302 ng/ml). W badaniach klinicznych nie stwierdzono dodatniej korelacji między średnim, maksymalnym lub minimalnym stężeniem w osoczu a skutecznością i tej korelacji nie oceniano w badaniach profilaktycznych.
Analizy farmakodynamiczno-farmakodynamiczne danych z badań klinicznych wykazały dodatni związek między stężeniami worykonazolu w osoczu a nieprawidłowymi wynikami testów czynności wątroby i zaburzeniami widzenia. Dostosowania dawki nie były oceniane w badaniach dotyczących profilaktyki.
Skuteczność kliniczna i bezpieczeństwo
Worikonazol in vitro wykazuje „szerokie spektrum działania przeciwgrzybiczego z” wysoką siłą przeciwgrzybiczą przeciwko gatunkom Kandyda (włączając C. krusei, oporne na flukonazol i oporne szczepy C. glabrata I C. albicans) oraz „działanie grzybobójcze przeciwko wszystkim gatunkom Aspergillus badane. Ponadto worykonazol wykazuje działanie grzybobójcze in vitro przeciwko pojawiającym się patogenom grzybowym, w tym takim jak lo Scedosporium albo Fusarium którzy mają ograniczoną wrażliwość na obecnie dostępne leki przeciwgrzybicze.
Wykazano skuteczność kliniczną (definiowaną jako odpowiedź częściową lub całkowitą) dla: Aspergillus spp., w tym A. flavus, A. fumigatus, A. terreus. A. niger, A nidulans; dla Kandyda spp., w zestawie C. albicans, C. glabrata, C. krusei, C. parapsilosis i C. tropicalis i ograniczona liczba C. dubliniensis C. inconspicua, I C. guilliermondii; dla Scedosporium spp., w tym S. apiospermum, S. prolificans e dla Fusarium spp.
Inne leczone zakażenia grzybicze (często z częściową lub całkowitą odpowiedzią) obejmują pojedyncze przypadki: Alternaria spp., Blastomyces dermatitidis, Blastoschizomyces capitatus, Cladosporium spp., Coccidioides immitis, Conidiobolus coronatus, Cryptococcus neoformans, Exserohilum rostratum, Exophiala spinifera, Fonsecaea pedrosoi, Madurella mycetomatis, Paecilomyces lilacinus, Penicillium spp., w tym P. marneffei, Phialophora richardsiae, Scopulariopsis brevicaulis I Trichosporon spp., w tym infekcje z T. beżowy.
Aktywność in vitro przeciwko szczepom grzybów z izolacji klinicznej zaobserwowano dla Akremonia spp., Alternaria spp., dwubiegunowy spp., Cladophialophora spp. I Histoplazma capsulatum, przy czym większość szczepów hamuje stężenie worykonazolu między 0,05 a 2 mcg/ml.
Wykazano aktywność in vitro przeciwko następującym patogenom, ale znaczenie kliniczne nie jest znane: Krzywizna spp. I Sporothrix spp.
Punkty przerwania
Przed rozpoczęciem leczenia należy pobrać próbki do hodowli grzybów i inne ważne badania laboratoryjne (serologiczne, histopatologiczne), aby móc wyizolować i zidentyfikować drobnoustroje odpowiedzialne za zakażenie.Leczenie można rozpocząć przed uzyskaniem wyników hodowli i innych badań laboratoryjnych są dostępne, jednak po uzyskaniu wyników konieczne będzie odpowiednie dostosowanie terapii przeciwinfekcyjnej.
Do patogennych gatunków grzybów najczęściej zaangażowanych w wywoływanie infekcji u ludzi należą: C. albicans, C. parapsilosis, C. tropicalis, C. glabrata I C. Krusei; wszystkie wykazują minimalne stężenia hamujące (MIC) mniejsze niż 1 mg/l w stosunku do worykonazolu.
Jednak biznes in vitro worykonazolu przeciwko różnym gatunkom Kandyda nie jest jednolita. Specjalnie dla C. glabrata, MIC worykonazolu szczepów opornych na flukonazol są proporcjonalnie wyższe niż względne MIC szczepów wrażliwych na flukonazol. Dlatego należy podjąć każdą próbę identyfikacji gatunku Kandyda. Jeśli dostępny jest test wrażliwości in vitro na leki przeciwgrzybicze, wyniki MIC można interpretować przy użyciu wartości granicznych ustalonych przez Europejski Komitet ds. Badania Wrażliwości Drobnoustrojów (EUCAST).
Punkty przerwania EUCAST
Doświadczenie kliniczne
Sukces kliniczny w tej sekcji jest zdefiniowany jako częściowa lub całkowita odpowiedź.
Infekcje od Aspergillus - skuteczność u pacjentów z aspergilozą i złym rokowaniem
Worykonazol ma działanie grzybobójcze in vitro w stronę Aspergillus spp. W otwartym, randomizowanym, wieloośrodkowym badaniu z udziałem 277 pacjentów z obniżoną odpornością, leczonych przez 12 tygodni, wykazano zwiększenie skuteczności i przeżycia u pacjentów leczonych worykonazolem w porównaniu z pacjentami leczonymi konwencjonalną amfoterycyną B w pierwotnym leczeniu ostrej inwazyjnej aspergilozy. dawką nasycającą 6 mg/kg co 12 godzin przez pierwsze 24 godziny, a następnie dawką podtrzymującą 4 mg/kg co 12 godzin przez co najmniej 7 dni. Następnie terapię zastąpiono preparatem doustnym w dawce 200 mg co 12 godzin Mediana czasu trwania dożylnego leczenia worykonazolem wyniosła 10 dni (zakres 2-85 dni) Po dożylnym leczeniu worykonazolem mediana czasu trwania doustnego leczenia worykonazolem wyniosła 76 dni (zakres 2-232 dni).
Zadowalająca odpowiedź ogólna (całkowite lub częściowe ustąpienie wszystkich objawów, przypisywanych objawów, nieprawidłowości radiologicznych/bronchoskopowych występujących na początku badania) zaobserwowano u 53% pacjentów leczonych worykonazolem w porównaniu z 31% pacjentów leczonych lekiem porównawczym. Wskaźnik przeżycia dla worykonazolu po 84 dniach był znacząco wyższy niż dla leku porównawczego i zaobserwowano klinicznie i statystycznie istotną korzyść na korzyść worykonazolu zarówno pod względem czasu do zgonu, jak i zgonu w czasie, jaki upłynął do zakończenia leczenia z powodu toksyczności leku .
Badanie to potwierdziło wyniki poprzedniego badania prospektywnego, w którym uzyskano pozytywne wyniki u osób z czynnikami ryzyka złego rokowania, w tym chorobą przeszczep przeciwko gospodarzowi, a w szczególności z lokalizacjami mózgu (zwykle związanymi ze śmiertelnością około 100%) .
Badania te obejmowały leczenie aspergilozy o lokalizacji mózgowej, zatokowej, płucnej i rozsianej u pacjentów poddawanych przeszczepieniu szpiku kostnego i narządów miąższowych, z nowotworami hematologicznymi, rakiem i AIDS.
Kandydemia u pacjentów bez neutropenii
Skuteczność worykonazolu w porównaniu ze schematem leczenia amfoterycyną B, a następnie flukonazolem w pierwotnym leczeniu kandydemii wykazano w otwartym badaniu porównawczym. Do badania włączono 370 pacjentów bez neutropenii (w wieku powyżej 12 lat) z udokumentowaną kandydemią [248]. z których leczono worykonazolem.U 9 pacjentów w grupie worykonazolu i 5 w grupie amfoterycyny B, a następnie flukonazolu wykazano również obecność udokumentowanego ogólnoustrojowego zakażenia grzybiczego. Z badania wykluczono pacjentów z niewydolnością nerek. Mediana czasu trwania leczenia wynosiła 15 dni dla obu ramion leczenia. W analizie pierwotnej sukces kliniczny, ślepo oceniany przez Komitet ds. Przeglądu Danych (CRD) dla badania produktów leczniczych, został zdefiniowany jako ustąpienie/poprawa wszystkich klinicznych objawów przedmiotowych i podmiotowych zakażenia z eradykacją Kandyda z krwi i zakażonej tkanki głębokiej 12 tygodni po zakończeniu leczenia. Pacjentów, których nie oceniono 12 tygodni po zakończeniu leczenia, uznano za niepowodzenia. W tej analizie sukces kliniczny stwierdzono u 41% pacjentów w obu grupach leczenia.
W analizie wtórnej ocena przyjęta przez Komisję ds. Przeglądu Danych (CRD), która uwzględniała stan kliniczny pacjenta na ostatniej wizycie wykonanej zgodnie z harmonogramem przedstawionym w badaniu (zakończenie leczenia lub 2, 6 lub 12 tygodni po zakończenia leczenia), wykazał kliniczny sukces worykonazolu przeciw schemat leczenia z amfoterycyną B, a następnie flukonazolem w ilości odpowiednio 65% i 71%.
Ocenę powodzenia klinicznego dokonaną przez badacza podczas każdej z wizyt w ramach badania przedstawiono w poniższej tabeli.
Ciężkie infekcje od Kandyda oporny
Badaniem objęto 55 pacjentów z ciężkimi zakażeniami ogólnoustrojowymi Kandyda oporne (w tym kandydemia, rozsiana kandydoza i inne kandydozy inwazyjne), w których wcześniejsze leczenie przeciwgrzybicze, zwłaszcza flukonazolem, nie było skuteczne. Pozytywną odpowiedź uzyskano u 24 pacjentów (w 15 przypadkach odpowiedź była całkowita, w 9 przypadkach częściowa). W gatunku nie albicany oporna na flukonazol, pozytywny wynik zaobserwowano w 3 z 3 przypadków C. krusei (pełna odpowiedź) oraz w 6 na 8 przypadków C. glabrata (5 pełnych odpowiedzi, 1 częściowa odpowiedź). Dane dotyczące skuteczności klinicznej są poparte ograniczoną ilością danych dotyczących wrażliwości.
Infekcje od Scedosporium I Fusarium
Wykazano, że worykonazol jest skuteczny przeciwko następującym rzadkim patogenom grzybiczym:
Scedosporium spp.: Pozytywną odpowiedź na leczenie worykonazolem zaobserwowano u 16 (6 całkowitych i 10 częściowych odpowiedzi) z 28 pacjentów z S. aiospermum oraz w 2 (w obu przypadkach odpowiedzi częściowe) z 7 pacjentów z S. prolificans. Ponadto pozytywną odpowiedź zaobserwowano u 1 na 3 pacjentów z zakażeniami wywołanymi przez więcej niż jeden organizm, w tym: Scedosporium spp.
Fusarium spp.: Siedmiu z 17 pacjentów (3 pełne i 4 częściowe odpowiedzi) było skutecznie leczonych worykonazolem. Spośród tych 7 pacjentów 3 miało „infekcję oka, 1 infekcję zatok, a 3” infekcję rozsianą. Czterech innych pacjentów z fuzariozą miało infekcję wywołaną różnymi drobnoustrojami, u 2 z nich wynik leczenia był pozytywny.
Większość pacjentów otrzymujących worykonazol w leczeniu wyżej wymienionych rzadkich zakażeń wykazywała nietolerancję lub oporność na wcześniejszą terapię przeciwgrzybiczą.
Profilaktyka pierwotna inwazyjnych zakażeń grzybiczych - skuteczność u pacjentów poddawanych allogenicznemu przeszczepieniu komórek macierzystych (HSCT) bez wcześniejszego pewnego lub prawdopodobnego inwazyjnego zakażenia grzybiczego (IFI).
Worykonazol porównywano z itrakonazolem w profilaktyce pierwotnej w otwartym, porównawczym, wieloośrodkowym badaniu z udziałem dorosłych i młodzieży przeszczep komórek alogenicznych hematopoetyczne komórki macierzyste (HSCT) bez pewnej lub prawdopodobnej wcześniejszej IFI. Sukces badania zdefiniowano jako możliwość kontynuowania profilaktyki badanego leku przez 100 dni po przeszczepie (HSCT) (bez przerwy > 14 dni) oraz przeżycie bez wystąpienia pewnego lub prawdopodobnego IFI przez 180 dni po przeszczepie (HSCT). Grupa Intent-To-Treat (MITT) obejmowała 465 pacjentów, którzy przeszli przeszczep allogeniczny (HSCT), w tym 45% z ostrą białaczką szpikową (AML). 58% pacjentów było poddawanych leczeniu kondycjonującemu mieloablacyjnemu. Profilaktykę badanego leku rozpoczęto natychmiast po przeszczepie ( HSCT): 224 pacjentów otrzymywało worykonazol i 241 pacjentów z itrakonazolem Średni czas profilaktyki badanym lekiem wynosił 96 dni dla worykonazolu i 68 dni dla itrakonazolu w grupie MITT.
Wskaźniki powodzenia i inne drugorzędowe punkty końcowe przedstawiono w poniższej tabeli:
* Pierwszorzędowy punkt końcowy badania
** Różnica w proporcjach, 95% CI i wartości p uzyskane po korekcie o randomizację
Częstość występowania IFI przed dniem 180 i pierwszorzędowy punkt końcowy badania, sukces w dniu 180, odpowiednio u pacjentów z ostrą białaczką szpikową (AML) i poddanych schematowi kondycjonowania mielolabacyjnego przedstawiono w poniższej tabeli:
LMA
* Pierwszorzędowy punkt końcowy badania
** Równoważność wykazana z marginesem 5%
***Różnica w proporcjach i 95% CI uzyskana po korekcie o randomizację
Schematy kondycjonowania mieloablacyjnego
* Pierwszorzędowy punkt końcowy badania
** równoważność wykazana z marginesem 5%
***Różnica w proporcjach i 95% CI uzyskana po korekcie o randomizację
Profilaktyka wtórna IFI - Skuteczność u pacjentów poddawanych allogenicznemu przeszczepieniu hematopoetycznych komórek macierzystych (HSCT), u których nie wystąpiła wcześniej pewna lub prawdopodobna inwazyjna infekcja grzybicza (IFI)
Worykonazol badano jako drugorzędowy lek profilaktyczny w otwartym, nieporównawczym, wieloośrodkowym badaniu z udziałem dorosłych pacjentów poddawanych allogenicznemu przeszczepowi komórek krwiotwórczych (HSCT) z pewnym lub prawdopodobnym wcześniejszym IFI. Pierwszorzędowym punktem końcowym był częstość występowania pewnego lub prawdopodobnego IFI w ciągu pierwszego roku po HSCT.Grupa MITT obejmowała 40 pacjentów z wcześniejszym IFI, w tym 31 z aspergilozą, 5 z kandydozą i 4 z innymi typami IFI. profilaktyka lekowa trwała 95,5 dnia w grupie MITT.
Pewne lub prawdopodobne IFI rozwinęło się u 7,5% (3/40) pacjentów w pierwszym roku po HSCT, w tym u jednego chorego z kandydemią, u jednego ze scedosporiozą (oba nawroty poprzedniego IFI) i u jednego z zygomikozą. Wskaźnik przeżycia wyniósł 80,0% (32/40) w dniu 180 i 70,0% (28/40) po 1 roku.
Czas trwania leczenia
W badaniach klinicznych 705 pacjentów było leczonych worykonazolem przez ponad 12 tygodni, a 164 z nich przyjmowało lek przez ponad 6 miesięcy.
Populacja pediatryczna
Sześćdziesięciu jeden pacjentów pediatrycznych w wieku od 9 miesięcy do 15 lat z rozpoznanymi lub prawdopodobnymi inwazyjnymi zakażeniami grzybiczymi leczono worykonazolem. Populacja ta obejmowała 34 pacjentów w wieku od 2 do
Większość (57/61) nie odpowiedziała na wcześniejsze terapie przeciwgrzybicze. Badania terapeutyczne obejmowały 5 pacjentów w wieku 12-15 lat, podczas gdy pozostali pacjenci otrzymywali worykonazol w ramach programów współczucia. Choroby podstawowe u tych pacjentów obejmowały nowotwory hematologiczne (27 pacjentów) i przewlekłą chorobę ziarniniakową (14 pacjentów). Najczęściej leczoną infekcją grzybiczą była aspergiloza (43/61; 70%).
Badania kliniczne dotyczące odstępu QTc
Przeprowadzono randomizowane, krzyżowe badanie z pojedynczą dawką w porównaniu z placebo w celu oceny wpływu na odstęp QTc u zdrowych ochotników leczonych ketokonazolem i trzema dawkami worykonazolu podawanymi doustnie. dla worykonazolu wynosiły odpowiednio 5,1, 4,8 i 8,2 ms dla worykonazolu i 7,0 ms dla ketokonazolu 800 mg. Żaden pacjent w żadnej grupie nie zgłosił wydłużenia odstępu QTc o ≥ 60 ms od wartości wyjściowej. U żadnego pacjenta nie stwierdzono potencjalnie istotnego klinicznie odstępu większego niż próg 500 ms.
05.2 Właściwości farmakokinetyczne
Ogólna charakterystyka farmakokinetyczna
Farmakokinetykę worykonazolu badano u zdrowych osób, w specjalnych populacjach iu pacjentów. Podczas doustnego podawania dawek 200 mg-300 mg dwa razy na dobę przez 14 dni u pacjentów z ryzykiem aspergilozy (głównie z nowotworami złośliwymi tkanek limfatycznych i krwiotwórczych) zaobserwowano właściwości farmakokinetyczne szybkiego i stałego wchłaniania, akumulacji i nieliniowości farmakokinetyka była zgodna z wartościami obserwowanymi u zdrowych ochotników.
Farmakokinetyka worykonazolu nie jest liniowa ze względu na wysycenie jego metabolizmu. Z tego powodu, gdy dawki są zwiększane, występuje „ekspozycja na lek, która nie jest proporcjonalna do dawki, ale większa. Szacuje się, że średnio zwiększenie dawki doustnej z 200 mg dwa razy dziennie do 300 mg dwa razy dziennie. prowadzi do 2,5-krotnego wzrostu ekspozycji na lek (AUCt). Doustna dawka podtrzymująca 200 mg (lub 100 mg dla pacjentów o masie ciała poniżej 40 kg) powoduje „ekspozycja na worykonazol podobna do podania dożylnego 3 mg/kg. Doustna dawka podtrzymująca 300 mg (lub 150 mg dla pacjentów z masa ciała poniżej 40 kg) powoduje „ekspozycja podobna do podania dożylnego 4 mg/kg. Przy podawaniu zalecanych dożylnych lub doustnych dawek nasycających stężenia w osoczu zbliżone do stan stabilny są osiągane w ciągu pierwszych 24 godzin po podaniu. Jeśli dawka nasycająca nie zostanie podana, po podaniu wielu dawek dwa razy na dobę i stężeń następuje kumulacja stan stabilny worykonazolu osiąga się do 6 dnia u większości pacjentów.
Wchłanianie
Worykonazol jest szybko i prawie całkowicie wchłaniany po podaniu doustnym, a maksymalne stężenie w osoczu (Cmax) osiągane jest 1-2 godziny po podaniu. & EACUTE; Całkowita biodostępność worykonazolu po podaniu doustnym została oszacowana na 96%. W przypadku podawania wielu dawek worykonazolu razem z posiłkiem wysokotłuszczowym, Cmax i AUCt zmniejszają się odpowiednio o 34% i 24%.
Na wchłanianie worykonazolu nie wpływają zmiany pH w żołądku.
Dystrybucja
Objętość dystrybucji worykonazolu allo stan stabilny wynosi 4,6 l/kg, co sugeruje „szeroką dystrybucję tkankową. Wiązanie z białkami osocza wynosi 58%. Próbki płynu mózgowo-rdzeniowego od ośmiu pacjentów w programie współczucia wykazały wykrywalne stężenia worykonazolu u wszystkich pacjentów.
Biotransformacja
studiujesz in vitro wykazali, że worykonazol jest metabolizowany przez wątrobowe izoenzymy cytochromu P450, CYP2C19, CYP2C9 i CYP3A4.
Zmienność międzyosobnicza farmakokinetyki worykonazolu jest duża.
Studia in vivo wskazują, że CYP2C19 w znacznym stopniu uczestniczy w metabolizmie worykonazolu. Enzym ten wykazuje polimorfizm genetyczny. Na przykład oczekuje się, że 15-20% populacji azjatyckich będzie słabo metabolizujących. Oczekuje się, że osoby słabo metabolizujące wyniosą 3-5% w populacji rasy kaukaskiej i afroamerykańskiej. Badania na zdrowych osobnikach rasy kaukaskiej i japońskiej wykazały, że osoby słabo metabolizujące mają średnio „4-krotnie większą ekspozycję na worykonazol (AUCt) niż ich homozygotyczni odpowiednicy, którzy są dobrze metabolizujący. Osoby dobrze metabolizujące osoby heterozygotyczne mają średnio 2-krotnie większą ekspozycję na worykonazol wyższe niż homozygotyczne odpowiedniki, które dobrze metabolizują.
Głównym metabolitem jest N-tlenek, który stanowi 72% krążących radioznakowanych metabolitów w osoczu. Metabolit ten ma minimalne działanie przeciwgrzybicze i dlatego nie wpływa na ogólną skuteczność worykonazolu.
Eliminacja
Worykonazol jest wydalany przez wątrobę, a mniej niż 2% dawki jest wydalane w postaci niezmienionej z moczem.
Po podaniu znakowanej radioaktywnie dawki worykonazolu około 80% radioaktywności jest wykrywane w moczu po wielokrotnym podaniu dożylnym i 83% w moczu po wielokrotnym podaniu doustnym. Większość (> 94%) całkowitej radioaktywności jest wydalana w ciągu pierwszych 96 godzin po podaniu doustnym lub dożylnym.
Końcowy okres półtrwania worykonazolu zależy od dawki i wynosi około 6 godzin po podaniu 200 mg (doustnie).Ponieważ farmakokinetyka jest nieliniowa, końcowy okres półtrwania nie jest przydatny w przewidywaniu kumulacji lub eliminacji worykonazolu.
Farmakokinetyka w poszczególnych grupach pacjentów
Płeć przynależności
W badaniu po podaniu wielokrotnym dawki doustnej, Cmax i AUCt u zdrowych młodych kobiet były odpowiednio o 83% i 113% wyższe niż u zdrowych młodych mężczyzn (18-45 lat). starsi mężczyźni i zdrowe starsze kobiety (w wieku ≥ 65 lat).
W programie klinicznym nie dokonano dostosowania dawki ze względu na płeć pacjenta. Profil bezpieczeństwa i stężenia w osoczu obserwowane u pacjentów płci męskiej i żeńskiej były porównywalne. Dlatego nie ma konieczności dostosowania dawki ze względu na płeć.
Starsi mieszkańcy
W badaniu po podaniu doustnym dawek wielokrotnych wartości Cmax i AUCt u zdrowych osób w podeszłym wieku (w wieku ≥ 65 lat) były odpowiednio o 61% i 86% większe niż u zdrowych młodych osób (18-45 lat). Nie zaobserwowano istotnych różnic w Cmax i AUCt między zdrowymi starszymi kobietami (w wieku ≥ 65 lat) a zdrowymi młodymi kobietami (18-45 lat).
W badaniach terapeutycznych nie dokonano dostosowania dawki ze względu na wiek.Zaobserwowano korelację między stężeniami w osoczu a wiekiem.Profil bezpieczeństwa worykonazolu u pacjentów młodych i w podeszłym wieku jest podobny i dlatego nie jest wymagane dostosowanie dawki.u pacjentów w podeszłym wieku (patrz punkt 4.2) .
Populacja pediatryczna
Zalecane dawki u dzieci i młodzieży oparte są na „analizie populacyjnych danych farmakokinetycznych uzyskanych od 112 pacjentów pediatrycznych z obniżoną odpornością w wieku od 2 do
Porównanie danych farmakokinetycznych w populacji pacjentów pediatrycznych i dorosłych wykazało, że całkowita przewidywana ekspozycja (AUCt) u dzieci po podaniu dożylnej dawki nasycającej 9 mg/kg była porównywalna z tą stwierdzaną u dorosłych. Przewidywana całkowita ekspozycja u dzieci po dożylnym podaniu dawek podtrzymujących 4 mg/kg dwa razy na dobę i 8 mg/kg mc. ekspozycja u dzieci po podaniu dawki podtrzymującej 9 mg/kg (maksymalnie do 350 mg) dwa razy na dobę doustnie była porównywalna do obserwowanej u dorosłych po podaniu 200 mg dwa razy na dobę doustnie. Podanie dożylne dawki 8 mg/kg spowoduje około 2-krotnie większą ekspozycję na worykonazol niż dawka doustna 9 mg/kg.
Większa dożylna dawka podtrzymująca u dzieci niż u dorosłych odzwierciedla większą zdolność wydalania u dzieci ze względu na wyższy stosunek masy wątroby do masy ciała. Jednak biodostępność po podaniu doustnym może być ograniczona u dzieci i młodzieży z zaburzeniami wchłaniania i bardzo małą masą ciała ze względu na wiek.W takim przypadku zaleca się dożylne podanie worykonazolu.
Ekspozycja na worykonazol u większości nastoletnich pacjentów była porównywalna z ekspozycją obserwowaną u dorosłych otrzymujących te same schematy. Jednak u niektórych młodych nastolatków z niską masą ciała obserwowano mniejszą ekspozycję na worykonazol niż u dorosłych.Prawdopodobnie osoby te mogą metabolizować worykonazol w podobny sposób u dzieci niż u dorosłych.Na podstawie analizy farmakokinetycznej populacji, młodzież w wieku 12-14 lat i o masie ciała mniejszej niż 50 kg powinni otrzymać dawki wskazane dla dzieci (patrz punkt 4.2).
Zaburzenia czynności nerek
W badaniu pojedynczej dawki doustnej (200 mg) przeprowadzonym u osób z prawidłową czynnością nerek oraz u osób z umiarkowanymi (klirens kreatyniny 41-60 ml/min) lub ciężkimi (klirens kreatyniny białka osocza) zaburzeniami czynności nerek są podobne u osób z różnym stopniem zaburzenia czynności nerek (patrz punkty 4.2 i 4.4).
Zaburzenia czynności wątroby
Po pojedynczej dawce doustnej (200 mg) AUC było o 233% wyższe u osób z lekką do umiarkowanej marskością wątroby (A i B w skali Childa-Pugha) niż u osób z prawidłową czynnością wątroby. Zaburzenia czynności wątroby nie miały wpływu na wiązanie worykonazolu z białkami osocza.
W badaniu z wielokrotnymi dawkami doustnymi, AUCt było podobne u osób z umiarkowaną marskością wątroby (Child-Pugh B) leczonych dawką podtrzymującą 100 mg dwa razy na dobę oraz u osób z prawidłową czynnością wątroby, którym podawano 200 mg dwa razy na dobę. Brak danych farmakokinetycznych dotyczących pacjentów z ciężką marskością wątroby (C w skali Childa-Pugha) (patrz punkty 4.2 i 4.4).
05.3 Przedkliniczne dane o bezpieczeństwie
Badania toksyczności po podaniu wielokrotnym przeprowadzone z worykonazolem wykazały, że narządem docelowym jest wątroba. Podobnie jak w przypadku innych leków przeciwgrzybiczych, przypadki hepatotoksyczności występowały przy ekspozycji w osoczu podobnej do uzyskiwanej po dawkach terapeutycznych stosowanych u ludzi. U szczurów, myszy i psów worykonazol powodował nawet minimalne zmiany w nadnerczach. Konwencjonalne badania bezpieczeństwa farmakologicznego, genotoksyczności lub potencjału rakotwórczego nie wykazały żadnego szczególnego zagrożenia dla ludzi.
W badaniach rozrodczości worykonazol był teratogenny u szczurów i embriotoksyczny u królików przy ekspozycji ogólnoustrojowej równej osiąganej po podaniu dawek terapeutycznych u ludzi. worykonazol wydłużał czas trwania ciąży i porodu, powodował dystocję, aw konsekwencji śmiertelność matek i zmniejszał przeżywalność okołoporodową szczeniąt. Wpływ na poród jest prawdopodobnie związany z mechanizmami specyficznymi dla gatunku, obejmującymi obniżenie poziomu estradiolu i jest zgodny z obserwowanymi w przypadku innych leków przeciwgrzybiczych z grupy azoli. Podawanie worykonazolu nie powodowało ograniczenia płodności u samców i samic szczurów przy poziomach ekspozycji podobnych do uzyskiwanych po zastosowaniu dawek terapeutycznych stosowanych u ludzi.
06.0 INFORMACJE FARMACEUTYCZNE
06.1 Zaróbki
Część wewnętrzna:
Monohydrat laktozy
Skrobia wstępnie żelowana
Kroskarmeloza sodowa
Powidon
Stearynian magnezu
Ponowne malowanie:
Hypromeloza
Dwutlenek tytanu (E171)
Monohydrat laktozy
Trioctan glicerolu
06.2 Niekompatybilność
Nieistotne
06.3 Okres ważności
3 lata
06.4 Specjalne środki ostrożności przy przechowywaniu
Ten produkt leczniczy nie wymaga żadnych specjalnych warunków przechowywania.
06.5 Rodzaj opakowania bezpośredniego i zawartość opakowania
Pojemniki HDPE zawierające 2, 30 lub 100 tabletek powlekanych.
Blistry PVC/Aluminium w opakowaniach po 2, 10, 14, 20, 28, 30, 50, 56 lub 100 tabletek powlekanych.
Nie wszystkie rozmiary opakowań mogą być wprowadzone na rynek.
06.6 Instrukcje użytkowania i obsługi
Brak specjalnych instrukcji.
07.0 PODMIOT POZWOLENIA NA DOPUSZCZENIE DO OBROTU
Pfizer Limited, Ramsgate Road, Sandwich, Kent CT13 9NJ, Wielka Brytania
08.0 NUMER POZWOLENIA NA DOPUSZCZENIE DO OBROTU
UE / 1.02.212 / 013-024
035628130
035628142
035628155
035628167
035628179
035628181
035628193
035628205
035628217
035628229
035628231
035628243
09.0 DATA PIERWSZEGO ZEZWOLENIA LUB PRZEDŁUŻENIA ZEZWOLENIA
Data pierwszego zezwolenia: 21 marca 2002 r.
Data ostatniego przedłużenia: 21 lutego 2012 r.
10.0 DATA ZMIAN TEKSTU
DCCE Czerwiec 2014
11.0 W PRZYPADKU RADIOLEKÓW KOMPLETNE DANE DOTYCZĄCE WEWNĘTRZNEJ DOZYMETRII PROMIENIOWANIA
12.0 DLA RADIOLEKÓW, DALSZE SZCZEGÓŁOWE INSTRUKCJE DOTYCZĄCE PRZYGOTOWAWCZEGO PRZYGOTOWANIA I KONTROLI JAKOŚCI
Działania niepożądane zgłaszane u osób przyjmujących worykonazol: