Składniki aktywne: Tiklopidyna
TIKLID 250 mg tabletki powlekane
Dlaczego używa się Tiklidu? Po co to jest?
TIKLID zawiera substancję czynną tyklopidynę, która należy do klasy środków przeciwpłytkowych, leków poprawiających krążenie krwi poprzez zapobieganie tworzeniu się skrzepów (zakrzepów).
Używany jest TIKLID
- w zapobieganiu zablokowaniu przepływu krwi do mózgu i serca (niedokrwienie) u osób z wysokim ryzykiem powstawania zakrzepów krwi (choroba tętnic obwodowych, przebyty zawał mięśnia sercowego i nawracające lub nienawracające niedokrwienie, udar niedokrwienny, niestabilna dusznica bolesna);
- w zapobieganiu zamykaniu by-passów do serca (aortalno-wieńcowych);
- podczas zabiegów chirurgicznych wymagających sztucznego krążenia (krążenie pozaustrojowe);
- podczas sesji hemodializy;
- jeśli cierpisz na zakrzepicę żyły środkowej siatkówki;
- u osób, które przeszły zawał serca lub ataki niedokrwienne, tylko jeśli nie tolerują kwasu acetylosalicylowego (ASA) lub jeśli terapia kwasem acetylosalicylowym okazała się nieskuteczna.
Ze względu na działania niepożądane lek ten należy stosować tylko wtedy, gdy jest niezastąpiony i nie jest możliwe zastosowanie innego leku niż TIKLID.
Przeciwwskazania Kiedy nie należy stosować Tiklidu
Nie bierz TIKLID
- jeśli pacjent ma uczulenie na substancję czynną lub którykolwiek z pozostałych składników tego leku
- jeśli u pacjenta występują lub kiedykolwiek wystąpiły zmiany poziomu krwinek (leukopenia, trombocytopenia i agranulocytoza);
- jeśli u pacjenta występują zaburzenia krzepnięcia, takie jak krwawienie (skaza krwotoczna), nawet przedłużające się;
- jeśli masz zmiany w przełyku lub żołądku ze skłonnością do krwawień (wrzody przewodu pokarmowego, żylaki przełyku itp.);
- jeśli u pacjenta występują zaburzenia krążenia mózgowego (ostre krwotoczne udary naczyniowe mózgu);
- jeśli u pacjenta występują poważne problemy z wątrobą (ciężka choroba wątroby);
- jeśli pacjent przyjmuje inne leki, które mogą zaburzać czynność szpiku kostnego (leki mielotoksyczne);
- jeśli jesteś w ciąży i karmisz piersią;
Nie należy stosować tego leku w profilaktyce pierwotnej, jeśli nie występuje którykolwiek z warunków wymienionych w punkcie 1.
Środki ostrożności dotyczące stosowania Informacje ważne przed przyjęciem leku Tiklid
Przed rozpoczęciem przyjmowania leku TIKLID należy omówić to z lekarzem lub farmaceutą.
Można zaobserwować zdarzenia niepożądane, czasem poważne, o charakterze hematologicznym i krwotocznym. Po wprowadzeniu produktu do obrotu zgłaszano zmiany poziomu składników krwi, takie jak zmniejszenie liczby białych krwinek (agranulocytoza), zmniejszenie liczby wszystkich krwinek (pancytopenia) oraz rzadkie przypadki białaczki, czasami nawet zakończone zgonem.
Tak poważne wydarzenia mogą być związane z:
- nieodpowiednia kontrola, późna diagnoza i nieodpowiednie leczenie skutków ubocznych
- jednoczesne podawanie leków przeciwzakrzepowych lub przeciwpłytkowych, takich jak aspiryna i niesteroidowe leki przeciwzapalne (NLPZ), jednak w przypadku implantacji stentu tyklopidynę należy łączyć z aspiryną (100-325 mg dziennie) przez około miesiąc potem roślina.
Niezbędne jest ścisłe przestrzeganie wskazań, środków ostrożności i przeciwwskazań tyklopidyny
Zabieg musi być prowadzony pod ścisłą kontrolą lekarską, zwłaszcza w pierwszych trzech miesiącach, aby nie pojawiły się jakiekolwiek skutki uboczne.
Jeśli zauważysz którykolwiek z poniższych stanów, natychmiast przerwij leczenie i poinformuj lekarza:
- ból gardła, gorączka, zmiany w jamie ustnej (objawy neutropenii);
- krwawienie, nawet długotrwałe lub siniaki (krwiak), podrażnienie skóry związane z krwawieniem (plamica), ciemne stolce (objawy małopłytkowości i/lub zaburzeń krzepnięcia);
- podrażnienie skóry związane z krwawieniem i zmniejszeniem liczby płytek krwi (objawy zakrzepowej plamicy małopłytkowej);
- zażółcenie skóry (żółtaczka), ciemny mocz, jasne stolce (objawy zapalenia wątroby).
Jeśli podejrzewasz zakrzepową plamicę małopłytkową, skontaktuj się ze specjalistą, ponieważ istnieje wysokie ryzyko zgonu. Początek może być nagły i w większości przypadków został zgłoszony w ciągu pierwszych 8 tygodni po rozpoczęciu leczenia. Objawy to zmniejszenie liczby płytek krwi (małopłytkowość) i zaczerwienienie krwinek (niedokrwistość hemolityczna), objawy neurologiczne podobne do objawów przemijającego napadu niedokrwiennego (TIA) lub udaru, problemy z nerkami i gorączka.
Wznowienie leczenia tym lekiem zależy od stanu klinicznego pacjenta oraz wyników badań krwi (kontroli hematologicznych), które należy wykonać w trybie pilnym.
Lekarz zleci badania krwi na początku leczenia, a następnie co 2 tygodnie przez pierwsze 3 miesiące leczenia oraz w ciągu 15 dni od przerwania leczenia lekiem TIKLID, jeśli takie odstawienie nastąpi w ciągu pierwszych 3 miesięcy leczenia.
Lekarz zaleci przerwanie leczenia tym lekiem w przypadku zmniejszenia liczby białych krwinek (neutropenia) i płytek krwi (trombocytopenia).
W przypadku konieczności poddania się drobnej operacji, takiej jak „usunięcie zęba”, należy poinformować lekarza o leczeniu tym lekiem.
Przerwij leczenie co najmniej 10 dni przed zabiegiem, aby uniknąć ryzyka krwawienia.
W przypadku nagłej operacji chirurgicznej należy poinformować lekarza o aktualnym leczeniu, że będzie musiał podjąć odpowiednie środki ostrożności, aby uniknąć ryzyka krwawienia.
Stosuj ten lek ostrożnie, jeśli u pacjenta występuje ryzyko krwawienia (krwotoku) oraz jeśli u pacjenta występują problemy z wątrobą (zaburzenia czynności wątroby). Lekarz zaleci okresowe wykonywanie testów czynności wątroby, zwłaszcza w pierwszych trzech miesiącach leczenia.
Jeśli u pacjenta występują problemy z nerkami (niewydolność nerek), należy skontaktować się z lekarzem, który może zmniejszyć dawkę lub przerwać leczenie, jeśli wystąpią problemy z krwawieniem lub zaburzeniami krwi (zaburzenia układu krwiotwórczego).
Należy zachować ostrożność podczas stosowania leku TIKLID, jeśli pacjent ma uczulenie na inne leki podobne do tyklopidyny (leki należące do grupy tienopirydyn), takie jak klopidrogrel i prasugrel, ponieważ mogą wystąpić epizody reakcji krzyżowych (patrz punkt 4). na ciężkie reakcje alergiczne, takie jak podrażnienie skóry (wysypka), obrzęk twarzy, zwłaszcza wokół oczu i ust (obrzęk naczynioruchowy lub obrzęk Quinckego), zmiany liczby płytek krwi i białych krwinek (małopłytkowość i neutropenia).
Pacjenci, u których wystąpiła alergia na jedną tienopirydynę, mogą mieć zwiększone ryzyko wystąpienia tej samej lub „innej reakcji” na inną tienopirydynę. Zaleca się monitorowanie reaktywności krzyżowej i objawów nadwrażliwości u pacjentów ze stwierdzoną alergią na tienopirydyny.
Dzieci i młodzież
Nie zaleca się stosowania tego leku u dzieci i młodzieży
Interakcje Jakie leki lub pokarmy mogą zmienić działanie Tiklid
Należy powiedzieć lekarzowi lub farmaceucie, jeśli pacjent przyjmuje, ostatnio przyjmował lub może przyjmować jakiekolwiek inne leki.
Należy unikać stosowania tego leku razem z innymi lekami, które mogą powodować zmiany w komórkach krwi (leki mielotoksyczne).
Należy powiedzieć lekarzowi, jeśli oprócz leku TIKLID pacjent przyjmuje następujące leki, ponieważ mogą one zwiększać ryzyko krwawienia (krwotoku):
- niesteroidowe leki przeciwzapalne (NLPZ);
- środki przeciwpłytkowe, leki stosowane w celu zwiększenia płynności krwi;
- kwas acetylosalicylowy (z wyjątkiem przypadków implantacji stentu, gdzie powiązanie jest dozwolone) i pochodne;
- doustne i pozajelitowe antykoagulanty (heparyna), leki poprawiające krążenie;
Należy powiedzieć lekarzowi i zachować szczególną ostrożność, jeśli pacjent przyjmuje którykolwiek z poniższych leków, ponieważ mogą być konieczne szczególne środki ostrożności:
- teofilina, lek stosowany w leczeniu astmy, ponieważ może być konieczne dostosowanie dawki;
- digoksyna, lek stosowany w leczeniu zaburzeń rytmu serca;
- fenobarbital i fenytoina, leki stosowane w leczeniu padaczki;
- cymetydyna i inne leki stosowane w leczeniu rozstroju żołądka (leki zobojętniające sok żołądkowy);
- cyklosporyna, lek immunosupresyjny stosowany w przeszczepach.
Ostrzeżenia Ważne jest, aby wiedzieć, że:
Ciąża i karmienie piersią
Jeśli pacjentka jest w ciąży lub karmi piersią, podejrzewa, że może być w ciąży lub planuje mieć dziecko, powinna poradzić się lekarza lub farmaceuty przed zastosowaniem tego leku.
Nie należy stosować tego leku, jeśli pacjentka jest w ciąży lub karmi piersią, chyba że jest to bezwzględnie konieczne.
Prowadzenie i używanie maszyn
Stosowanie tego leku powoduje zawroty głowy i inne działania niepożądane, które mogą wpływać na zdolność prowadzenia pojazdów i obsługiwania maszyn.
Dawkowanie i sposób użycia Jak stosować Tiklid: Dawkowanie
Ten lek należy zawsze stosować zgodnie z zaleceniami lekarza lub farmaceuty.
W razie wątpliwości skonsultuj się z lekarzem lub farmaceutą.
Przy długotrwałych kuracjach zalecana dawka to 1 lub 2 tabletki dziennie, przyjmowane z posiłkami.
Przedawkowanie Co zrobić w przypadku przyjęcia zbyt dużej dawki leku Tiklid
W razie przypadkowego przedawkowania należy natychmiast skontaktować się z lekarzem lub udać się do najbliższego szpitala. Przedawkowanie tego leku może zwiększyć ryzyko krwawienia; w przypadku przedłużenia konieczna jest interwencja poprzez transfuzję płytek krwi. W przypadku poważnych problemów żołądkowych i jelitowych leczenie obejmuje wywoływanie wymiotów, płukanie żołądka i inne środki wspomagające.
Pominięcie przyjęcia leku TIKLID
Nie należy stosować dawki podwójnej w celu uzupełnienia pominiętej tabletki.
Przerwanie stosowania leku TIKLID
Jeśli pacjent przerwie przyjmowanie tego leku w ciągu pierwszych trzech miesięcy, lekarz zaleci wykonanie pełnego badania krwi dwa tygodnie po zaprzestaniu leczenia.Należy sprawdzać parametry krwi, aż wrócą do normy.
W razie dalszych pytań dotyczących stosowania tego leku należy zwrócić się do lekarza lub farmaceuty
Skutki uboczne Jakie są skutki uboczne Tiklid
Jak każdy lek, lek ten może powodować działania niepożądane, chociaż nie u każdego one wystąpią.
Stosowanie tego leku może powodować następujące działania niepożądane:
Często (może dotyczyć do 1 na 10 osób)
- zmniejszenie liczby białych krwinek, nawet ciężkie (neutropenia, agranulocytoza);
- ból głowy, zawroty głowy;
- nieprawidłowa czynność wątroby (wzrost enzymów wątrobowych, wzrost fosfatazy alkalicznej i transaminaz);
- biegunka i nudności;
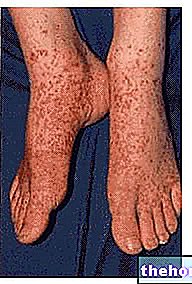
- podrażnienia skóry (rumień plamisto-grudkowy lub pokrzywkowy), któremu często towarzyszy swędzenie;
- podwyższony poziom cholesterolu i trójglicerydów.
Niezbyt często (może dotyczyć do 1 na 100 osób)
- zmniejszenie liczby płytek krwi (trombocytopenia), któremu towarzyszy zmniejszenie liczby czerwonych krwinek (niedokrwistość hemolityczna);
- ciężkie zakażenie organizmu (posocznica) i wstrząs septyczny, które mogą wystąpić jako śmiertelne powikłania zmniejszenia liczby białych krwinek (agranulocytoza);
- zaburzenia czucia (neuropatia obwodowa);
- powikłania krwotoczne, zwłaszcza siniaki, krew w moczu (krwiomocz) lub krwawienie z dolnej części oka (krwotok spojówkowy), krwawienie z nosa (krwawienie z nosa), krwawienie występujące podczas operacji (krwawienie okołooperacyjne) i pooperacyjne krwawienie, które może być ciężkie i czasami prowadzić do śmierci;
- powstawanie zmian w żołądku i jelitach (wrzód żołądka i dwunastnicy);
- zaburzenia czynności wątroby (podwyższona bilirubina);
- podrażnienie skóry związane z peelingiem (złuszczające zapalenie skóry).
Rzadko (może dotyczyć do 1 na 1000 osób)
- zmniejszenie liczby wszystkich krwinek (pancytopenia), gwałtowny spadek aktywności szpiku kostnego (aplazja rdzenia), zaburzenia krwi (zakrzepowa plamica małopłytkowa, białaczka i trombocytoza);
- percepcja dźwięku w uchu (szum w uszach);
- krwotoki mózgowe (domózgowe);
- zaburzenia wątroby, takie jak zapalenie wątroby (cytolityczne i/lub cholestatyczne zapalenie wątroby);
- zażółcenie skóry spowodowane zaburzeniami czynności wątroby (żółtaczka cholestatyczna).
Bardzo rzadko (może dotyczyć do 1 na 10 000 osób)
- zaburzenia układu odpornościowego, takie jak objawy alergiczne, anafilaksja (ciężka reakcja alergiczna), obrzęk twarzy, szczególnie wokół oczu i ust (obrzęk naczynioruchowy lub obrzęk Quinckego), zwiększenie liczby białych krwinek (eozynofilia), ból stawów (artralgia), stan zapalny naczyń krwionośnych (zapalenie naczyń), podrażnienia skóry, bóle stawów i gorączka (zespół lupoidalny), choroby płuc (alergiczna choroba płuc), choroby nerek (nefropatia z nadwrażliwości, która może być związana z niewydolnością nerek);
- ciężka biegunka związana ze stanem zapalnym jelit (zapalenie okrężnicy i limfocytarne zapalenie okrężnicy).W przypadku ciężkiego działania należy przerwać stosowanie leku;
- śmiertelne zapalenie wątroby i piorunujące zapalenie wątroby;
- alergiczne reakcje skórne (rumień wielopostaciowy, zespół Stevensa-Johnsona i zespół Lyella)
- gorączka.
Nieznana (której częstości nie można oszacować na podstawie dostępnych danych)
- reakcja krzyżowa nadwrażliwości na tienopirydyny, takie jak klopidogrel i prasugrel (patrz punkt „Ostrzeżenia i środki ostrożności”).
Zgłaszanie skutków ubocznych
Jeśli wystąpią jakiekolwiek objawy niepożądane, w tym wszelkie możliwe działania niepożądane niewymienione w tej ulotce, należy porozmawiać z lekarzem lub farmaceutą. Działania niepożądane można również zgłaszać bezpośrednio za pośrednictwem krajowego systemu zgłaszania pod adresem https://www.aifa.gov.it/content/segnalazioni-reazioni-avverse.Zgłaszanie działań niepożądanych może pomóc w uzyskaniu dodatkowych informacji na temat bezpieczeństwa tego leku.
Wygaśnięcie i przechowywanie
Lek należy przechowywać w miejscu niewidocznym i niedostępnym dla dzieci.
Ten lek nie wymaga żadnych specjalnych warunków przechowywania
Nie stosować tego leku po upływie terminu ważności zamieszczonego na opakowaniu po „EXP”.
Termin ważności odnosi się do ostatniego dnia tego miesiąca.
Nie należy wyrzucać żadnych leków do kanalizacji ani domowych pojemników na odpadki. Należy zapytać farmaceutę, jak usunąć leki, których się już nie używa.Pomoże to chronić środowisko.
Co zawiera TIKLID
- Substancją czynną jest chlorowodorek tyklopidyny. Każda tabletka zawiera 250 mg substancji czynnej.
- Pozostałe składniki to: celuloza mikrokrystaliczna, powidon, bezwodny kwas cytrynowy, skrobia kukurydziana, kwas stearynowy, stearynian magnezu, hypromeloza, dwutlenek tytanu, makrogol 8000.
Opis wyglądu leku TIKLID i co zawiera opakowanie
Opakowanie 30 tabletek powlekanych.
Ulotka pakietu źródłowego: AIFA (Włoska Agencja Leków). Treść opublikowana w styczniu 2016 r. Przedstawione informacje mogą być nieaktualne.
Aby mieć dostęp do najbardziej aktualnej wersji, warto wejść na stronę AIFA (Włoskiej Agencji Leków). Zastrzeżenie i przydatne informacje.
01.0 NAZWA PRODUKTU LECZNICZEGO
TIKLID 250 MG TABLETKI POWLEKANE
02.0 SKŁAD JAKOŚCIOWY I ILOŚCIOWY
Jedna tabletka zawiera:
Składnik aktywny: chlorowodorek tyklopidyny 250 mg.
Pełny wykaz substancji pomocniczych, patrz punkt 6.1.
03.0 POSTAĆ FARMACEUTYCZNA
Tabletki powlekane.
04.0 INFORMACJE KLINICZNE
04.1 Wskazania terapeutyczne
Tiklopidyna jest wskazana we wtórnej prewencji mózgowych i okluzyjnych incydentów niedokrwiennych układu krążenia u pacjentów z ryzykiem zakrzepicy (choroba tętnic obwodowych, przebyty zawał mięśnia sercowego, przebyte nawracające przemijające ataki niedokrwienne, udar niedokrwienny mózgu, niestabilna dławica piersiowa). U pacjentów po przebytym zawale mięśnia sercowego i przemijających napadach niedokrwiennych w wywiadzie stosowanie tyklopidyny powinno być zarezerwowane dla pacjentów, którzy nie tolerują kwasu acetylosalicylowego (ASA) lub u których ASA okazał się nieskuteczny.
Tiklopidyna jest również wskazana: w zapobieganiu ponownemu zamknięciu pomostów aortalno-wieńcowych, w krążeniu pozaustrojowym, w hemodializie oraz w zakrzepicy żyły środkowej siatkówki.
Warunki stosowania: Lekarze powinni stosować produkt wyłącznie w przypadkach związanych z patologią wskazaną powyżej, przeprowadzając kontrole wskazane w „Specjalnych ostrzeżeniach i środkach ostrożności dotyczących stosowania” i dokładnie przestrzegając przeciwwskazań.
04.2 Dawkowanie i sposób podawania
Zalecana dawka w przypadku długotrwałej terapii to 1 lub 2 tabletki dziennie, przyjmowane z posiłkami.
Populacja pediatryczna
Nie zaleca się stosowania u dzieci i młodzieży ze względu na brak doświadczenia w badaniach klinicznych.
04.3 Przeciwwskazania
Nadwrażliwość na substancję czynną lub na którąkolwiek substancję pomocniczą.
Lek jest przeciwwskazany u osób, u których występuje lub wystąpiła leukopenia, małopłytkowość lub agranulocytoza.
Skaza krwotoczna (poprzednia lub obecna) oraz hemopatie prowadzące do wydłużenia czasu krwawienia.
Zmiany organiczne podatne na krwawienie (wrzody przewodu pokarmowego, żylaki przełyku itp.).
Ostre krwotoczne udary mózgu.
Ciężkie choroby wątroby.
W niektórych przypadkach podczas leczenia tyklopidyną zgłaszano pojawienie się leukopenii lub agranulocytozy, czasami nawet z nieodwracalnym skutkiem; dlatego lek powinien być stosowany tylko w przypadkach, gdy jest niezastąpiony. Należy kategorycznie wykluczyć stosowanie tyklopidyny w prewencji pierwotnej u klinicznie zdrowych osób.Należy unikać łączenia z innymi potencjalnie mielotoksycznymi lekami.
Ciąża i laktacja (patrz punkt 4.6)
04.4 Specjalne ostrzeżenia i odpowiednie środki ostrożności dotyczące stosowania
Można zaobserwować zdarzenia niepożądane, czasem poważne, o charakterze hematologicznym i krwotocznym.
Po wprowadzeniu produktu do obrotu zgłaszano agranulocytozę, pancytopenię i rzadkie przypadki białaczki.
Po hematologicznych i krwotocznych zdarzeniach niepożądanych obserwowano czasami śmiertelne konsekwencje (patrz punkt 4.8).
Tak poważne wydarzenia mogą być związane z:
- nieodpowiednia kontrola, późna diagnoza i nieodpowiednie środki terapeutyczne w przypadku zdarzeń niepożądanych
- jednoczesne podawanie leków przeciwzakrzepowych lub substancji przeciwpłytkowych takich jak aspiryna i niesteroidowych leków przeciwzapalnych.Jednak w przypadku implantacji stentu tyklopidynę należy łączyć z aspiryną (100-325 mg dziennie) przez około jeden miesiąc po „ Zakład.
Niezbędne jest ścisłe przestrzeganie wskazań, środków ostrożności i przeciwwskazań tyklopidyny.
Kontrola hematologiczna
Na początku leczenia, a następnie co 2 tygodnie przez pierwsze 3 miesiące leczenia oraz w ciągu 15 dni od zakończenia leczenia tyklopidyną, należy wykonać pełną morfologię krwi, w tym różnicową liczbę leukocytów i płytek krwi, jeśli przerwanie to nastąpi w ciągu pierwszych 3 miesięcy. terapii.
Gdy liczba neutrofili spadnie poniżej 1500/mm3 wartość musi zostać potwierdzona. W przypadku potwierdzenia obecności neutropenii (neutrofile 3) lub małopłytkowości (płytki krwi 3) leczenie należy przerwać.
Ze względu na długi okres półtrwania chlorowodorku tyklopidyny w osoczu, zaleca się, aby u pacjentów, którzy z jakiegokolwiek powodu zaprzestali leczenia tyklopidyną z jakiegokolwiek powodu w ciągu pierwszych 90 dni, wykonać dodatkową pełną morfologię krwi, w tym różnicową liczbę leukocytów, dwa tygodnie po zakończeniu leczenia. należy monitorować różnicową liczbę białych krwinek i liczbę płytek krwi, aż do powrotu do normy.
Kontrola kliniczna
Pacjenta należy pouczyć o przedmiotowych i podmiotowych objawach prawdopodobnie związanych z neutropenią (gorączka, ból gardła, owrzodzenie jamy ustnej), małopłytkowością i (lub) zaburzeniami hemostazy (przedłużające się lub nieoczekiwane krwawienie, siniaki, plamica, ciemne stolce) lub zakrzepowa plamica małopłytkowa (TPP).
Należy zalecić pacjentowi przerwanie leczenia i natychmiastową pomoc lekarską w przypadku pojawienia się któregokolwiek z powyższych objawów.
Decyzję o wznowieniu leczenia należy podejmować wyłącznie z uwzględnieniem wyników klinicznych i laboratoryjnych.
Przypadki neutropenii, w tym ciężkiej neutropenii i agranulocytozy, były najczęściej obserwowane w pierwszych trzech miesiącach leczenia tyklopidyną i zazwyczaj nie towarzyszyły im objawy zakażenia lub inne objawy kliniczne (konieczność kontroli morfologii krwi). W takich przypadkach szpik kostny zazwyczaj wykazywał zmniejszenie liczby prekursorów szpiku (patrz punkt 4.8).
W pierwszych miesiącach leczenia zgłaszano przypadki zapalenia wątroby (cytolityczne i/lub cholestatyczne), po których przebieg był ogólnie korzystny (patrz punkt 4.8).
Pacjenta należy poinformować o objawach zapalenia wątroby (np. żółtaczka, ciemny mocz, jasne stolce) i zachęcić do zgłaszania tych objawów lekarzowi.
Rozpoznanie kliniczne rzadkiej i potencjalnie śmiertelnej zakrzepowej plamicy małopłytkowej (TTP) charakteryzuje się obecnością małopłytkowości, niedokrwistości hemolitycznej, objawów neurologicznych podobnych do objawów przemijającego napadu niedokrwiennego (TIA) lub udaru, zaburzeń czynności nerek i gorączki.
Początek może być nagły. Większość przypadków zgłoszono w ciągu pierwszych 8 tygodni po rozpoczęciu leczenia.
W przypadku podejrzenia zakrzepowej plamicy małopłytkowej, ponieważ istnieje wysokie ryzyko zgonu, należy skonsultować się ze specjalistą.
Sugeruje się leczenie plazmaferezą w celu poprawy rokowania. Ponieważ podawanie płytek krwi może prowadzić do zwiększonego ryzyka zakrzepicy, w miarę możliwości należy tego unikać.
Reakcje krzyżowe między tienopirydynami Pacjentów należy zbadać pod kątem nadwrażliwości na inną tienopirydynę (taką jak klopidogrel, prasugrel) w wywiadzie klinicznym, ponieważ zgłaszano reakcje krzyżowe między tienopirydynami (patrz punkt 4.8 „Działania niepożądane”). wysypka, obrzęk naczynioruchowy lub reakcje hematologiczne, takie jak małopłytkowość i neutropenia Pacjenci, u których wcześniej wystąpiła reakcja alergiczna i (lub) hematologiczna na jedną z tienopirydyny, mogą mieć zwiększone ryzyko wystąpienia tej samej lub „innej reakcji” na inną tienopirydynę. zalecane Monitorowanie objawów nadwrażliwości jest zalecane u pacjentów ze stwierdzoną alergią na tienopirydyny.
• Hemostaza:
Należy zachować ostrożność stosując tyklopidynę u pacjentów ze zwiększonym ryzykiem krwawienia.
Nie podawać leku w połączeniu z heparynami, doustnymi lekami przeciwzakrzepowymi i lekami przeciwpłytkowymi (patrz punkty 4.4 i 4.5); jednak w wyjątkowych przypadkach jednoczesnego leczenia konieczne jest ścisłe monitorowanie kliniczne i laboratoryjne (patrz punkt 4.5).
W przypadku drobnych zabiegów chirurgicznych (np. ekstrakcja zęba) należy spodziewać się przedłużonego krwawienia i dlatego należy poinformować lekarza o trwającym leczeniu.
Przed planowym zabiegiem chirurgicznym leczenie należy, o ile to możliwe, przerwać co najmniej 10 dni wcześniej (z wyjątkiem przypadków, gdy działanie przeciwzakrzepowe nie jest wyraźnie wymagane) ze względu na ryzyko krwawienia wywołane przez lek: po przerwaniu leczenia wskazane jest dokonanie oceny możliwe utrzymywanie się wpływu na hemostazę (czas krwawienia) przed przystąpieniem do interwencji.
W przypadku nagłej operacji chirurgicznej można zastosować 3 metody jako takie lub w połączeniu w celu ograniczenia ryzyka krwawienia i wydłużenia czasu krwawienia: podanie 0,5-1 mg/kg metyloprednizolonu i.v., ewentualnie powtórnie, desmopresyna w dawce 0,2-0,4 mcg / kg; transfuzje płytek krwi.
• Ponieważ tyklopidyna jest intensywnie metabolizowana w wątrobie:
- lek należy stosować ostrożnie u pacjentów z zaburzeniami czynności wątroby,
- w przypadku podejrzenia dysfunkcji wątroby należy wykonać badania czynności wątroby, zwłaszcza w pierwszych miesiącach leczenia,
- a jeśli rozwinie się zapalenie wątroby lub żółtaczka, leczenie należy przerwać i przeprowadzić testy czynności wątroby.
Stężenie HDL-C, LDL-C, VLDL-C i triglicerydów może wzrosnąć o 8 do 10% po 1-4 miesiącach leczenia.Nie obserwuje się dalszego wzrostu przy kontynuowaniu leczenia.Proporcje podfrakcji lipoprotein (zwłaszcza stosunek HDL/LDL) pozostają niezmienione. Dane z badań klinicznych wykazały, że efekt ten jest niezależny od wieku, płci, spożywania alkoholu czy cukrzycy i nie ma wpływu na ryzyko sercowo-naczyniowe (patrz punkt 4.8).
W kontrolowanych badaniach klinicznych nie stwierdzono nieoczekiwanych zdarzeń u pacjentów z łagodnymi zaburzeniami czynności nerek i nie ma doświadczenia w dostosowywaniu dawki u pacjentów z wyższym stopniem zaburzeń czynności nerek. Jednak w przypadku pacjentów z niewydolnością nerek może być konieczne zmniejszenie dawki tyklopidyny lub jej całkowite zaprzestanie, jeśli wystąpią krwawienia lub problemy hematopoetyczne.
Zgłaszano przypadki ogólnie łagodnej i przemijającej biegunki, które są obserwowane głównie w ciągu pierwszych trzech miesięcy leczenia.
Zaburzenia te zwykle ustępują w ciągu 1-2 tygodni bez przerywania leczenia (patrz punkt 4.8).
Wysypki skórne były na ogół obserwowane w ciągu pierwszych trzech miesięcy leczenia, ze średnim czasem do wystąpienia 11 dni. W przypadku przerwania leczenia objawy ustępują w ciągu kilku dni (patrz punkt 4.8).
Należy dokładnie sprawdzić wszystkich pacjentów pod kątem wystąpienia jakichkolwiek objawów klinicznych związanych z działaniami niepożądanymi leku, zwłaszcza w ciągu pierwszych 3 miesięcy leczenia.
04.5 Interakcje z innymi produktami leczniczymi i inne formy interakcji
Kombinacje z lekami, które zwiększają ryzyko krwawienia
NLPZ
Zwiększone ryzyko krwawienia (zwiększona aktywność przeciwpłytkowa związana z wpływem NLPZ na błonę śluzową żołądka i dwunastnicy). Jeśli takie leki są wymagane, należy przeprowadzić uważną obserwację kliniczną.
Leki przeciwpłytkowe
Zwiększone ryzyko krwawienia (zwiększona aktywność przeciwpłytkowa) Jeśli takie leki są konieczne, należy prowadzić uważną obserwację kliniczną.
Pochodne salicylowe (przez ekstrapolację z kwasu acetylosalicylowego)
Zwiększone ryzyko krwawienia (zwiększona aktywność przeciwpłytkowa związana z wpływem salicylanów na błonę śluzową żołądka i dwunastnicy). Jeśli takie leki są wymagane, należy przeprowadzić uważną obserwację kliniczną.
W przypadku implantacji stentu patrz również punkt 4.4
Doustne antykoagulanty
Zwiększone ryzyko krwawienia (powiązanie działania przeciwzakrzepowego z działaniem przeciwpłytkowym). Jeśli takie leki są wymagane, należy przeprowadzić dokładny monitoring kliniczny i biologiczny (INR).
Heparyna
Zwiększone ryzyko krwawienia (powiązanie działania przeciwzakrzepowego z działaniem przeciwpłytkowym). Jeśli takie leki są wymagane, należy przeprowadzić dokładny monitoring kliniczny i biologiczny (APTT).
Związki z potencjalnie mielotoksycznymi lekami
Należy unikać łączenia z innymi potencjalnie mielotoksycznymi lekami.
Stowarzyszenia wymagające szczególnych środków ostrożności
Teofilina
Zwiększone stężenie teofiliny w osoczu z ryzykiem przedawkowania (zmniejszenie całkowitego klirensu osoczowego teofiliny). Przeprowadź monitorowanie kliniczne i, jeśli to konieczne, zmierz poziom teofiliny w osoczu. Dostosuj dawkę teofiliny podczas i po leczeniu tyklopidyną.
Digoksyna
Jednoczesne podawanie tyklopidyny i digoksyny powoduje niewielkie zmniejszenie (około 15%) stężenia digoksyny w osoczu: zmniejszenie to nie powinno wpływać na skuteczność terapeutyczną digoksyny.
Fenobarbital
U zdrowych ochotników długotrwałe podawanie fenobarbitalu nie wpływa na hamujący wpływ tyklopidyny na agregację płytek krwi.
Fenytoina
Ze studiów in vitro stwierdzono, że tyklopidyna nie modyfikuje wiązania fenytoiny z białkami osocza.
Jednak nie ma badań in vivo na interakcję tyklopidyny i jej metabolitów na wiązanie z białkami. Z drugiej strony istnieją rzadkie doniesienia o zwiększonym poziomie fenytoiny i jej toksyczności, gdy tiklopidyna jest przepisywana w skojarzeniu. Szczególną uwagę należy zwrócić na jednoczesne podawanie tego leku z tyklopidyną i może być przydatne ponowne monitorowanie stężenia fenytoiny we krwi.
Inne terapie towarzyszące
W różnych badaniach klinicznych tyklopidynę podawano w skojarzeniu z beta-blokerami, blokerami kanału wapniowego i diuretykami: nie zgłoszono żadnych klinicznie istotnych działań niepożądanych.
Studia in vitro wykazują, że tyklopidyna wiąże się odwracalnie z białkami osocza (98%), ale nie oddziałuje z wiązaniem z białkami przez propanolol, podstawowy lek, który również silnie wiąże się z białkami.
Biologiczny okres półtrwania antypiryny metabolizowanej przez układ cytochromu P 450 zwiększa się o 25% w przypadku jednoczesnego podawania z tyklopidyną. Oczekuje się tego również w przypadku substancji o podobnym metabolizmie wątrobowym. Szczególnie w przypadku substancji o wąskim indeksie terapeutycznym konieczne jest dostosowanie dawki na początku i po zaprzestaniu jednoczesnego podawania.
Jednoczesne podawanie tyklopidyny i leków zobojętniających kwas powoduje zmniejszenie o 20-30% stężenia tyklopidyny w osoczu.
Przewlekła terapia cymetydyną znacząco zwiększa stężenie tyklopidyny w osoczu.
W bardzo rzadkich przypadkach zgłaszano zmniejszenie stężenia cyklosporyny we krwi, dlatego w przypadku jednoczesnego podawania należy monitorować stężenie cyklosporyny we krwi.
04.6 Ciąża i laktacja
Ciąża
Nie ustalono bezpieczeństwa stosowania tyklopidyny u kobiet w ciąży. Tiklopidyny nie należy stosować w okresie ciąży, chyba że jest to bezwzględnie konieczne.
Czas karmienia
Badania na szczurach wykazały, że tyklopidyna przenika do mleka.
Nie ustalono bezpieczeństwa stosowania tyklopidyny u kobiet karmiących piersią.
Tiklopidyny nie należy stosować w okresie karmienia piersią, chyba że jest to bezwzględnie konieczne.
04.7 Wpływ na zdolność prowadzenia pojazdów i obsługiwania maszyn
Działania niepożądane tyklopidyny, takie jak zawroty głowy, mogą upośledzać zdolność prowadzenia pojazdów i obsługiwania maszyn.
04.8 Działania niepożądane
Zdarzenia niepożądane sklasyfikowano według częstości: bardzo często (>1/10), często (≥1/100,
1): Pełna morfologia krwi była dokładnie monitorowana w 2 dużych badaniach klinicznych z udziałem 2048 pacjentów z TIA/udarem leczonych tyklopidyną (wieloośrodkowe badania kliniczne kontrolowane CATS i TASS) patrz punkt 4.4)
Zgłaszanie podejrzewanych działań niepożądanych.
Zgłaszanie podejrzewanych działań niepożądanych występujących po dopuszczeniu produktu leczniczego do obrotu jest ważne, ponieważ umożliwia ciągłe monitorowanie stosunku korzyści do ryzyka produktu leczniczego. Osoby należące do fachowego personelu medycznego powinny zgłaszać wszelkie podejrzewane działania niepożądane za pośrednictwem krajowego systemu zgłaszania. „adres www. agenziafarmaco.gov.it/it/responsabili.
04.9 Przedawkowanie
Biorąc pod uwagę właściwości farmakodynamiczne, przedawkowanie może prowadzić do ryzyka krwotoku.
W oparciu o badania na zwierzętach przedawkowanie może prowadzić do ciężkiej nietolerancji żołądkowo-jelitowej. W takim przypadku zaleca się wywołanie wymiotów, płukanie żołądka i inne ogólne środki wspomagające.
Jeśli wymagana jest szybka korekta przedłużonego czasu krwawienia, przetoczenie płytek krwi może odwrócić działanie tyklopidyny. (patrz punkt 4.4)
Tiklopidyna nie jest usuwana przez dializę.
05.0 WŁAŚCIWOŚCI FARMAKOLOGICZNE
05.1 Właściwości farmakodynamiczne
Grupa farmakoterapeutyczna: środek przeciwzakrzepowy, przeciwpłytkowy.
Kod ATC: B01AC05.
Tiklopidyna jest inhibitorem agregacji płytek krwi, w sposób zależny od dawki hamuje agregację płytek krwi, a także uwalnianie czynników płytkowych i powoduje wydłużenie czasu krwawienia. Lek nie ma znaczącej aktywności in vitro lecz tylko in vivoi nie ma dowodów na istnienie krążącego aktywnego metabolitu.
Tiklopidyna zaburza agregację płytek krwi poprzez hamowanie zależnego od ADP wiązania fibrynogenu na błonie płytek krwi; ponadto w przeciwieństwie do aspiryny nie hamuje cyklooksygenazy. Cykliczny płytkowy AMP nie wydaje się odgrywać roli w mechanizmie „działania.
Czas krwawienia obliczony przy ciśnieniu mankietu 40 mm Hg, mierzony metodą Ivy, jest dłuższy niż dwukrotność wartości wyjściowej. Wydłużenie czasu krwawienia mierzonego bez mankietu jest mniej wyraźne.
Po przerwaniu leczenia u większości pacjentów czas krwawienia i inne wyniki testów czynności płytek wracają do normy w ciągu jednego tygodnia.
Zahamowanie agregacji płytek krwi jest widoczne w ciągu dwóch dni od podania tyklopidyny w dawce 250 mg dwa razy na dobę, a maksymalne działanie przeciwpłytkowe uzyskuje się po 5-8 dniach przy dawce 250 mg dwa razy na dobę.
W dawce terapeutycznej tyklopidyna hamuje agregację płytek krwi indukowaną przez ADP (2,5 mcmol/l) o 50-70%.
Niższe dawki wiążą się z mniejszym hamowaniem agregacji płytek.
Wpływ tyklopidyny na ryzyko zdarzeń naczyniowych badano w niektórych kontrolowanych, zaślepionych badaniach klinicznych.
05.2 Właściwości farmakokinetyczne
Po podaniu doustnym pojedynczej dawki standardowej tyklopidyny następuje szybkie wchłanianie, a szczyt stężenia w osoczu obserwuje się po około 2 godzinach od podania dawki. Wchłanianie jest w rzeczywistości całkowite, podawanie tyklopidyny po posiłkach poprawia jej biodostępność.
Stężenia w osoczu w stanie stacjonarnym uzyskuje się po 7-10 dniach przy dawkach 250 mg dwa razy na dobę.
Średni okres półtrwania w końcowej fazie eliminacji tyklopidyny w stanie stacjonarnym wynosi około 30-50 godzin.Jednak hamowanie agregacji płytek krwi nie koreluje ze stężeniem leku w osoczu.Tyklopidyna jest intensywnie metabolizowana w wątrobie.Po podaniu doustnym leku. produktu, 50-60% znajduje się w moczu, a reszta w kale.
05.3 Przedkliniczne dane o bezpieczeństwie
Ocenę toksyczności tyklopidyny przeprowadzono na szczurach i myszach. Stosowanymi drogami podawania były doustne i dożylne dla szczurów oraz doustne i dootrzewnowe dla myszy. LD50 u szczura wynosiło odpowiednio 1400 ± 220 mg/kg doustnie i 60,6 ± 8,6 mg/kg drogą żylną. LD50 u myszy wynosiło odpowiednio 630 ± 87 mg/kg doustnie i 123 ± 37 mg/kg dootrzewnowo.
06.0 INFORMACJE FARMACEUTYCZNE
06.1 Zaróbki
Celuloza mikrokrystaliczna, powidon, bezwodny kwas cytrynowy, skrobia kukurydziana, kwas stearynowy, stearynian magnezu, hypromeloza, dwutlenek tytanu, makrogol 8000.
06.2 Niezgodność
Nie są znane żadne niezgodności.
06.3 Okres ważności
3 lata.
06.4 Specjalne środki ostrożności przy przechowywaniu
Ten lek nie wymaga żadnych specjalnych warunków przechowywania.
06.5 Rodzaj opakowania bezpośredniego i zawartość opakowania
Pudełko tekturowe zawierające 2 blistry po 15 tabletek każdy.
06.6 Instrukcje użytkowania i obsługi
Brak specjalnych instrukcji.
07.0 PODMIOT POZWOLENIA NA DOPUSZCZENIE DO OBROTU
Sanofi S.p.A. - Viale L. Bodio, 37 / B - Mediolan
08.0 NUMER POZWOLENIA NA DOPUSZCZENIE DO OBROTU
A.I.C. n. 024453021
09.0 DATA PIERWSZEGO ZEZWOLENIA LUB PRZEDŁUŻENIA ZEZWOLENIA
Data pierwszej autoryzacji: 15 czerwca 1981 r.
Odnowienie: 1 czerwca 2010


















.jpg)