Edytowane przez doktora Alessio Dini
W 2011 r., najpierw w Niemczech, a następnie we Francji, wystąpiła duża liczba zakażeń pokarmowych z powodu: Escherichia coli. W Niemczech bakteria spowodowała 38 zgonów i zainfekowała ponad 3000 osób; we Francji 7 dzieci w wieku od 20 miesięcy do ośmiu lat było hospitalizowanych z ciężkimi objawami jelitowymi po zjedzeniu hamburgerów.

W tym kontekście rozpoznaje się infekcje pokarmowe, infekcje toksyczne i zatrucia.
MTA objawiają się głównie objawami zwanymi zapaleniem żołądka i jelit.
Zapalenie żołądka i jelit to „zapalenie przewodu pokarmowego, które w ostrej postaci zwykle objawia się nagłym wystąpieniem biegunki, najczęściej związanej z wysoką gorączką (38-39°C) i bólami brzucha, rozprzestrzeniającymi się w całym brzuchu, które tylko częściowo ustępują z wypróżnianiem Często współistnieją wymioty (szczególnie w przypadku zatruć pokarmowych) i ogólne objawy infekcji, np. bóle mięśni, ból głowy, nudności i brak apetytu Stolec może być całkowicie płynny, miękki lub częściowo uformowany, często zmieszany z śluz.W szczególnych przypadkach kał można zmieszać z krwią, w tym przypadku mówimy o czerwonce.
Najbardziej znane infekcje pokarmowe to te wywoływane przez bakterie Salmonella, Shigella, Campylobacter, Yersinia enterocolitica, Escherichia coli oraz wirusy Rotavirus, Adenovirus i Norwalk.
„Zabójcza bakteria”, która spowodowała niedawną epidemię w Niemczech i Francji, należy do rodziny enterobakterii (której naturalnym środowiskiem jest „jelito” człowieka i/lub innych zwierząt), rodzaju Escherichia.
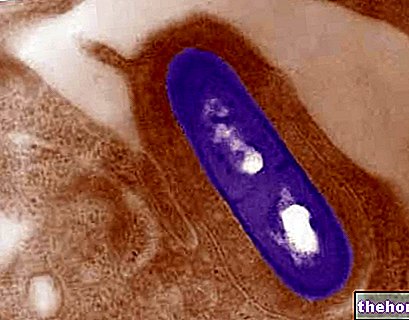
Escherichia coli to najbardziej znany gatunek z rodzaju Escherichia. Chociaż typowano ponad 50 000 serotypów, większość z nich to mikroorganizmy komensalne (niepatogenne), podczas gdy tylko niewielka liczba szczepów jest zdolna do wywoływania choroby.
Różne serotypy charakteryzują się różnymi kombinacjami antygenów O, H, K, F (O: somatyczny/ciemieniowy; K: otoczkowy; H: wiciowy; F: fimbria). Jest to jeden z głównych gatunków bakterii żyjących w jelitach dolnych zwierząt stałocieplnych (w tym ptaków i ssaków), przyczyniający się do prawidłowego trawienia pokarmu.Jego obecność w wodach gruntowych jest powszechnym wskaźnikiem skażenia kałem.
Klinicznie istnieje 5 ważnych grup Escherichia coli: enteropatogenny, enterotoksygenny, enteroinwazyjny, enteroadherentny i enterokrwotoczny.
Dwie ostatnie epidemie zostały spowodowane przez 2 różne szczepy tej bakterii:
- Niemiecka bakteria nosi nazwę E. coli O104:H4 i już przed epidemią w Niemczech była znana, choć bardzo rzadka.Należący do grupy enteroadherentnych Escherichia coli „EAggEC”, szczep ten wykazuje ekspresję czynników adhezyjnych zdolnych do promowania kolonizacji małych jelito, ze stymulacją produkcji śluzu. Tworzy to biofilm zdolny do izolacji i agregacji bakterii. Po agregacji następuje skrócenie długości mikrokosmków, naciek jednojądrzasty i krwotok.
Nowością jest to, że ta bakteria, po mutacji, nabyła zdolność do wytwarzania bardzo niebezpiecznej toksyny określonej toksyna shiga, który może powodować krwotoczne zapalenie jelita grubego i zespół hemolityczno-mocznicowy (HUS).
Z kolei francuski szczep, należący do grupy Escherichia coli enterokrwotoczny „EHEC”.
- E. coli O157: H7 (to jej nazwa): po raz pierwszy została zidentyfikowana jako patogen w USA. i Kanada w 1982 roku, po epidemii biegunki krwotocznej związanej ze spożywaniem hamburgerów w restauracjach typu fast food.
Jego osobliwością jest wysoka odporność na niskie temperatury, w rzeczywistości może wytrzymać temperaturę -80°C przez dziewięć miesięcy.Kolejną ważną cechą, która może mieć wpływ na zdolność kolonizacji jelita człowieka, jest jego odporność na działanie kwasu żołądkowego.Na szczęście, patogen ten jest bardzo wrażliwy na wysokie temperatury (44-45°C), dlatego niezbędne jest odpowiednie gotowanie żywności, aby była bezpieczna.
Główne czynniki wirulencji Escherichia coli O157: H7 to 2 toksyny produkowane Stx1 i Stx2, które najpierw uszkadzają komórki błony śluzowej jelit (enterocyty), a następnie przedostając się do krążenia, uszkadzają przede wszystkim nerki, upośledzając ich funkcjonalność.
Terapia, zarówno u dorosłych, jak i dzieci, opiera się na nawodnieniu i korekcji zmian elektrolitowych, równowagi kwasowo-zasadowej oraz ewentualnych ubytków krwi. Terapia antybiotykowa nie jest zalecana, ponieważ może zwiększyć uwalnianie toksyn i pogorszyć ogólny stan pacjentów, którym została podana. Najbardziej krytyczni pacjenci wymagają intensywnego leczenia opartego na dializie, transfuzji krwi aż do przeszczepienia nerki.