Ogólność
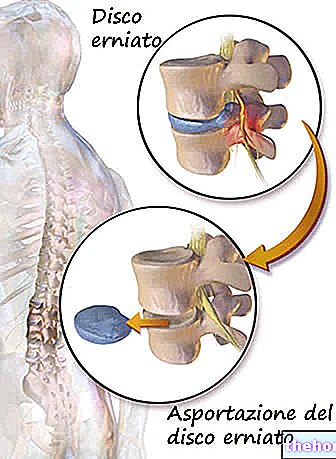
Ileostomia to delikatna i złożona procedura chirurgiczna, polegająca na odchyleniu jelita krętego (lub rzadziej poprzedzającego je odcinka jelita) w kierunku otworu wykonanego specjalnie w jamie brzusznej.

Aby konieczna była ileostomia, mogą być niektóre choroby jelita grubego, takie jak rak jelita grubego, choroba Leśniowskiego-Crohna, wrzodziejące zapalenie jelita grubego itp.
Istnieją trzy różne sposoby wykonania ileostomii: wybór konkretnego podejścia chirurgicznego należy do lekarza i zależy od stopnia zaawansowania patologii jelit, co sprawia, że operacja jest niezbędna.
Krótkie przypomnienie anatomii jelit
Jelito jest częścią układu pokarmowego między odźwiernikiem a otworem odbytu. Z anatomicznego punktu widzenia lekarze dzielą ją na dwa główne sektory: jelito cienkie, zwane również jelitem cienkim, oraz jelito grube, zwane również jelitem grubym.

Jelito grube jest końcowym przewodem jelit i układu pokarmowego, zaczyna się przy zastawce krętniczo-kątniczej, a kończy przy odbycie; rozwija się w 6 odcinkach (kątnica, wstępująca, poprzeczna, zstępująca, sigma i odbytnica), ma ok. 2 metry długości i przeciętną średnicę ok. 7 centymetrów (stąd nazwa jelita grubego).
Co to jest ileostomia
Ileostomia to delikatny zabieg chirurgiczny, który polega na odchyleniu jelita cienkiego – zazwyczaj jelita krętego – w kierunku otworu wykonanego w jamie brzusznej.
Otwór ten, określany nazwą stomii, służy do przewidywanej ucieczki kału, tj. bez ich normalnego przejścia przez jelito grube i odbyt.
Z oczywistych powodów chirurdzy wykonują stomię w taki sposób, aby można ją było podłączyć do „specjalnego wodoodpornego worka, który może pomieścić materiał kałowy.
Innymi słowy, ileostomia to operacja, dzięki której chirurdzy skracają normalną drogę jelitową i tworzą otwór w jamie brzusznej, który skutecznie zastępuje funkcje odbytu.
Dane statystyczne
Ileostomia jest dość powszechną operacją, na przykład według badań anglosaskich w Anglii liczba ileostomii wykonywanych rocznie wynosi około 9900.
CZY JEST TO ŚRODEK TYMCZASOWY CZY TRWAŁY?
Ileostomia może być tymczasową (odwracalną ileostomią) lub stałą (ostateczną ileostomią) modyfikacją normalnego pasażu stolca.

Worki do ileostomii
Jeśli jest to rozwiązanie tymczasowe, po pewnym czasie wyznaczana jest kolejna operacja chirurgiczna, podczas której lekarz operujący łączy jelito kręte z jelitem grubym.
Kiedy to zrobisz
Lekarze wykonują „ileostomię”, gdy jelito grube – szczególnie część znana jako okrężnica – jest uszkodzone, w stanie zapalnym lub nie działa prawidłowo.
Powodem tej serii zmian są niektóre szczególne patologie / stany jelitowe, w tym:
- Rak jelita grubego (lub rak jelita grubego). Rak jelita grubego jest najczęstszym nowotworem złośliwym przewodu pokarmowego i jest główną przyczyną zgonów z powodu raka zarówno u mężczyzn, jak iu kobiet.
Z terapeutycznego punktu widzenia głównym leczeniem jest kolektomia, podczas której operujący chirurg usuwa chory odcinek jelita.
Wybór zastosowania ileostomii zależy od rozmiaru i położenia usuniętego odcinka.Otwór może być tymczasowy lub trwały, w zależności od tego, czy istnieją warunki do przywrócenia funkcjonalności pozostałego odcinka jelita grubego. - Choroba Crohna. Jest to choroba autoimmunologiczna, należąca do kategorii tzw. chorób zapalnych jelit. Charakterystyczne dla niej objawy to biegunka, bóle brzucha i uczucie nawracającego zmęczenia.
Ileostomia nie jest leczeniem pierwszego wyboru w chorobie Leśniowskiego-Crohna, jednak może się nią stać we wszystkich przypadkach, w których zdaniem lekarzy czasowe odizolowanie zapalnego jelita od stolca jest korzystne dla tego ostatniego. - Wrzodziejące zapalenie okrężnicy. Jest to kolejna przewlekła choroba zapalna jelit, która dotyczy w szczególności jelita grubego (głównie odbytnicy, a następnie okrężnicy). Jej typowe objawy to krwawa biegunka, bóle brzucha i wydzielina śluzowa.
Oczekiwane leczenie jest zwykle farmakologiczne. W rzeczywistości lekarze uciekają się do ileostomii tylko wtedy, gdy leki nie przynoszą pożądanych rezultatów.
ileostomia może być tymczasowa lub trwała, w zależności od nasilenia stanu zapalnego i mniej lub bardziej konkretnych możliwości zmniejszenia stanu zapalnego. - Niedrożność jelit. Lekarze mówią o niedrożności jelit, gdy jelito jest zablokowane i nie pozwala, aby to, co w nim płynie, rozwijało się regularnie. Niedrożność jelit to „stan medyczny, ponieważ tam, gdzie występuje zablokowanie, może wystąpić krwawienie, infekcja i perforacja jelit.
Leczenie zazwyczaj obejmuje kolektomię, a następnie kolostomię (tj. odchylenie okrężnicy w kierunku „otworu wykonanego w jamie brzusznej”) lub „ileostomię. Wybór pada na ileostomię, gdy niedrożność jelit dotyczy całej okrężnicy”.
Rozwiązanie może mieć tymczasowy lub stały czas trwania, w zależności od powagi sytuacji. - Rodzinna polipowatość gruczolakowata (FAP). Jest to rzadka patologia jelit, charakteryzująca się powstawaniem wewnątrz okrężnicy i odbytnicy określonych łagodnych zmian przedrakowych, które nazywane są polipami i mają dużą skłonność do złośliwości. W rzeczywistości u 99% pacjentów z FAP rozwija się rak jelita grubego prędzej czy później w ciągu życia.
Zazwyczaj leczenie składa się z „zapobiegawczej operacji kolektomii, po której następuje trwała” ileostomia. - Uszkodzenie jelit po urazie brzucha. Uraz brzucha, który może spowodować uraz jelit, to: „rana kłuta”, rana postrzałowa, wypadek przy pracy, wypadek samochodowy i tak dalej.
Urazy wynikające z takich traumatycznych zdarzeń mogą wymagać częściowej kolektomii, po której następuje czasowa „lub, w szczególnie ciężkich przypadkach, trwała” ileostomia.
Przygotowanie
Ileostomia to dość złożona operacja, dlatego wymaga specjalnego przygotowania.
Po pierwsze, zespół medyczny – składający się zwykle z chirurga, wykwalifikowanej pielęgniarki i anestezjologa – musi ustalić, czy kandydat na pacjenta jest zdolny do poddania się operacji chirurgicznej, czy nie. W związku z tym zaleca szereg badań klinicznych – w tym badania krwi, badanie moczu, elektrokardiogram, pomiar ciśnienia krwi, analizę historii klinicznej itp. – które należy wykonać na kilka dni przed przewidywanym terminem interwencji.
Jeśli wynik tych badań jest pozytywny (a więc istnieją warunki niezbędne do przeprowadzenia zabiegu chirurgicznego), chirurg i asystenci przechodzą do drugiego etapu przygotowania, w którym ilustrują pacjentowi zalecenia przedoperacyjne, metody interwencji, możliwe zagrożenia, wskazania pooperacyjne i kanoniczne czasy powrotu do zdrowia.
ZALECENIA PRZEDOPERACYJNE
Główne zalecenia przedoperacyjne to:
- Na kilka dni przed ileostomią należy zaprzestać ewentualnego leczenia opartego na lekach przeciwpłytkowych (aspiryna), przeciwzakrzepowych (warfaryna) i przeciwzapalnych (NLPZ), ponieważ leki te poprzez zmniejszenie zdolności krzepnięcia krwi predysponują do ciężkich krwawień.
- W dniu zabiegu należy przejść na pełny post przynajmniej od poprzedniego wieczoru z pustym i ewentualnie „czystym” jelitem.
Tak przedłużony post tłumaczy się tym, że ileostomia wymaga znieczulenia ogólnego.
Jeśli chodzi o opróżnianie i „oczyszczanie” jelita, pierwszym lekarze zalecają przyjmowanie na kilka godzin przed operacją roztworu przeczyszczającego, drugim przepisują antybiotyki. - Poproś krewnego lub bliskiego przyjaciela na czas, aby był wolny w dniu operacji i zaoferował swoją pomoc, zwłaszcza w momencie wypisu.
Procedura
Pierwsza faza zabiegu polega na wykonaniu znieczulenia ogólnego, druga na wykonaniu skrzywienia jelitowego i otwarcia na brzuchu (stomia brzuszna).
Istnieją trzy różne rodzaje ileostomii: ileostomia końcowa (w języku angielskim, koniec ileostomii), „ileostomia pętlowa” (w języku angielskim, pętla ileostomii) i zespolenia krętniczo-odbytowego (w języku angielskim, woreczek ileo-analny).
Odróżnienie jednego rodzaju ileostomii od drugiego polega na sposobie wykonania ileostomii.
Wybór rodzaju ileostomii do przyjęcia zależy w zasadzie od przyczyn, które sprawiają, że interwencja jest konieczna.
IMPLIKACJE ZNIECZULENIA OGÓLNEGO
Znieczulenie ogólne oznacza, że pacjent śpi i jest całkowicie nieprzytomny podczas całego zabiegu.
Podawanie leków znieczulających drogą żylną lub wziewną (uwaga: podawanie tych leków trwa do końca operacji), lekarz specjalizujący się w praktykach anestezjologicznych (np. anestezjolog).
Zazwyczaj środek znieczulający działa w ciągu 10-15 minut, dopiero po zaśnięciu lekarz prowadzący ma zielone światło do rozpoczęcia leczenia.
Na krótko przed znieczuleniem i przez cały czas jego trwania pacjent pozostaje podłączony do szeregu instrumentów mierzących jego tętno, ciśnienie krwi, temperaturę ciała i poziom tlenu we krwi. znaki i natychmiastowe informacje zwrotne w czasie rzeczywistym o wszelkich drobnych zmianach.
ILEOSTOMIA KOŃCOWA: CO SIĘ DZIEJE?
Chirurg rozpoczyna końcową ileostomię od wykonania pierwszego nacięcia na brzuchu, przez które oddziela jelito kręte od pozostałej części jelita (tj. jelita grubego).
Następnie wykonuje drugie cięcie, mniejsze niż poprzednie, na prawym odcinku brzucha, zgodnie z oddzielonym niedługo wcześniej punktem zrostu jelita krętego z jelitem cienkim, w kierunku przyszłej stomii.
Na poziomie stomii ukształtować krawędzie przewodu pokarmowego za pomocą konturów otworu na brzuchu i założyć szwy, które służą do blokowania odchylenia.
Kikut jelita grubego, wyizolowany, ponieważ nie jest chory, może spotkać dwa różne losy:
- Jeśli nie ma szans na jego wyleczenie (np. w przypadku raka), chirurg usuwa go (kolektomia).
- Jeśli możliwa jest poprawa jego stanu, chirurg pozostawia go na miejscu w celu ewentualnego przywrócenia normalnego kanału żołądkowo-jelitowego w przyszłości.
Ileostomia końcowa ma zwykle stały cel i jest szczególnie odpowiednia w przypadkach niedrożności jelit, raka jelita grubego, ciężkich urazów i rodzinnej polipowatości gruczolakowatej.
ANSA ILEOSTOMY: CO SIĘ DZIEJE?
Chirurg rozpoczyna operacje ileostomii pętlowej od wykonania nacięcia po prawej stronie brzucha, gdzie na ogół kończy się jelito cienkie.
Następnie przez to nacięcie „bierze” „pętlę jelita krętego, wyciąga ją na powierzchnię (tj. poza jamę brzuszną), łączy ją szwami na brzegach samego nacięcia i na koniec nacina w jego górna część, tak aby utworzyć dwa różne otwory.Otwór reprezentuje końcową część górnego odcinka przewodu pokarmowego i punkt, z którego pacjent wyda kał (kanał proksymalny); drugi otwór to początkowa część kikuta jelita grubego, która ma zostać wyizolowana, kończąca się odbytem, z której wydostaje się tylko śluz (kanał dystalny).

Praktykowana przede wszystkim w przypadku choroby Leśniowskiego-Crohna i wrzodziejącego zapalenia jelita grubego, ileostomia pętlowa jest na ogół rozwiązaniem tymczasowym.Nic dziwnego, że chirurdzy przecinają pętlę jelita krętego, dzięki czemu łatwiej jest przywrócić pętlę do prawidłowej anatomii jelita.
Zespolenie krętniczo-odbytowe (WOREK ILEO-ANAL): CO SIĘ DZIEJE?
Zespolenie krętniczo-odbytowe polega na operacji połączenia jelita krętego z odbytem. W punkcie zjednoczenia chirurg składa końcową część jelita krętego na dwie części (tworząc rodzaj łokcia), łączy dwa sąsiednie obszary (tak, aby podwoić przestrzeń wewnętrzną) i czyni je rodzajem kieszeni (sakiewka).
Po utworzeniu kieszonka musi pozostać izolowana przez kilka tygodni, aby małe rany chirurgiczne i znajdujące się na niej różne szwy zagoiły się i całkowicie zagoiły.
Wszystko to oznacza, że w tym samym czasie, co zespolenie biodrowo-odbytnicze, chirurg wykonuje również tymczasową ileostomię pętlową, aby umożliwić pacjentowi wydalenie stolca podczas procesu gojenia.
Chirurgiczne znaczenie zespolenia
Zespolenie chirurgiczne to zgryz (tj. zrost) po resekcji dwóch części tych samych wnętrzności lub dwóch różnych wnętrzności.
Po zabiegu
Pod koniec ileostomii spodziewany jest pobyt w szpitalu, który może trwać od minimum 3 do maksimum 10 dni.Czas hospitalizacji na ogół zależy od ciężkości problemu jelitowego, który spowodował konieczność operacji ileostomii.
Podczas hospitalizacji personel medyczny skrupulatnie zapewnia pacjentowi:
- Okresowo monitoruje, zwłaszcza w początkowej fazie, swoje parametry życiowe (ciśnienie krwi, czynność serca itp.).
- Dostarcza mu dożylnie wszystkich potrzebnych mu składników odżywczych.
- Poddaje go cewnikowaniu (w celu usunięcia kału), przynajmniej przez kilka pierwszych dni.
- Wyjaśnia poszczególne etapy rekonwalescencji oraz najważniejsze zalecenia pooperacyjne.
STOMA PO OPERACJI I W NASTĘPNYCH TYGODNIACH
Bezpośrednio po operacji obszar zajmowany przez stomię nosi wyraźne oznaki stanu zapalnego i jest spuchnięty.
Jednak w miarę upływu tygodni zarówno stan zapalny, jak i obrzęk stopniowo zmniejszają się, aż do ich definitywnego zniknięcia.Ogólnie sytuacja normalizuje się po około 8 tygodniach.
Na koniec należy pamiętać, że dopóki rany chirurgiczne nie zagoją się całkowicie, ze stomii może wydobywać się nieprzyjemny zapach.
ZARZĄDZANIE TORBAMI I HIGIENA STOMA
Podczas hospitalizacji członek personelu medycznego (zwykle pielęgniarka) uczy pacjenta, jak dbać o worek na stolec (kiedy go wymienić, kiedy wiedzieć, że jest pełny itp.) oraz jak dbać o stomię i okolice w czystości ...
Skrupulatne zarządzanie workiem i „dokładne czyszczenie stomii zmniejsza ryzyko” infekcji.
PO REZYGNACJI
Po wypisaniu pacjent powinien prowadzić spokojne życie, bez nadmiernego wysiłku, przez co najmniej 2-3 miesiące. Zaniedbanie tego wskazania może silnie wpłynąć na proces gojenia i powodzenie operacji.
W pierwszych tygodniach po wypisie bardzo często występują wzdęcia i dziwne uczucie bólu w żołądku.
Zagrożenia i komplikacje
Jak w przypadku każdej operacji, istnieje również ryzyko:
- Krwotok wewnętrzny
- Infekcje
- Powstawanie zakrzepów krwi w żyłach (zakrzepica żył głębokich)
- Udar lub zawał serca podczas operacji
- Reakcja alergiczna na leki znieczulające lub uspokajające stosowane podczas zabiegu
Ponadto pod koniec operacji, ze względu na wyjątkową delikatność charakteryzującą zabieg, mogą wystąpić różne komplikacje, w tym:
- Niedrożność stomii. Stomia może zostać niedrożna z powodu gromadzenia się pokarmu w jelicie. W przypadku niedrożności typowe objawy to: nudności, skurcze brzucha i zmniejszona produkcja stolca.
Jeśli dolegliwości te utrzymują się przez kilka godzin, najlepiej skontaktować się z lekarzem lub udać się do najbliższego szpitala. - Odwodnienie. Jelito grube to przewód pokarmowy, który wchłania większość wody zawartej w stolcu. U osób poddanych ileostomii przechodzenie kału przez jelito grube nie ma już miejsca, co sprzyja utracie pożytecznych płynów i odwodnieniu. Aby uniknąć takiej niedogodności, lekarze zalecają picie dużej ilości wody.
- Utrata śluzu z odbytnicy (jeśli nie została usunięta) Jeśli odbytnica i sigma są nadal obecne, prawdopodobnie pomimo izolacji nadal wytwarzają śluz i rozpraszają go przez odbyt. Jest to dość irytująca niedogodność, ponieważ wymaga od pacjenta od czasu do czasu pójścia do toalety w celu posprzątania różnych wycieków.
- Niedobór witaminy B12. Często po ileostomii część jelita, która wchłania większość witaminy B12, jest izolowana lub w każdym razie nie pełni już tej funkcji. Może to prowadzić do niedoboru tej substancji organicznej.
Poważne niedobory witaminy B12 (lub kobalaminy) mogą prowadzić do problemów nerwowych, takich jak zaburzenia pamięci lub uszkodzenie rdzenia kręgowego. - Różne problemy ze stomią. Główne z nich to: zwężenie stomii (lub zwężenie), wypadnięcie stomii (lub wysunięcie stomii), podrażnienie/zapalenie stomii, przepuklina okołostomijna i cofnięcie stomii.
- Fantom odbytnicy. Jest to szczególny stan, który powoduje u pacjenta z ileostomią konieczność skorzystania z toalety, tak jak przed operacją. Nie jest to jednak realna potrzeba, ponieważ jelito grube, a w szczególności odbytnica są wyłączone z pasażu stolca.
- Pouchit. Jest to zapalenie kieszonki powstałe podczas zespolenia krętniczo-odbytowego.
- Letarg i niewyjaśnione zmęczenie
- Świszczący oddech
- Uczucie nawracającego omdlenia
- Bół głowy
- Kołatanie serca
- szum w uszach
- Utrata apetytu
Wyniki i życie codzienne
Mimo narzucania pewnych ograniczeń i sztywnych zachowań, ileostomia nadal pozwala prowadzić aktywne i satysfakcjonujące życie towarzyskie.
Pacjenci muszą zwracać szczególną uwagę na dietę – zwłaszcza w pierwszej fazie rekonwalescencji pooperacyjnej – oraz na zarządzanie workiem na stolec.
Jeśli chodzi o aktywność fizyczną, ćwiczenia i współżycie seksualne, dobrze jest postępować zgodnie z zaleceniami chirurga, który wykonał ileostomię co do joty, ponieważ każdy zabieg stanowi przypadek sam w sobie.