Ogólność
Leki antyarytmiczne to leki stosowane w leczeniu zaburzeń rytmu serca.

Rytm serca jest zwykle kontrolowany przez określone miejsce rozjemcy węzeł zatokowo-przedsionkowy składa się z wyspecjalizowanych komórek, które kurczą się, generując potencjały czynnościowe.
Szybkość skurczu serca w spoczynku powinna mieścić się w zakresie od 60 do 100 uderzeń na minutę. Jeśli prędkość zatokowa jest mniejsza niż ten zakres, możemy mówić o bradykardii; wręcz przeciwnie, jeśli prędkość zatokowa jest wyższa niż wyżej wymienione wartości, mówimy o tachykardii. W każdym razie w tych przypadkach zawsze iw każdym razie mówimy o zaburzeniach rytmu serca, czy to bradykardii, czy tachykardii.
Obecnie stosowane w terapii leki antyarytmiczne można podzielić na różne klasy, w zależności od ich wpływu na potencjał czynnościowy komórek mięśnia sercowego. Zajęcia te zostaną krótko opisane poniżej.
Aby jednak lepiej zrozumieć typologię klasyfikacji i mechanizm działania leków antyarytmicznych, konieczne jest postawienie małej przesłanki na temat tego, czym jest wspomniany potencjał czynnościowy serca i jak jest generowany.
Potencjał czynnościowy serca
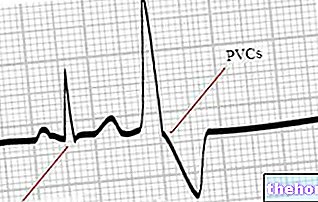
Jak wspomniano, komórki mięśnia sercowego kurczą się, generując potencjał czynnościowy, którego przebieg w normalnych warunkach jest absolutnie przewidywalny.
Wspomniany potencjał czynnościowy serca można podzielić na pięć faz:
- Faza 0 lub faza szybkiej depolaryzacji: w tej fazie zwiększa się przepuszczalność błony komórkowej dla jonów sodu, umożliwiając szybkie wejście tego kationu do komórki i powodując szybką depolaryzację. Potencjał błony wewnętrznej jest bardziej elektroujemny niż zewnętrzny (definiowany jako potencjał spoczynkowy błony), który staje się dodatni w stosunku do otoczenia.
- Faza 1: w fazie 1 zmniejsza się przepuszczalność membrany dla jonów sodu i następuje wnikanie jonów chloru do ogniwa i wychodzenie jonów potasu.
- Faza 2: faza 2, zwana również fazą plateau, charakteryzuje się powolnym wnikaniem jonów wapnia do komórki, równoważonym przez uwalnianie jonów potasu.Ta faza jest nazywana plateau właśnie dlatego, że zmiana potencjału jest niewielka lub nie ma jej wcale. .
- Faza 3: w tej fazie prędkość wnikania jonów wapnia zwalnia w połączeniu z ciągłym wypływem jonów potasu. Wszystko to przywraca błonę do początkowego potencjału spoczynkowego.
- Faza 4: w tej fazie wreszcie obserwujemy przywracanie stężeń jonów wewnątrz i na zewnątrz komórki, dzięki działaniu błonowej pompy Na+/K+ATPazy.
Krótko podsumowując, możemy stwierdzić, że potencjał czynnościowy jest generowany przez początkowe wejście jonów sodu do komórki serca, następnie wejście wapnia i wreszcie wyjście potasu, co przywraca potencjał czynnościowy do stanu spoczynkowego.
Leki antyarytmiczne klasy I
Środki antyarytmiczne klasy I działają poprzez wiązanie i w konsekwencji blokowanie kanałów sodowych.
Te leki antyarytmiczne można z kolei podzielić na podklasy. Dlatego możemy wyróżnić:
- Leki przeciwarytmiczne klasy IA: substancje czynne należące do tej klasy leków przeciwarytmicznych blokują kanał sodowy poprzez hamowanie fazy 0 gwałtownej depolaryzacji, przedłużając w ten sposób potencjał czynnościowy. Ten rodzaj leków przeciwarytmicznych w szybkim tempie dysocjuje od kanałów sodowych. składniki takie jak chinidyna, dizopiramid i prokainamid.
- Leki antyarytmiczne klasy IB: leki antyarytmiczne należące do tej klasy działają zawsze poprzez blokowanie kanałów sodowych, ale dysocjują od nich znacznie szybciej niż leki antyarytmiczne klasy IA i powodują krótką fazę 3 repolaryzacji, skracając w ten sposób czas trwania potencjału czynnościowego. początek działania, są używane głównie w sytuacjach awaryjnych.
Lidokaina (skuteczna tylko przy podawaniu pozajelitowym), tokainid, meksyletyna i fenytoina należą do tej klasy leków przeciwarytmicznych. - Leki antyarytmiczne klasy IC: te leki antyarytmiczne charakteryzują się niskim stopniem dysocjacji od kanałów sodowych i powodują bardzo powolną depolaryzację fazy początkowej 0.
Do tej kategorii należą składniki aktywne, takie jak flekainid, propafenon i moricizina.
Skutki uboczne
Będąc raczej niejednorodną klasą, skutki uboczne wynikające ze stosowania środków przeciwarytmicznych klasy I mogą się znacznie różnić, w zależności zarówno od rodzaju wybranego składnika czynnego, jak i drogi podawania (pozajelitowo lub, jeśli to możliwe, doustne) i „zamierza się stosować”.
Na przykład główne działania niepożądane, które mogą wystąpić po zastosowaniu chinidyny, to bóle żołądkowo-jelitowe (bóle brzucha, wymioty, biegunka i anoreksja), podczas gdy główne działania niepożądane wynikające ze stosowania lidokainy pozajelitowej obejmują zawroty głowy, urojenia, parestezje i dezorientację.
Leki antyarytmiczne klasy II
Leki przeciwarytmiczne klasy II to substancje czynne o działaniu blokującym receptory beta. Dokładniej, te aktywne składniki są w stanie blokować receptory adrenergiczne β1 obecne w sercu. Pobudzenie tych receptorów w rzeczywistości powoduje wzrost częstotliwości, kurczliwości i szybkości przewodzenia impulsu komórek mięśnia sercowego.
Z kolei zablokowanie tego typu receptorów powoduje zablokowanie napływu jonów wapnia do wnętrza komórki, wywołując tym samym przedłużoną repolaryzację.Do tej klasy leków antyarytmicznych należą składniki aktywne takie jak propranolol, sotalol, nadolol, l „atenolol ”, acebutolol i pindolol.
Skutki uboczne
Również w tym przypadku rodzaj działań niepożądanych, które mogą wystąpić, zależy w dużej mierze od użytego składnika czynnego i wrażliwości każdego pacjenta na lek.
W każdym razie głównymi działaniami niepożądanymi wynikającymi z przyjmowania leków przeciwarytmicznych blokujących receptory beta są: duszność, ból głowy, zawroty głowy, zmęczenie, bradykardia i zespół Raynauda.
Leki antyarytmiczne klasy III
Leki przeciwarytmiczne klasy III to aktywne składniki, które wywierają swoje działanie poprzez hamowanie repolaryzacji błon komórek serca. Dokładniej, te leki przeciwarytmiczne zakłócają fazę 3 potencjału czynnościowego poprzez blokowanie kanałów potasowych.
Do tej klasy środków antyarytmicznych należą składniki aktywne, takie jak ibutilid i amiodaron.
Głównym efektem ubocznym wynikającym ze stosowania tego typu leków antyarytmicznych jest niedociśnienie, w tym typu ortostatycznego.
Leki antyarytmiczne klasy IV
Leki antyarytmiczne klasy IV wywierają swoje działanie poprzez blokowanie kanałów wapniowych, powodując w ten sposób powolną fazę repolaryzacji błony komórkowej.
Wśród różnych składników aktywnych należących do tej klasy leków przeciwarytmicznych wymieniamy werapamil i diltiazem.
Działania niepożądane, które mogą wystąpić po zażyciu leków przeciwarytmicznych klasy IV, obejmują zasadniczo niedociśnienie, splątanie, ból głowy, obrzęk obwodowy, obrzęk płuc i, w niektórych przypadkach, zaparcia.
Inne leki antyarytmiczne
Istnieją inne leki o działaniu antyarytmicznym, które nie mieszczą się w dokonanej właśnie klasyfikacji. Tak jest na przykład w przypadku glikozydów adenozyny i naparstnicy.
Adenozyna jest nukleozydem, który może być stosowany - w odpowiednich dawkach i dożylnie - w leczeniu napadowych częstoskurczów nadkomorowych.Adenozyna działa bezpośrednio na węzeł przedsionkowo-komorowy serca.
Wśród glikozydów naparstnicy wspominamy natomiast digoksynę, substancję czynną stosowaną przede wszystkim w leczeniu migotania i trzepotania przedsionków. Digoksyna wywiera działanie przeciwarytmiczne poprzez hamowanie błonowej pompy Na+/K+ATPazy, co powoduje wzrost wewnątrzkomórkowego poziomu sodu.