Ogólność
Denga jest ostrą chorobą przebiegającą z gorączką, pochodzenia wirusowego, przenoszoną na człowieka przez ukąszenia zarażonych komarów, które z kolei ugryzły chorego.
Wirus dengi to arbowirus (ogólny termin odnoszący się do wirusów przenoszonych na człowieka przez stawonogi), należący do rodzaju Flawiwirus i do rodziny Flaviviridae. Do tej pory znane są 4 różne serotypy wirusowe, bardzo do siebie podobne: DEN-1, DEN-2, DEN-3 i DEN-4, z których 2 i 3 są często związane z najcięższymi postaciami choroby
Denga może występować w dwóch różnych postaciach: klasycznej (łagodnej postaci choroby) i dengi krwotocznej (DE, postać ciężka i zagrażająca życiu), ze wstrząsem lub bez (SSD, zespół wstrząsu dengi).
Infekcja
Zgodnie z przewidywaniami wirus dengi jest przenoszony z człowieka na człowieka poprzez ukąszenia komarów – należących do rodzaju Aedes (ten sam, który przenosi żółtą febrę na człowieka), w szczególności Aedes aegypti - który wcześniej spożył posiłek z krwi na żywicielu z wirusem (jest to okres zakaźny, w którym wirus dengi krąży we krwi). W szczególności komar może przenosić wirusa po 1/3 tygodnia od zakażającego posiłku.
Komary Aedes, w przeciwieństwie do Widliszek (te, które przenoszą malarię), żądło w ciągu dnia, z maksymalną aktywnością w ciągu dwóch godzin po wschodzie słońca i w godzinach przed zachodem słońca.
Szczególnie rzadka bezpośrednia infekcja człowiek-człowiek może wystąpić tylko w przypadku bezpośredniego kontaktu z krwią chorego w fazie wiremii (np. poprzez transfuzje). Uważa się, że osoby chore na dengę są zakaźne w ciągu 6 dni (średnio) od wystąpienia choroby.
Epidemiologia
Denga występuje endemicznie na obszarach tropikalnych i subtropikalnych, ale może również wpływać na obszary o klimacie umiarkowanym i ciepłym, gdzie jednak bardziej prawdopodobne są tzw. formy „importowe”. Turyści powracający z obszarów endemicznych mogą w rzeczywistości sprzyjać sporadycznym rozprzestrzenianiu choroba we własnym kraju; na przykład we Włoszech komary Aedes, sprowadzone w 1990 roku, są obecnie szeroko rozpowszechnione w co najmniej 10 regionach. Handel może również sprzyjać rozprzestrzenianiu się choroby poza obszarami tubylczymi; pomyśl tylko o handlu używanymi oponami, które zatrzymują w sobie niewielkie ilości wody, stanowiąc idealne siedlisko dla komarów do składania jaj.
Denga krwotoczna (ED) jest szczególnie powszechna w regionach Azji Południowo-Wschodniej i Pacyfiku: dotyka głównie dzieci zamieszkujące te endemiczne obszary, podczas gdy rzadko występuje u podróżnych.
Gorączka denga jest obecnie endemiczna w ponad 100 krajach, a jej występowanie w ostatnich dziesięcioleciach dramatycznie wzrosło na całym świecie. Szacuje się, że 50-100 milionów przypadków rocznie, w tym 500 000 przypadków zaburzeń erekcji i SSD oraz 12 500-25 000 zgonów (Światowa Organizacja Zdrowia 2009) Szczyt infekcji odnotowuje się w czasie pory deszczowej i po niej.

Objawy
Więcej informacji: Objawy dengi
Okres inkubacji może wynosić od 3 do 14 dni, średnio 5-7 dni. Klasyczna denga początkowo objawia się objawami podobnymi do pospolitej postaci grypy, cięższej u dzieci. Po zarażeniu i przejściu infekcji odporność na ogół utrzymuje się przez całe życie, ale jest wysoce specyficzna dla surowicy; oznacza to, że osobnik odporny na jeden serotyp jest nadal podatny na inne formy dengi (spowodowane przez pozostałe trzy serotypy). W szczególności ponowne zakażenie serotypami heterologicznymi u osób odpornych na serotyp (nawet w przypadku odporności nabytej od matki) zwiększa ryzyko rozwoju najcięższej postaci: dengi krwotocznej.
Do typowych objawów klasycznej dengi u dzieci należą: ból głowy, gorączka, nawet wysoka i nagła, której towarzyszą dreszcze, rozległe osłabienie oraz „wysypka typu plamkowo-grudkowego (plamy i pęcherze nie wystające lekko na skórze) ), która przypomina to typowe dla odry. U starszych dzieci i dorosłych klasyczna denga przedstawia się jako „choroba podobna do grypy, z gorączką, bólem głowy, osłabieniem, bólem krzyża, bólem kostno-stawowym i mięśniowym (zwanym również gorączką łamiącą kości) oraz zaburzenia żołądkowo-jelitowe, z wystąpieniem opisanej powyżej wysypki grudkowo-plamkowej lub bez niej (niewielka czerwona wysypka skórna).
Objawy krwotoczne, typowe dla cięższej postaci choroby, mogą czasem wystąpić także w klasycznej dendze, ale w znacznie łagodniejszym stopniu; Na przykład podmiot może skarżyć się na krwawienie z nosa i dziąseł, zauważać krew w oczach (krwotoki spojówkowe) lub doświadczać punktowych krwotoków podskórnych (wybroczyny).
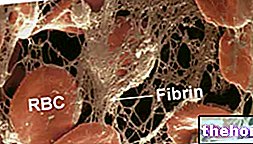
Denga krwotoczna (ED), częściej występująca u dzieci w wieku poniżej 10-15 lat, objawia się dwufazowo. W pierwszej fazie następuje nagły początek utrzymującej się wysokiej gorączki (40-41°C), z zaczerwienieniem twarzy, utratą apetytu i niewielkimi zaburzeniami w obrębie przewodu pokarmowego i górnych dróg oddechowych, po którym następuje okres osłabienia z dobre samopoczucie utrzymujące się około 24 godzin, z którym stan pacjenta może się nagle pogorszyć, z pojawieniem się głębokiego osłabienia, drażliwości, bladości, sinicy, zwłaszcza wokół ust, obniżenia ciśnienia krwi, szybkiego i słabego tętna, wysypki skórne .W tej drugiej fazie często występują objawy krwotoczne, od wybroczyn, przez wybroczyny (krwotoczna plamka na skórze lub błonach śluzowych, nie wykryta, niebieskawa lub fioletowa), do krwawienia z nosa (utrata krwawienia z nosa), do utraty krwi z dziąseł, do krwotoków w obrębie przewodu pokarmowego (obecność krwi w wymiocinach i kale) Możliwe powikłania dotyczące wątroby (hepatomegalia) i ośrodkowego układu nerwowego W ciężkich przypadkach może wystąpić wstrząs hipowolemiczny w wyniku mnogości i obfitości krwotoków.
Co zrobić w przypadku podejrzanych objawów?
Jeżeli po powrocie z wyprawy na tereny endemiczne odczuwalne są typowe objawy choroby, to dobrze:
- Jak najszybciej udaj się do lekarza, aby potwierdzić diagnozę i wykluczyć choroby o podobnych objawach, takie jak malaria, tyfus, żółta febra i inne gorączki krwotoczne
- Odpoczywaj i pij dużo płynów
- Ewentualnie, w przypadku silnego bólu i bólu głowy, zażywaj leki przeciwzapalne, unikając salicylanów (aspiryna itp.), które mogą zwiększać ryzyko krwawienia i powodować zespół Reye'a u dzieci.
Diagnoza
Biorąc pod uwagę nieodróżnialną symptomatologię klasycznej dengi bez osutki od innych chorób z towarzyszącą gorączką i objawami grypopodobnymi, diagnozę stawia się za pomocą specjalnych badań laboratoryjnych, mających na celu poszukiwanie specyficznych przeciwciał, w celu identyfikacji materiału genetycznego wirusa metodą PCR lub szukanie zmian parametrów krwi typowych dla choroby.
Opieka i leczenie
Więcej informacji: Leki na dengę
Nie ma specyficznego sposobu leczenia klasycznej dengi; Dlatego sugeruje się obfite spożywanie płynów i odpoczynek w łóżku. Choroba trwa średnio 3-10 dni i goi się samoistnie, chociaż uczucie osłabienia i wyczerpania może towarzyszyć pacjentowi nawet przez kilka dni lub tygodni po wygojeniu. Każde leczenie farmakologiczne ma charakter objawowy: w przypadku wysokiej gorączki można zastosować leki przeciwgorączkowe, takie jak paracetamol i kodeina, natomiast ból i swędzenie można złagodzić za pomocą leków przeciwbólowych/przeciwzapalnych (NLPZ). Należy unikać leków przeciwgorączkowych i przeciwzapalnych na bazie kwasu acetylosalicylowego (aspiryny), które utrudniając prawidłowe krzepnięcie krwi mogą sprzyjać lub nasilać pojawianie się objawów krwotocznych.
W przypadku dengi krwotocznej stan pacjenta należy dokładnie monitorować, korygując wszelkie odwodnienie (hipowolemię) i strukturę elektrolitów za pomocą określonych wlewów dożylnych, aby zapobiec wystąpieniu wstrząsu. W skrajnych przypadkach może być konieczna transfuzja krwi, osocza lub produktów krwiopochodnych.
Zarażenie się chorobą nadaje odporność tylko wirusowi, który ją wywołał; dlatego, ponieważ dengę można określić za pomocą 4 różnych serotypów wirusa, jeden z nich może zostać ponownie zarażony jednym z pozostałych trzech.
Zapobieganie
Ponieważ skuteczna szczepionka jeszcze nie istnieje i nie jest możliwe wdrożenie schematu profilaktyki farmakologicznej, takiej jak w przypadku malarii, konieczne jest wspólne przyjęcie środków mających na celu wyeliminowanie lub ograniczenie inwazji komarów.Owady te rozmnażają się wraz z dengą w regionach tropikalnych i subtropikalny, szczególnie w dużych aglomeracjach miejskich i peryferyjnych, charakteryzujących się dużą gęstością zaludnienia na obszarach takich jak slumsy, gdzie powszechne standardy sanitarne są nieobecne lub w każdym razie słabe (obecność ścieków, niezdrowa stojąca woda, nagromadzenie stałych odpadów komunalnych). Działania prewencyjne mają zatem na celu „przyjęcie postępowania sanitarnego, które przewiduje rekultywację tych terenów, poprzez szybkie usuwanie stałych odpadów komunalnych, prawidłowe odprowadzanie i odprowadzanie ścieków, okresowe interwencje dezynsekcyjne oraz „eliminację, w szczególności w pobliżu domów, z kolekcji wody, które mogę nie stosować do tarła i rozwoju larwalnego. Bardzo przydatne jest nakładanie moskitier i innych środków ochronnych na okna domów.
Na poziomie indywidualnym zapobieganie dendze zasadniczo opiera się na unikaniu użądlenia
od komarów, mając na uwadze „dobowe” zwyczaje tych owadów (najbardziej aktywne w ciągu dnia w ciągu dwóch godzin towarzyszących wschodowi słońca oraz w ciągu dwóch godzin poprzedzających jego zachód). W szczególności Ministerstwo Zdrowia zaleca:
- nosić odzież w jasnych kolorach (ciemne i jasne kolory przyciągają owady), z długimi rękawami i długimi spodniami, zakrywającymi większą część ciała;
- unikaj używania perfum (mogą zwabić owady przenoszące dengę);
- na odsłoniętą skórę nanieść środki odstraszające owady na bazie N,N-dietylo-n-toluamidu lub ftalanu dimetylu, w razie potrzeby powtarzając, np. w przypadku intensywnego pocenia się co 2-3 godziny, można również zastosować środki odstraszające owady i środki owadobójcze na bazie pyretroidów być rozpylany bezpośrednio na ubrania;
- po pływaniu repelent należy ponownie nałożyć na skórę;
- najlepiej przebywać w pokojach wyposażonych w klimatyzację lub, w przypadku jej braku, w moskitiery na oknach, upewniając się, że są one uporządkowane i dobrze zamknięte;
- Rozpyl środki owadobójcze na bazie pyretrum lub permetryny w salonach i sypialniach lub użyj dyfuzorów owadobójczych (zasilanych elektrycznością lub bateriami), które zawierają tabletki nasączone pyretroidami (pamiętaj, aby wymienić zużyte płytki krwi) lub zwojów odstraszacza komarów pyretrum.
Możliwość, zwłaszcza u małych dzieci, niepożądanych efektów środków odstraszających owady, wymaga zachowania pewnych środków ostrożności przy ich stosowaniu oraz skrupulatnego przestrzegania instrukcji zawartych w załączonych ulotkach. W szczególności:
- produkt odstraszający należy nakładać tylko na odsłonięte części;
- nie wolno go wdychać, połykać ani doprowadzać do kontaktu z oczami;
- nie należy go nakładać na podrażnioną lub posiniaczoną skórę;
- należy unikać stosowania wysoce skoncentrowanych produktów, zwłaszcza w odniesieniu do dzieci;
- leczone powierzchnie skóry należy umyć natychmiast po powrocie do domu lub w przypadku wystąpienia podejrzanych objawów (swędzenie, stan zapalny), w związku z czym wskazane jest natychmiastowe skonsultowanie się z lekarzem




.jpg)