Otyłość i chirurgia bariatryczna
Otyłość jest stanem przewlekłym, który często jest trudny do leczenia za pomocą prostej diety połączonej z regularnymi ćwiczeniami. W takich przypadkach chirurgia bariatryczna stanowi „ważną opcję terapeutyczną, szczególnie dla osób z ciężką otyłością, które cierpią na poważne problemy zdrowotne pogłębiane przez „nadwagę”.
Chirurgia bariatryczna obejmuje szereg procedur, które sprzyjają utracie wagi poprzez zmniejszenie przyjmowania i/lub wchłaniania pokarmu. Utratę masy ciała można osiągnąć poprzez zmniejszenie żołądka za pomocą opaski gastrycznej, resekcję chirurgiczną (częściowa pionowa gastrektomia lub przekierowanie żółciowo-trzustkowe z przełącznikiem dwunastniczym) lub przez stworzenie małego woreczka żołądkowego połączonego bezpośrednio z odcinkiem jelita cienkiego (obejście żołądka Najlepszy wynik uzyskuje się, gdy pacjent operowany jest silnie zdeterminowany do przestrzegania ścisłych zaleceń żywieniowych i regularnego wykonywania po operacji aktywności fizycznej. Ponadto pacjent musi zgodzić się na długoterminowe zobowiązanie również w odniesieniu do kontynuacji i leczenia pooperacyjnego. Te zachowania są niezbędne do utrzymania wyników uzyskanych przy chirurgii bariatrycznej.
Wskazania
Obecnie chirurgia bariatryczna jest „odpowiednią opcją dla pacjentów, którzy:
- Mają ciężką otyłość;
- Nie byli w stanie uzyskać skutecznych wyników z kontrolowanym programem żywienia (z lub bez wsparcia lekami);
- Mają towarzyszące stany, takie jak nadciśnienie, upośledzona tolerancja glukozy, cukrzyca, hiperlipidemia i obturacyjny bezdech senny.
Wskaźnik masy ciała (BMI) służy do określenia poziomu otyłości, wskaźnika stanu idealnej wagi, który odnosi się do wzrostu i masy ciała. Osoba z BMI ≥ 30 jest uważana za otyłą.
Zalecana jest operacja bariatryczna sam dla osób o co najmniej jednej z następujących cech:
- BMI> 40 (otyłość III klasy / bardzo poważna);
- BMI> 35 (klasa II / otyłość ciężka), związany z co najmniej jednym stanem patologicznym związanym z otyłością, który może ulec poprawie wraz z utratą masy ciała.
Jednak ostatnie badania sugerują, że chirurgia bariatryczna może być również odpowiednia dla osób z BMI 35-40 bez powiązanych schorzeń lub z BMI 30-35 i istotnymi chorobami współistniejącymi.
Każdy, kto rozważa poddanie się operacji bariatrycznej w celu znacznej utraty wagi, powinien być świadomy zagrożeń i korzyści wynikających z leczenia.
Pacjent może zostać uznany za kwalifikującego się do operacji bariatrycznej, jeśli:
- Nie udaje mu się osiągnąć lub utrzymać korzystnego poziomu utraty wagi (przez co najmniej sześć miesięcy) poprzez przyjęcie odpowiednich niechirurgicznych rozwiązań, takich jak dieta, leki i ćwiczenia.
- Zgadzam się zobowiązać się w dłuższej perspektywie po zabiegu do przyjęcia zdrowej diety i regularnej aktywności fizycznej; jest zatem świadomy ograniczeń, jakie będzie musiał nałożyć na swoje przyszłe wybory żywieniowe i konieczności poddawania się regularnym kontrolom.
- Nie przedstawia żadnych medycznych ani psychologicznych przeszkód w operacji lub zastosowaniu znieczulenia, nie nadużywa alkoholu i/lub narkotyków.
- Jest zmotywowany do poprawy swojego zdrowia i zdaje sobie sprawę z tego, jak może zmienić się życie po operacji (na przykład pacjenci muszą dostosować się do skutków ubocznych, takich jak konieczność dobrego przeżuwania jedzenia lub niemożność spożywania dużych ilości jedzenia).
Nie ma całkowicie bezpiecznej metody, w tym zabiegu chirurgicznego, aby uzyskać znaczną utratę wagi i utrzymać ją w czasie. Niektóre osoby, które przechodzą operację bariatryczną, mogą doświadczyć mniejszej niż oczekiwana utraty wagi; inni mogą z czasem odzyskać część utraconej wagi. Ten powrót do zdrowia może się różnić w zależności od stopnia otyłości i rodzaju operacji. Niektóre złe nawyki, takie jak brak ruchu lub częste spożywanie wysokokalorycznych przekąsek, mogą również wpływać na wynik leczenia w dłuższej perspektywie.
Klasyfikacja
Procedury bariatryczne można podzielić na trzy główne kategorie:
- Interwencje o złym wchłanianiu. Zabiegi chirurgiczne o złym wchłanianiu zmniejszają wchłanianie pokarmu, polegają na nieodwracalnym zmniejszeniu objętości żołądka, a ich skuteczność wynika głównie z wytworzenia stanu fizjologicznego: jama żołądkowa jest połączona z końcową częścią jelita cienkiego, co powoduje ograniczenie wchłaniania kalorii i składników odżywczych.
Należą do tej typologii:
- Przekierowanie żółciowo-trzustkowe (szersza forma bypassu żołądkowego, z woreczkiem żołądkowym połączonym z jelitem krętym. Powoduje najbardziej ekstremalne zaburzenia wchłaniania);
- Bypass jelitowo-krętniczy;
- Procedury restrykcyjne. Zabiegi restrykcyjne żołądkowo-jelitowe ograniczają wprowadzanie pokarmu poprzez przeważające działanie mechaniczne, polegają na wytworzeniu w górnej części żołądka małej kieszonki żołądkowej, która ogranicza objętość żołądka i pozostawia przewód pokarmowy w ciągłości przez wąski i nie- wąski otwór – Restrykcyjne procedury mają na celu zmniejszenie ilości przyjmowanego doustnie pokarmu.
Należą do tej typologii:
- Regulowana opaska żołądkowa;
- Pionowa gastroplastyka;
- Gastrektomia rękawowa (częściowa pionowa gastrektomia);
- Balon żołądkowy (nieoperacyjne leczenie przejściowe).
- Interwencje mieszane. Mieszane procedury bariatryczne obejmują obie techniki jednocześnie, tak jak w przypadku pomostowania żołądka lub rękawowej gastrektomii z przełącznikiem dwunastnicy.
Rodzaj operacji, która bardziej niż jakakolwiek inna może pomóc osobie otyłej, zależy od wielu czynników. Pacjenci powinni przedyskutować z kierującym chirurgiem opcję, która najlepiej odpowiada ich potrzebom.
Chirurgię bariatryczną można wykonać standardowymi „otwartymi” podejściami, które obejmują laparotomię z nacięciem ściany jamy brzusznej lub metodą laparoskopii. Przy drugiej technice lekarze wprowadzają narzędzia chirurgiczne przez małe nacięcia wykonane na brzuchu, prowadzeni przez małą kamerę, która przekazuje obrazy na monitor.Obecnie w większości przypadków wykonuje się laparoskopowe zabiegi bariatryczne, ponieważ są małoinwazyjne, wymagają mniejszych nacięć powodują mniejsze uszkodzenia tkanek i są związane z mniejszą liczbą problemów pooperacyjnych.Jednak nie wszyscy pacjenci nadają się do laparoskopii.Pacjenci skrajnie otyli (np.>350kg), którzy przeszli wcześniej operację żołądka lub mają złożone problemy zdrowotne (ciężka choroba serca i płuc) może wymagać otwartego podejścia.
Opcje chirurgiczne
Najczęściej wykonuje się cztery rodzaje operacji: regulowane opaskowanie żołądka (AGB), pomostowanie żołądka metodą Roux-en-Y (RYGB), dywersję żółciowo-trzustkową z przełącznikiem dwunastniczym (BPD-DS) oraz pionową gastrektomię rękawową (lub rękawową gastrektomię, VSG) .
- Regulowana opaska żołądkowa (AGB): zabieg restrykcyjny żołądka, który ogranicza przyjmowanie pokarmu poprzez umieszczenie elastycznej silikonowej opaski wokół górnej części żołądka.
W ten sposób powstaje mały woreczek żołądkowy, który komunikuje się z resztą żołądka przez wąski, nierozszerzalny otwór opróżniania. Pojemność worka żołądkowego można dostosować do potrzeb pacjenta bez konieczności dalszych zabiegów chirurgicznych; bandaż w rzeczywistości zawiera roztwór soli fizjologicznej, który można zwiększać lub zmniejszać, zmieniając efekt zwężenia, za pomocą cienkiego cewnika połączonego ze zbiornikiem umieszczonym tuż pod skórą.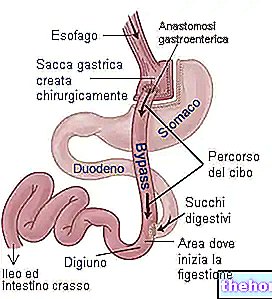
Utrata masy ciała wynika głównie z ograniczonej ilości pokarmu, który można spożyć w jednym posiłku (wczesne uczucie sytości) oraz z wydłużonego czasu potrzebnego na strawienie pokarmu.Jest to często wykonywane metodą laparoskopii (LAGB) i stanowi odwracalną interwencję. jama nie jest rozcięta i opaska może być usunięta Utrata masy ciała: około 50% nadwagi. - Bypass żołądka Roux-en-Y (RYGB): jest to interwencja mieszana, która ogranicza zarówno przyjmowanie, jak i wchłanianie pokarmu.
Ilość pokarmu, jaką można spożyć, ogranicza się poprzez zredukowanie (poprzez resekcję chirurgiczną) żołądka do małego woreczka, zbliżonego rozmiarem do kieszonki utworzonej za pomocą opaski żołądkowej. Ponadto ten mały woreczek jest połączony pętlą jelitową bezpośrednio z jelitem cienkim (na wysokości jelita czczego), z wyłączeniem przewodu pokarmowego odpowiedzialnego za wchłanianie składników odżywczych (część żołądka, dwunastnica i drogi żółciowe). . RYGB jest uważany za nieodwracalną interwencję, ale w niektórych przypadkach procedurę można częściowo cofnąć. Utrata masy ciała: około 60-70% nadwagi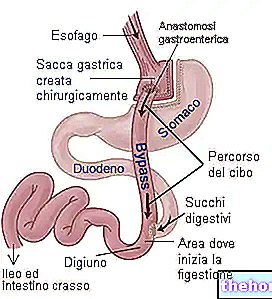
- Przełączenie żółciowo-trzustkowe z przełącznikiem dwunastnicy (BPD-DS): zwykle określane jako „przełącznik dwunastnicy” (inwersja dwunastnicy), jest to złożona operacja bariatryczna o trzech cechach charakterystycznych:
1) eliminuje dużą część żołądka (resekcja pionowa), powodując przedwczesne nasycenie pacjentów, którzy są „zmuszeni” jeść mniej; 2) jest to operacja ze złym wchłanianiem, w której pokarm jest przekierowywany i ograniczony w jego wchłanianiu: chirurg tworzy nowy przewód pokarmowy, tworząc „zespolenie pomiędzy zalegającą jamą żołądka a odcinkiem jelita cienkiego (jelita krętego)”; 3) funkcjonalność żółci, soku trzustkowego i soków jelitowych ulega modyfikacji, wpływając na zdolność organizmu do trawienia pierwiastków i przyswajania kalorii. Ta operacja pozostawia do dyspozycji niewielką część dwunastnicy, która jest potrzebna do wchłaniania pokarmu, witamin i minerałów. Jednakże, gdy pacjent spożywa posiłek, większość jelit zostaje ominięta (jest to bardziej „drastyczny niż poprzedni” zabieg).Odstęp między żołądkiem a okrężnicą po tej operacji znacznie się skraca, ograniczając tym samym normalny sposób odżywiania BPD-DS powoduje znaczną utratę wagi (około 65-75% nadwagi).Jednak zmniejszenie ilości wchłanianych składników odżywczych, witamin i minerałów niesie ze sobą wysokie ryzyko długotrwałych powikłań (niedokrwistość, osteoporoza itp. .) Dlatego przekierowanie bilopancreatic jest generalnie zalecane tylko wtedy, gdy uważa się, że szybka utrata wagi jest niezbędna, aby uniknąć poważnego stanu zdrowia, takiego jak choroba serca.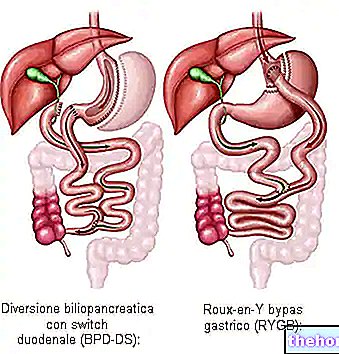
- Częściowa pionowa gastrektomia (VSG, pionowa gastrektomia rękawowa): należy do interwencji gastrorestrykcyjnych, ponieważ ogranicza przyjmowanie pokarmu poprzez zmniejszenie rozmiaru żołądka
Ta forma chirurgii bariatrycznej stosowana jest w leczeniu osób z ciężką otyłością (BMI ≥ 60), u których nie zaleca się stosowania bandaży lub bajpasów żołądkowych.W takich okolicznościach oba zabiegi niosą ze sobą bardzo duże ryzyko powikłań. Celem zabiegu jest wywołanie wczesnego poczucia sytości.W tym celu podczas operacji wykonuje się częściową resekcję pionową, która obejmuje 80-90% żołądka.Utrata masy ciała powinna wynosić około 60%. powinno być możliwe bezpieczne wykonanie opatrunku żołądkowego lub pomostowania.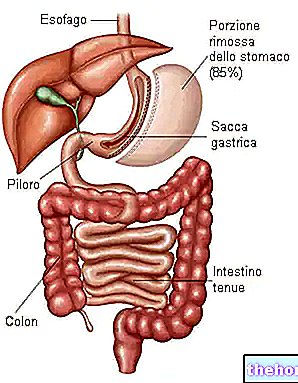
Pacjent i kompetentny chirurg muszą skonfrontować się ze sobą, aby wybrać najlepszą opcję chirurgiczną, oceniając odległe skutki i wszelkie powikłania, które mogą wystąpić w trakcie i po zabiegu (takie jak problemy związane ze złym wchłanianiem, wymiotami i refluksem przełyku. spożywanie dużych posiłków, konieczność ograniczenia w szczególności niektórych pokarmów itp. Inne czynniki, które należy wziąć pod uwagę, to BMI pacjenta, jego nawyki żywieniowe, wpływ otyłości na jego zdrowie oraz wszelkie wcześniejsze zabiegi chirurgiczne w obrębie żołądka.
Skuteczność
Chirurgia bariatryczna ma na celu zmniejszenie ryzyka zachorowania lub zgonu związanego z otyłością.Zabiegi wadliwe na ogół powodują większą utratę masy ciała niż zabiegi restrykcyjne, mają jednak wyższy profil ryzyka.
Powrót do zdrowia po operacji bariatrycznej
Bezpośrednio po operacji bariatrycznej pacjent ogranicza się do diety płynnej, w skład której wchodzą pokarmy takie jak rosół lub rozcieńczone soki owocowe.Tę linię stosuje się do czasu pełnego wyzdrowienia przewodu pokarmowego po operacji. W późniejszych stadiach pacjent jest „zmuszany” do przyjmowania jedynie niewielkich ilości pokarmu, ponieważ jeśli przekroczy pojemność żołądka, może doświadczyć nudności, bólu głowy, wymiotów, biegunki, dysfagii itp. Ograniczenia dietetyczne częściowo zależą od rodzaju operacji. Wielu pacjentów, na przykład, będzie musiało przyjmować jedną multiwitaminę dziennie przez całe życie, aby zrekompensować zmniejszone wchłanianie niezbędnych składników odżywczych.
Skutki uboczne
Z zabiegami chirurgii bariatrycznej może wiązać się wiele powikłań. Zagrożenia zależą od rodzaju zabiegu oraz wszelkich innych problemów zdrowotnych występujących przed operacją.W okresie pooperacyjnym niektóre powikłania krótkotrwałe (w ciągu 1-6 tygodni po zabiegu) mogą obejmować krwawienie, zakażenie ran pooperacyjnych, niedrożność jelit. , nudności i wymioty (z powodu przejadania się lub zwężenia w operowanym miejscu). Inne problemy, które mogą wystąpić, są związane z niedoborami składników odżywczych, typowymi dla osób poddawanych złym procesom bariatrycznym, które nie przyjmują witamin i minerałów; w skrajnych przypadkach, jeśli pacjenci nie zmierzą się z problemem, mogą wystąpić choroby takie jak pelagra (spowodowana niedoborem witaminy B3, niacyny), niedokrwistość złośliwa (niedobór witaminy B12) i beri-beri (spowodowana brakiem witaminy B1 tiaminy). Po operacji bariatrycznej inne poważne powikłania medyczne mogą obejmować: żylną chorobę zakrzepowo-zatorową (zakrzepicę żył głębokich nóg i zatorowość płucną), zawał serca, zapalenie płuc, infekcje dróg moczowych, wrzody przewodu pokarmowego, przetokę żołądkową i/lub jelitową, zwężenia i przepukliny (przepuklina wewnętrzna ).