Termin dyspepsja jest pochodzenia greckiego (dys-pepto) i oznacza „trudne trawienie”.

Istnieją różne formy dyspepsji, które można różnicować w zależności od dominujących objawów i przyczyny.
Obraz symptomatologiczny może być zmienny, ale zawsze charakteryzuje się uczuciem trudności trawiennych.
Przyczyny można znaleźć w:
- Zmieniona adaptacja żołądka do przyjmowania pokarmu.
- Opóźnione opróżnianie żołądka.
- Nadwrażliwość trzewna.
- Upośledzona ruchliwość jelita cienkiego.
- Zmiana motorycznej kontroli nerwowej.
Co robić
- Zidentyfikuj główne objawy, które musiały być obecne przez co najmniej 6 miesięcy i konsekwentnie przez ostatnie 3:
- Ból brzucha.
- Pełnia poposiłkowa.
- Wczesna sytość.
- Mdłości.
- Wymiotował.
- Odbijanie.
- Skontaktuj się z lekarzem pierwszego kontaktu lub gastroenterologiem, który postawi konkretną diagnozę.
- Na podstawie obrazu symptomatologicznego można określić niestrawność:
- Poobiedni.
- Bolesne nadbrzusze.
- W zależności od przyczyn można jednak określić niestrawność:
- Dyspepsja organiczna: wtórna do patologii przewodu pokarmowego lub dodatkowego przewodu pokarmowego. Wyzwalacze mogą być różne:
- Zaburzenia trawienia:
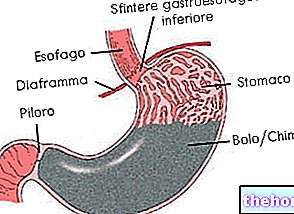
- Choroba refluksowa przełyku (GERD): środek zaradczy składa się z określonej diety, związanej ze zmianami stylu życia. Ponadto zalecane są niektóre leki.
- Nowotwory przełyku: wymagana jest operacja.
- Wrzód trawienny: wymagana jest terapia dietetyczna, zmiana stylu życia, podawanie leków, a czasem zabieg chirurgiczny.
- Nowotwory żołądka: Wymagana operacja.
- Kamica żółciowa: wymagana jest dedykowana dieta, podawanie leków, a czasem zabieg chirurgiczny.
- Pankreatopatie: lekarstwo różni się w zależności od czynnika etiologicznego.
- Patologie pozastrawne (nie wspomnimy o konkretnym lekarstwie, ponieważ wykracza to poza zakres artykułu):
- Endokrynopatie.
- Zastoinowa niewydolność serca.
- Niewydolność nerek.
- Kolanopatie.
- Zapalenie naczyń.
- Zaburzenia trawienia:
- Dyspepsja czynnościowa: rozpoznawalna po braku problemów organicznych (pokarmowych lub ogólnoustrojowych). Przyczyną może być dysfunkcja motoryczna spowodowana utratą neuronów nitrergicznych w ścianie żołądka (czuciowych i ruchowych).
- Dyspepsja organiczna: wtórna do patologii przewodu pokarmowego lub dodatkowego przewodu pokarmowego. Wyzwalacze mogą być różne:
Uwaga: dyspepsja organiczna charakteryzuje się „wysokim odsetkiem chorób współistniejących” w przypadku zakażenia Helicobacter pylori. Jednak nie ma naukowych dowodów na to, że ten ostatni może sam być odpowiedzialny za niestrawność.
Czego nie robić
- Zignoruj objawy: ponieważ niestrawność może być spowodowana nawet poważnymi chorobami, ignorowanie objawów może prowadzić do pogorszenia stanu zdrowia.
- Nie zwracaj się o pomoc lekarską.
- Stosowanie diety i stylu życia, które pogarszają trawienie i powodują objawy.
- Po postawieniu diagnozy nie stosuj się do określonej terapii.
Co zjeść
Dieta na niestrawność jest bardzo ważnym czynnikiem, ale ogólna rada nie jest bardzo konkretna; w przypadku współwystępowania konieczne jest przestrzeganie precyzyjnych reguł patologii:
- Przeżuwaj dokładnie.
- Nie pij nadmiernie podczas posiłków i nie jedz „na sucho”: wystarczą 1-2 szklanki na posiłek.
- Ureguluj posiłki.
- Podziel dietę na co najmniej 5-6 posiłków dziennie, z których najobfitsze musi być obiad, np. 15% kalorii na śniadanie, 3 przekąski po 10%, obiad 30% i kolacja 25%.
- Dziel się kaloriami w zrównoważony sposób; Szczególne znaczenie ma porcja tłuszczów, które należy spożywać w proporcjach równych 25% spożywanych kalorii. Wystarczy spożywać częściowo lub całkowicie odtłuszczone mleko/jogurt, bardzo mało serów, chudego mięsa i ryb, kilka całych jajek tygodniowo, nie więcej niż 10g suszonych owoców dziennie i doprawiać każde danie tylko 1 łyżeczką oleju.
- Wybierz porcje i dania odpowiedniej wielkości: np. nie więcej niż 80g makaronu lub suszonych roślin strączkowych, nie więcej niż dwie kromki chleba na posiłek, nie więcej niż 150g mięsa lub ryby, nie więcej niż dwa jajka na raz (gotowane bez tłuszczów) itp.
- Z wyjątkiem snu w nocy, między posiłkami nie powinno upłynąć więcej niż 3 godziny.
- Preferuj lekkie metody gotowania: gotowanie, gotowanie na parze, sous-vide, gotowanie w garnku itp.
Czego NIE jeść
- Unikaj dużych posiłków.
- Unikaj dużych porcji.
- Unikaj postu.
- Unikaj jedzenia przed snem lub przejadania się przed pozostaniem w bezruchu (leżeniem lub siedzeniem).
- Wiele diagnoz niestrawności komplikuje „nietolerancja pokarmowa” lub „alergia”. Pierwszą zasadą jest wyeliminowanie wszystkich czynników odpowiedzialnych za działania niepożądane; najczęstsze to laktoza (nietolerancja laktozy) i gluten (celiakia).
- Zwłaszcza w bolesnej niestrawności przypominającej wrzody konieczne jest wyeliminowanie:
- Żywność drażniąca: chili, papryka, nadmiar czosnku i cebuli, imbir, chrzan, wasabi itp.
- Nadmiar alkoholu.
- Napoje i żywność zawierająca ksantyny: kawa, herbata (zwłaszcza fermentowana), kakao, czekolada, napoje energetyzujące itp.
- Napoje kwaśne i/lub gazowane: cola, gazowane, soda pomarańczowa itp.
- Szczególnie w niestrawności z dysmobilnością i poposiłkowym poczuciem pełności konieczne jest wyeliminowanie:
- Nadmiar przypraw, zwłaszcza o niskiej wartości odżywczej: margaryna, olej palmowy lub plamistus, inne uwodornione lub dwufrakcjonowane oleje roślinne, smalec, kapiący tłuszcz itp.
- Pokarmy tłuste, zwłaszcza o niskiej wartości odżywczej: mascarpone, śmietana, wędliny, mięso typu fast food, potrawy smażone, przekąski, słodycze itp.
- Unikaj pokarmów, które negatywnie wpływają na trofizm dolnego zwieracza przełyku: na przykład mięta, kakao itp.
- Unikaj ciężkich metod gotowania: smażenia, duszenia itp.
Naturalne kuracje i środki zaradcze
Podobnie jak inne terapie są niezwykle specyficzne. Poniżej wymienimy najczęściej używane:
- W przypadku niestrawności wywołanej chorobą refluksową przełyku:
- Alkaloidy o działaniu antycholinergicznym, które zmniejszają wydzielanie żołądkowe:
- Atropina i skopolamina: zawarte w liściach Atropa belladonna. UWAGA! Jego stosowanie nie jest już zalecane ze względu na potencjalne skutki uboczne, ponadto jagody tej samej rośliny są silnie trujące.
- Leki śluzowe chroniące błonę śluzową żołądka i przełyku:
- Ptasie mleczko, kwas alginowy, malwa, porost islandzki i żel z aloesu.
- W przypadku niestrawności spowodowanej zapaleniem żołądka i wrzodem trawiennym:
- Wodorowęglan sodu (NaHCO3): w roztworze wodnym szybko interweniuje, ale powoduje pewne skutki uboczne, takie jak: alkalizacja moczu, obrzęk, hipersodemia, a czasem biegunka.
- Ziołolecznictwo: niektóre rośliny są w stanie łagodzić objawy choroby wrzodowej lub pozytywnie wpływać na mechanizm działania. Najbardziej znane to:
- Dziurawiec.
- Lukrecja.
- Kwiat męczennicy.
- Rumianek.
- Konsolidować.
- Nagietek.
- Alginiany i leki śluzowe, które pokrywają błonę śluzową żołądka, chroniąc ją przed agresywnymi czynnikami:
- Melisa.
- Altei.
- Fiołkoworóżowy.
- Porost islandzki.
- Nagietek.
- Nalewki z matki o działaniu leczniczym:
- Salicaria
- Truskawka.
- Czosnek: może ułatwić eradykację Helicobacter pylori, ale stymuluje wydzielanie żołądkowe i jest przeciwwskazany na wrzody (patrz Helicobacter pylori - Pokonaj go naturalnymi środkami.
- Olejek goździkowy.
- W przypadku niestrawności spowodowanej kamicą żółciową:
- Ostropest plamisty.
- Karczoch.
- Oman.
- Koper włoski.
- Bakłażan.
- Ogórecznik.
- Mięta pieprzowa.
- Absynt.
- Owies.
- Wiśnia.
- Cebula.
- Truskawka.
- Cytrynowy.
- Winogrono.
- Rabarbar.
- Boldo.
- Aloes.
- Cykoria.
- Rozmaryn.
- Mniszek lekarski (kontrowersyjny).
Leczenie farmakologiczne
- W przypadku niestrawności wywołanej chorobą refluksową przełyku i wrzodem trawiennym:
- Antagoniści receptorów histaminowych H2: ranitydyna, cymetydyna (np. Ulis, Biomag, Tagamet), famotydyna i nizatydyna (np. Nizax, Cronizat, Zanizal) Do stosowania doustnego i rzadko pozajelitowego inaktywują pompę protonową i ograniczają uwalnianie jonów wodorowych.
- Środki zobojętniające kwas (takie jak wodorotlenek glinu z wodorotlenkiem magnezu, na przykład Maalox plus).
- Inhibitory pompy protonowej: blokują produkcję histaminy, gastryny i acetylocholiny; w połączeniu z antybiotykami sprzyjają eliminacji Helicobacter pylori. Np:
- Pantoprazol (taki jak Peptazol, Pantorc, Nolpaza, Gastroloc).
- Omeprazol (taki jak Antra, Nansem, Losec, Xantrazol).
- Lansoprazol (taki jak Pergastid, Lomevel, Lansox).
- Ochraniacze błony śluzowej żołądka:
- Sukralfat (np. Degastril, Citogel).
- Związki bizmutu (np. salicylan bizmutu).
- Analogi prostaglandyn: chronią błonę śluzową poprzez zmniejszenie wydzielania żołądkowego; np. Misoprostol (taki jak Cytotec).
- Antybiotyki przeciwko Helicobacter pylori:
- Amoksycylina: np. Augmentin, Klavux.
- Metronidazol: na przykład Metronid, Deflamon.
- Klarytromycyna.
- W przypadku niestrawności spowodowanej kamicą żółciową:
- Kwas ursodeoksycholowy lub ursodiol (np. Ursobil HT, Ursodes AGE Acid, Litursol): mają tendencję do rozpuszczania małych i przezroczystych kamieni.
- Terpeny: sprawiają, że żółć jest bardziej rozpuszczalna.
- Kwas chenodeoksycholowy: ma tendencję do rozpuszczania kamieni.
- Diuretyki tiazydowe (np. Hydrochlorotiazyd: np. Moduretic, Esidrex): przydatne przeciwko agregacji wapnia.
Zapobieganie
Zapobieganie niestrawności, o ile to możliwe, można podsumować w następujący sposób:
- Zapobieganie lub leczenie choroby refluksowej przełyku.
- Pomaga uniknąć wystąpienia nowotworów przełyku.
- Zapobiegaj lub leczyć zapalenie żołądka i wrzód trawienny.
- Pomaga uniknąć wystąpienia nowotworów żołądka.
- Zapobiegać lub leczyć kamicę żółciową.
- Zapobieganie lub leczenie trzustki.
- Unikaj utraty neuronów żołądkowych: jest to typowe dla poważnych patologii żołądka.
Zabiegi medyczne
- W przypadku raka zabieg chirurgiczny ma na celu usunięcie tych ostatnich oraz uszkodzonych tkanek.
- W przypadku niestrawności wywołanej chorobą refluksową przełyku:
- Operację tę można wykonać w laparoskopii (fundoplikacji), w celu przywrócenia funkcjonalności zwieracza przełyku.
- W przypadku niestrawności wywołanej wrzodem trawiennym:
- Wycięcie gałęzi żołądkowych nerwu błędnego w celu zmniejszenia wydzielania żołądkowego.
- Gastrektomia: resekcja części żołądka.
- W przypadku niestrawności spowodowanej kamicą żółciową:
- Tradycyjna cholecystektomia: inwazyjna; wiąże się z poważnym cięciem chirurgicznym, ale ma bardzo wysoki wskaźnik powodzenia.
- Wideolaparochirurgia: małoinwazyjna; nacięcia są małe, ale ograniczone, gdy woreczek żółciowy jest ukryty. W tym przypadku stosowana jest metoda tradycyjna.