Ogólność
MRSA to ludzka infekcja bakteryjna wywołana przez szczepy Staphylococcus aureus w szczególności, ponieważ są oporne na niektóre antybiotyki, takie jak penicyliny i cefalosporyny.

Rycina: Staphylococcus aureus oporny na metycylinę widziany pod skaningowym mikroskopem świetlnym (sztuczne barwienie).
Choroba dotyka głównie osoby przyjmowane do szpitali; jednak w ostatnich latach coraz bardziej rozprzestrzenia się nawet wśród osób nie hospitalizowanych, zwłaszcza wśród tych, którzy spędzają dużo czasu w bliskim kontakcie z innymi osobami (więźniami, zawodnikami drużyn sportowych, studentami itp.).
Objawy są bardzo zróżnicowane: w rzeczywistości MRSA może objawiać się nie tylko czyrakami, ropniami i zakaźnym zapaleniem tkanki łącznej, ale także gorączką, dreszczami, posocznicą, zapaleniem wsierdzia itp.
Terapia zależy od charakterystyki infekcji i wyników badań posiewów.
Co to jest MRSA?
MRSA to ludzka infekcja bakteryjna wywołana przez określone szczepy Staphylococcus aureus, oporne na antybiotyki β-laktamowe, takie jak penicyliny (metycylina, dikloksacylina, nafcylina, oksacylina itp.) i cefalosporyny.
JAKI JEST ODPORNOŚĆ BAKTERII NA ANTYBIOTYKI?
Bakterie stają się odporne na antybiotyki, gdy przypadkowo rozwijają mutację genetyczną, która prowadzi je do przetrwania bakteriobójczego działania leku.Na przykład mogą nabyć mechanizm obronny, którego wcześniej nie posiadały.
Wielka dyfuzja bakterii opornych na antybiotyki, która miała miejsce w ostatnich dziesięcioleciach, jest związana z „masowym stosowaniem antybiotyków: z ich nadużywaniem w rzeczywistości wytępiono podatne bakterie, a te oporne (które były w mniejsza liczba), aby uzyskać dominację w obrębie gatunku.
ZNACZENIE MRSA
MRSA to skrót od Staphylococcus aureus Odporny na metycylinę. Ten akronim (który w świetle podanej definicji może wydawać się nieodpowiedni) został ukuty, ponieważ był pierwszym antybiotykiem, do którego niektóre szczepy Staphylococcus aureus, to była metycylina.
Kiedy biolodzy i lekarze zdali sobie sprawę, że oporność tych szczepów była skierowana również na inne penicyliny i cefalosporyny, termin MRSA weszło już do powszechnego żargonu i nigdy nie zostało zmienione.
Czym są MSSA?
Staphylococci aurei nieodporne na penicyliny i cefalosporyny są klasyfikowane skrótem MSSA lub Staphylococcus Aureus Sensitive to Meticillin. Nawet dla nich akronim, który je identyfikuje, nie odzwierciedla w pełni ich cech, jednak obecnie wszedł do powszechnego użytku i został utrzymany jako taki.
STAPHYLOCOCCUS AUREUS
ten Staphylococcus aureus jest to bakteria gram-dodatnia, kulista i asporygenna, która kolonizuje głównie błony śluzowe nosogardzieli, skórę i gruczoły skórne. Infekcja przez nią spowodowana może być niewielka, jeśli ogranicza się do skóry (liszajec, ropnie i czyraki), ale może również być śmiertelna, jeśli przejdzie przez skórę i rozprzestrzeni się do krwi lub serca.
RODZAJE MRSA
Pierwsze przypadki MRSA pojawiły się od wczesnych lat 60. ubiegłego wieku i przez co najmniej dwadzieścia lat dotyczyły wyłącznie pacjentów szpitali.
Na początku lat 80. nawet osoby nie hospitalizowane zaczęły zarażać się infekcją. Najbardziej dotknięte były osoby w bardzo zatłoczonych miejscach, takich jak więzienia, schroniska dla bezdomnych, akademiki, szatnie gimnastyczne i sportowe, koszary i szkoły.
W związku z tym miejsce infekcji przyjęto jako parametr do rozróżnienia dwóch typów MRSA:
- HA-MRSA, gdzie HA oznacza Healthcare-Associated i odnosi się do wszystkich przypadków MRSA, które zostały zakażone podczas pobytu w szpitalu.
- CA-MRSA, gdzie CA oznacza Community-Associated i odnosi się do wszystkich przypadków MRSA, u których doszło do zakażenia poza szpitalem i zwykle w zatłoczonym miejscu.
Chociaż obecnie liczba przypadków CA-MRSA gwałtownie rośnie, HA-MRSA jest nadal najbardziej rozpowszechnionym typem MRSA.
Powoduje
Bakteria odpowiedzialna za MRSA jest zwykle przenoszona przez bezpośredni kontakt, na przykład przez ręce osoby zakażonej lub skolonizowanej (uwaga: przez osobę skolonizowaną rozumiemy osobę zdolną do rozprzestrzeniania patogenu, ale mimo to zdrową). przenoszenia są reprezentowane przez tak zwany kontakt skóra do skóry i wszystko, co zostało wcześniej dotknięte przez osobę z MRSA (na przykład ręczniki, prześcieradła, ubrania itp.).
MRSA jest bardzo wytrzymały i może przetrwać na powierzchni przedmiotów (klamki, zlewy, podłogi itp.) przez długi czas.
HA-MRSA
MRSA było i nadal jest typową infekcją w warunkach szpitalnych z co najmniej trzech powodów:
- Obecność ran, które stanowią punkty wejścia dla bakterii. Często pacjenci szpitali to osoby z urazami (przypadkowo lub pooperacyjnie) lub cewnikowane (tj. za pomocą cewników pęcherzowych lub dożylnych); oznacza to, że jest to łatwiejsze dla bakterii, takich jak MRSA wnikają do wnętrza organizmu i wywołują infekcję o tej samej nazwie.
- Kruchość hospitalizowanych pacjentów. W szpitalach wysoki odsetek pacjentów hospitalizowanych to osoby starsze lub z obniżoną odpornością (tj. z obniżoną odpornością immunologiczną).Starość i słaba obrona immunologiczna sprawiają, że ludzie są bardziej wrażliwi i podatni na infekcje.
- Pozostali pacjenci i liczba osób, które codziennie przyjeżdżają do szpitala. Szpitale to dość zatłoczone miejsca (pacjenci, personel medyczny, krewni, sprzątaczki itp.); ponadto duża liczba chorych sprzyja rozprzestrzenianiu się chorób zakaźnych.
CA-MRSA
CA-MRSA jest mniej powszechny niż HA-MRSA, chociaż liczba powiązanych przypadków dramatycznie wzrosła (i prawdopodobnie będzie nadal rosła) w ostatnich dziesięcioleciach.
Sprzyjających czynników jest wiele; wśród najbardziej wpływowych są:
- Uczęszczanie lub mieszkanie w zatłoczonych miejscach, takich jak szkoły, więzienia i bazy wojskowe.
- Uprawianie sportów kontaktowych, takich jak rugby, ponieważ przenoszenie patogenu ze skóry na skórę jest łatwiejsze.
- Obecność skaleczeń i otarć na skórze, spowodowanych na przykład używaniem nielegalnych narkotyków, takich jak heroina.
- Brak odpowiedniej obrony immunologicznej. Może to być związane z poważnymi chorobami, takimi jak AIDS, toczeń rumieniowaty układowy i rak, lub z przeszczepem narządów.
- Brak okresowego czyszczenia bardzo ruchliwych środowisk, co w konsekwencji prowadzi do zanieczyszczenia wszystkich powierzchni i wszystkich obecnych obiektów. W związku z tym należy pamiętać, że MRSA jest wyjątkowo oporną bakterią.
- Zła higiena osobista. To wyjaśnia, dlaczego MRSA jest powszechne wśród bezdomnych.
- Masowe stosowanie antybiotyków, co sprzyja rozprzestrzenianiu się opornych szczepów bakterii.
Objawy i powikłania
MRSA może objawiać się różnymi objawami i oznakami, w zależności od tego, czy odpowiedzialna bakteria zainfekowała skórę, czy wniknęła głębiej do krwi i innych narządów wewnętrznych organizmu.
MRSA ZNAJDUJE SIĘ NA POZIOMIE SKÓRY
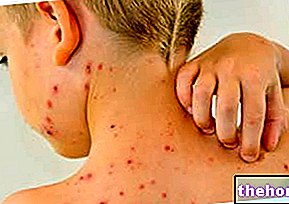
Kiedy MRSA ulega ekspresji w skórze, może powodować czyraki, ropnie i zakaźny cellulit.
Czyraki i ropnie. Czyrak to wypełniony ropą guzek skóry spowodowany „powierzchownym zapaleniem mieszków włosowych; z drugiej strony ropień to zbiór ropy, bakterii, osocza i resztek komórkowych, które mogą również tworzyć się w miejscach innych niż skóra.
Zakaźny cellulit. Zakaźne zapalenie tkanki łącznej jest ostrym i ciężkim stanem zapalnym skóry właściwej i warstw podskórnych (Uwaga: skóra właściwa jest warstwą pośrednią skóry, znajdującą się pod naskórkiem i nad tkanką podskórną), którego początek sprawia, że skóra staje się czerwona, ciepła, miękka w dotyku , bolesny i opuchnięty.
Według niektórych szacunków 75% form CA-MRSA jest zlokalizowanych na skórze.
INWAZYJNE MRSA

Rysunek: czyrak. Ze strony: prn.org
Kiedy bakteria MRSA zdoła przedostać się przez skórę (która działa jak bariera ochronna) i dotrzeć do krwi lub tkanek wewnętrznych organizmu, może to spowodować nieprzyjemne, a czasem bardzo poważne konsekwencje.
W umiarkowanych przypadkach inwazyjne MRSA (tak nazywa się MRSA rozszerzone na krew i tkanki wewnętrzne organizmu) powoduje:
- Gorączka w 38 ° C
- Dreszcze
- Poczucie ogólnego złego samopoczucia
- Dezorientacja
- Zawroty głowy
- Bóle mięśni
- Poczucie bólu, obrzęk i drętwienie dotkniętych części ciała
W ciężkich przypadkach inwazyjne MRSA może powodować:
- Posocznica. Jest to termin medyczny używany do wskazania uporczywej obecności bakterii we krwi; ten stan różni się od bakteriemii, w której zamiast tego identyfikuje się przejściową obecność bakterii we krwi.
Ciężka posocznica może przerodzić się w tak zwany wstrząs septyczny, którego głównym objawem jest znaczny spadek ciśnienia krwi (poważne niedociśnienie). - Infekcje dróg moczowych (tj. moczowody, pęcherz i cewka moczowa).
- Zapalenie wsierdzia. Jest to proces zapalny oddziałujący na błony wyściełające wewnętrzne jamy serca i cztery zastawki serca.
- Zapalenie płuc. To zapalenie płuc.
- Septyczne zapalenie stawów. To zapalenie stawów wywołane przez bakterie.
- Zapalenie szpiku. Jest to proces zakaźny, który wpływa na kości.
- Haluksy.
Czy ropnie MRSA i zakaźne zapalenie tkanki łącznej mogą powodować takie same objawy jak inwazyjne MRSA?
Odpowiedź na to pytanie brzmi: „Tak, gdy stan się pogarsza i bakterie docierają do krwi” rozdział poświęcony profilaktyce).
Diagnoza
Aby dowiedzieć się, czy istnieje „zakażenie bakteryjne od Staphylococcus aureus, posiew należy przeprowadzić na próbce krwi (hodowla krwi), moczu (hodowla moczu), komórkach (hodowla komórkowa) lub plwocinie. Pod względem koncepcyjnym wszystkie są bardzo podobnymi procedurami: po pobraniu wybranej próbki biologicznej (na przykład krwi), zaszczepia się ją na różne podłoża hodowlane, z których każde nadaje się do wzrostu określonej bakterii. Jeśli w glebie nadaje się do wzrostu Staphylococcus aureus obserwuje się jego rozmnażanie, oznacza to, że postępująca infekcja bakteryjna jest spowodowana właśnie przez Staphylococcus aureus.
KOLEJNY KROK: ANTYBIOGRAM
Kolejnym krokiem do „testu hodowli jest” antybiogram, czyli test wrażliwości drobnoustroju (w tym konkretnym przypadku Staphylococcus aureus) na jeden lub więcej antybiotyków. To dochodzenie ma na celu ustalenie, czy tak jest Staphylococcus aureus znalezione u pacjenta:
- Jest odporny lub nie na penicyliny i cefalosporyny (więc jeśli jest to szczep MRSA).
- Jest wrażliwy na jakiś konkretny antybiotyk. Antybiotyk lub antybiotyki, które okazały się skuteczne, będą następnie stosowane w trakcie terapii.
Leczenie
Terapia infekcji z Staphylococcus aureus Oporność na metycylinę zależy od co najmniej trzech różnych czynników, a mianowicie:
- Miejsce infekcji, jeśli jest ograniczone do skóry lub rozciąga się na krew i niektóre wewnętrzne tkanki ciała.
- Antybiotyk, na który wrażliwy jest określony szczep odpowiedzialny za MRSA.
- Nasilenie objawów w miejscu.
CO ZROBIĆ, KIEDY MRSA JEST NA SKÓRZE?
W przypadku czyraków i ropni najbardziej odpowiednim leczeniem jest zwykle nacięcie dotkniętego obszaru, a następnie drenaż ropy. Obie te operacje wykonuje się po znieczuleniu miejscowym sterylną igłą lub skalpelem.
Natomiast w przypadku zakaźnego zapalenia tkanki łącznej leczenie polega na doustnym lub dożylnym podaniu jednego z antybiotyków skutecznych w antybiogramie.Czas leczenia w tych przypadkach jest zmienny i może trwać od minimum 5 dni maksymalnie do 14 dni.
CO ZROBIĆ, KIEDY MRSA JEST INWAZYJNA?
W przypadku inwazyjnego MRSA wymagana jest hospitalizacja i połączenie kilku antybiotyków (jeden antybiotyk w rzeczywistości może nie wystarczyć).Podawanie tych leków odbywa się poprzez wstrzyknięcie i ma zmienny czas trwania w stosunku do zakażonego narządu ( może to potrwać do sześciu tygodni).
Na czym polega hospitalizacja?
Pacjenci z MRSA są przyjmowani na oddział izolacyjny w celu zabezpieczenia innych pacjentów i uniknięcia rozprzestrzeniania się infekcji. Mogą otrzymywać wizyty od krewnych i przyjaciół; Ci jednak muszą chronić się fartuchem, maską i rękawiczkami oraz unikać kontaktu z ukochaną osobą.
DEKOLONIZACJA
Dekolonizacja to proces eliminowania bakterii obecnych na skolonizowanym osobniku.
Lista głównych antybiotyków, które można stosować w przypadku MRSA:
- Linezolid
- Trimetoprim
- Klindamycyna
- Doksycyklina
- Minocyklina
- Teikoplanina
- Wankomycyna
- Daptomycyna
Osiąga się to poprzez staranne mycie skóry (zwłaszcza rąk) detergentami (mydłami i szamponami), środkami dezynfekującymi oraz preparatami na bazie alkoholu.
Aby uzyskać dobre efekty wystarczy wykonać cały zabieg raz dziennie przez 5 kolejnych dni.
Zapobieganie
Aby zapobiec HA-MRSA, dobrze jest, aby wszyscy pacjenci, personel medyczny i osoby odwiedzające chorych krewnych stosowały określone środki higieny.
Pacjenci powinni zadbać o mycie rąk po każdym skorzystaniu z łazienki i przy każdym posiłku; ponadto muszą zadbać o to, aby pomieszczenie i toaleta były zawsze odpowiednio czyste.
Personel medyczny (lekarze, pielęgniarki i technicy laboratoryjni) musi używać wskazanej odzieży (tj. fartucha, rękawiczek, a w przypadku pacjentów z chorobami zakaźnymi maski) oraz musi myć ręce mydłem dezynfekującym po każdym kontakcie z pacjentem (choć minimalnie ).
Aby jednak zapobiec CA-MRSA, dobrym pomysłem jest:
- Myj ręce kilka razy dziennie i regularnie bierz prysznic.
- Trzymaj paznokcie krótkie i czyste. W rzeczywistości w paznokciach mogą czaić się różne rodzaje bakterii, a długim paznokciem łatwiej jest podrapać lub podrapać kogoś innego.
- Nie udostępniaj produktów, które mają bezpośredni kontakt ze skórą, takich jak mydła, dezodoranty w sztyfcie itp.
- Nie dziel się ręcznikiem.
- Nie udostępniaj maszynek do golenia, pilników do paznokci, szczoteczek do zębów, szczotek do włosów i grzebieni.
Jak zapobiegać pogorszeniu MRSA w skórze?
Dobrym pomysłem jest zabandażowanie dotkniętego obszaru anatomicznego sterylną gazą, przynajmniej do czasu zbadania przez lekarza.
Ponadto, jeśli dotknąłeś obszaru zakażonego MRSA, powinieneś umyć ręce i unikać recyklingu zużytej gazy, którą zamiast tego należy wyrzucić do specjalnych pojemników na odpady.