Ogólność
Achalazja przełyku to zaburzenie motoryki przełyku. Choroba jest spowodowana brakiem perystaltyki i niepełnym otwarciem dolnego zwieracza przełyku (zastawka mięśniowa znajdująca się między przełykiem a żołądkiem) podczas połykania.

Najczęstsza postać, pierwotna achalazja, jest spowodowana nieprawidłowym unerwieniem mięśni gładkich przełyku przy braku innych stanów patologicznych, jednak niewielki odsetek przypadków występuje jako postać wtórna innych patologii, takich jak rak przełyku lub choroba Chagasa. Nie ma przewagi płci, a choroba występuje głównie u osób dorosłych w wieku od 20 do 40 lat obu płci. Rozpoznanie określa się na podstawie badań radiologicznych baru i manometrii przełyku. Niektóre leki lub zastrzyki z toksyny botulinowej mogą zapewnić chwilową ulgę w łagodnych lub umiarkowanych przypadkach achalazji przełyku, podczas gdy najskuteczniejsza i najtrwalsza interwencja obejmuje terapię endoskopową (poszerzenie balonikiem przełyku) lub zabiegi chirurgiczne (takie jak miotomia Hellera).
Przełyk, achalazja i połykanie
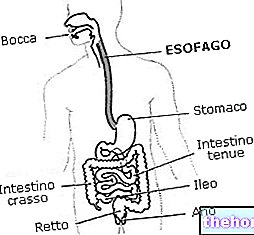
- Przełyk to rurka mięśniowa łącząca gardło z żołądkiem, wewnątrz tego pustego narządu bolus przechodzi popychany ruchami perystaltycznymi, czyli rytmicznymi falami mimowolnych skurczów mięśni. Perystaltyka obejmuje skurcz przewodu przełykowego poprzedzający bolus (w górę) i rozluźnienie następnego przewodu (w dół), w celu określenia szybkiego przemieszczania się pokarmu z przełyku do żołądka.
- Dolny zwieracz przełyku to zastawka umieszczona pomiędzy końcową częścią przełyku a początkową częścią żołądka; ma za zadanie zapobiegać cofaniu się kwaśnej treści żołądkowej do przełyku, otwierając się tylko po to, aby umożliwić przejście pokarmu podczas połykania lub wymiotów .
- Achalazja przełyku jest chorobą ruchową charakteryzującą się utratą lub zmianą perystaltyki oraz brakiem rozluźnienia dolnego zwieracza przełyku podczas połykania.
- Achalazja nie obejmuje górnego zwieracza przełyku i gardła, więc pacjent może jeść i połykać, ale bolus może łatwo zatrzymać się wzdłuż przełyku. Następuje: wymioty niestrawionego pokarmu, ból w klatce piersiowej, zgaga i utrata wagi.
Powoli, przez wiele lat, osoby z achalazją przełyku doświadczają coraz większych trudności w połykaniu pokarmów stałych i płynnych. Jeśli choroba postępuje, może powodować znaczną utratę wagi, anemię i niedożywienie. Ponadto w miarę postępu choroby przełyk może się deformować, wydłużać lub rozszerzać.Pacjenci z achalazją mają również nieznacznie zwiększone ryzyko zachorowania na raka przełyku, szczególnie jeśli niedrożność jest obecna przez długi czas. Lekarz może okresowo zalecić kontrole endoskopowe profilaktyka i wczesna diagnostyka raka przełyku.
Powoduje
Przyczyny achalazji przełyku nie zostały jeszcze określone, ale uważa się, że u podstawy istnieje deficyt neurogenny, czyli uszkodzenie neuronów odpowiedzialnych za perystaltykę ściany przełyku. W normalnych warunkach nerwy koordynują relaksację, otwarcie zwieraczy (górnego i dolnego) oraz fale perystaltyczne w trzonie przełyku.
Ostatnie badania pokazują, że achalazja jest spowodowana zmianą niektórych komórek mimowolnego układu nerwowego znajdujących się w warstwach mięśniowych przełyku. Są one atakowane przez układ odpornościowy pacjenta i powoli ulegają degeneracji, z przyczyn obecnie nierozpoznanych. W miarę postępu choroby nerwy zaczynają się degenerować, stopniowo angażując również funkcję mięśni. Skutkiem tego jest niemożność przepuszczania pokarmu przez przewód pokarmowy.
Co więcej, etiologia achalazji przełyku może być powiązana z wcześniejszą infekcją.W szczególności wydaje się, że zaburzenie to jest powszechne u osób z chorobą Chagasa, spowodowaną przez Trypanosoma cruzii.
Nie ma dowodów sugerujących możliwe dziedziczne pochodzenie lub transmisję.
Symptomy i objawy
Achalazja to uporczywy problem, który może powodować objawy, które trwają miesiące lub lata. Osoby, które cierpią tylko na krótkie epizody objawowe, takie jak trudności w połykaniu, zazwyczaj nie mają rzeczywistego zaburzenia motoryki przełyku.
Objawy achalazji mogą pojawić się w dowolnym momencie życia i zwykle pojawiają się stopniowo.
Większość osób z achalazją początkowo cierpi na dysfagię, stan, w którym połykanie pokarmu jest trudne i czasami bolesne. Ten stan pogarsza się w ciągu kilku lat. Dysfagia może powodować: cofanie się niestrawionego pokarmu krótko po posiłkach, zadławienie, ból w klatce piersiowej i zgagę. Niektóre osoby mogą również odczuwać napady kaszlu podczas leżenia płasko. Ból w klatce piersiowej (za mostkiem) jest również znany jako skurcz serca i często może być mylony z zawałem serca. Z tego punktu widzenia u niektórych pacjentów achalazja może być niezwykle bolesna.
Dysfagia ma tendencję do stopniowego pogarszania się z czasem.
W późniejszym stadium choroby, kiedy przełyk ulega deformacji przez rozszerzenie, w mniejszym stopniu występuje dysfagia (pokarm nie zatrzymuje się już po połknięciu), ale pojawiają się nowe objawy, takie jak częste odbijanie.
Wreszcie, w najbardziej zaawansowanej fazie, dysfagia pojawia się ponownie, aby wywołać stopniową, ale znaczącą redukcję masy ciała, początek anemii i cofanie się pokarmu, który nie został spożyty. Zarówno pokarmy stałe, jak i płyny, w tym ślina lub śluz, są zablokowane w przełyku i mogą być wdychane do płuc infekcje płuc, takie jak zachłystowe zapalenie płuc.
U niektórych osób achalazja przełyku nie powoduje żadnych objawów i jest wykrywana dopiero po wykonaniu zdjęcia rentgenowskiego klatki piersiowej lub przeprowadzeniu innych badań z innego powodu.
Główne objawy achalazji przełyku to:
- Trudności w połykaniu płynów i ciał stałych (dysfagia);
- Cofanie się spożytego pokarmu (zwłaszcza w nocy);
- Ból w klatce piersiowej, który może nasilać się po jedzeniu
- Zgaga (oparzenie zamostkowe);
- Sialorrhea (nadmierne wydzielanie śliny) i halitoza;
- Kaszel i upośledzona czynność oddechowa;
- Utrata wagi.
Możliwe powikłania achalazji przełyku to:
- Refluks żołądkowy do przełyku;
- zapalenie przełyku;
- Zakażenie płuc i zachłystowe zapalenie płuc;
- Perforacja przełyku;
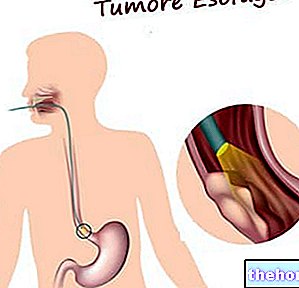
- Rak przełyku (achalazja koreluje z nieznacznie zwiększonym ryzykiem).
Diagnoza
Do diagnozowania i oceny achalazji przełyku najczęściej stosuje się trzy testy:
- Rentgen z barem. Sekwencja zdjęć radiologicznych wykonywana jest po połknięciu przez pacjenta preparatu na bazie baru.W przypadku achalazji ruch perystaltyczny przez przełyk nie jest prawidłowy i wiąże się z opóźnieniem pasażu baru w żołądku. Tradycyjne zdjęcie rentgenowskie klatki piersiowej może pokazać deformację przełyku.
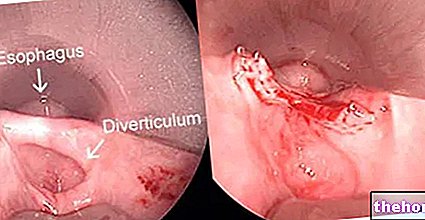
- Endoskopia. Z ust wprowadzany jest elastyczny instrument zwany endoskopem, który umożliwia lekarzowi bezpośrednią obserwację morfologii przełyku i żołądka.
- Manometria przełyku. Badanie to ocenia czynność przełyku i ze względu na swoją czułość dostarcza potwierdzenia diagnostycznego: mierzy czas i siłę perystaltycznych fal przełyku oraz skurcze na poziomie dolnego zwieracza przełyku. Cienką plastikową rurkę wkłada się przez nos lub usta. Sonda mierzy skurcze mięśni w różnych częściach przełyku podczas połykania.W przypadku achalazji w manometrii stwierdza się niezdolność dolnego zwieracza przełyku do rozluźnienia się podczas połykania oraz brak czynnościowej perystaltyki mięśni gładkich przełyku.
Leczenie
Leczenie achalazji przełyku ma na celu zmniejszenie ciśnienia w obrębie dolnego zwieracza przełyku, aby umożliwić łatwiejsze przejście pokarmu z przełyku do żołądka. Choroby podstawowej nie można wyleczyć, ale istnieją różne sposoby na złagodzenie objawów.
Leczenie achalazji przełyku obejmuje:
- Leki przyjmowane doustnie, które pomagają rozluźnić dolny zwieracz przełyku
- Dylatacja balonowa (rozciąganie dolnego zwieracza przełyku)
- Laparoskopowa przełyk Hellera lub miotomia (zabiegi chirurgiczne polegające na przecięciu mięśnia dolnego końca zwieracza przełyku);
- Wstrzyknięcie toksyny botulinowej (Botox®).