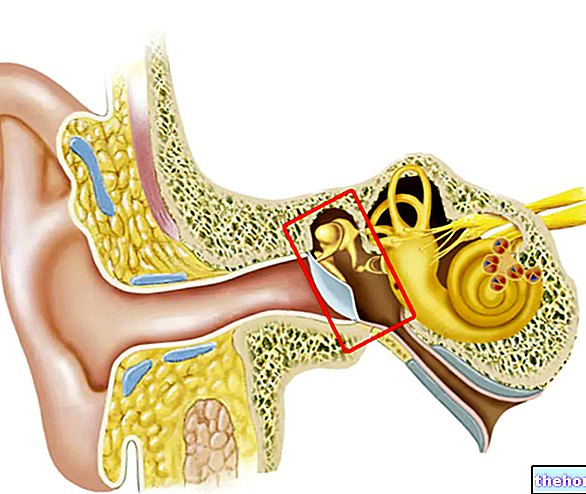
Zobacz też: bezpośrednie leki cholinomimetyczne
Pośrednie leki cholinomimetyczne mają inny mechanizm działania, który polega na odwracalnym (działanie terapeutyczne) lub nieodwracalnym (działanie toksyczne) blokadzie enzymu odpowiedzialnego za rozkład acetylocholiny, tak aby zwiększyć jej stężenie na poziomie synaptycznym, dlatego potrafi zdefiniować ich jako agonistów receptorów cholinergicznych.
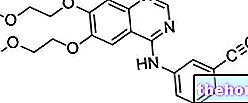
Aby zrozumieć mechanizm działania tej klasy leków, należy przede wszystkim wyjaśnić działanie enzymu acetylocholineesterazy: ma on dwa miejsca, naładowane ujemnie, z którymi oddziałuje kationowa część acetylocholiny, oraz odpowiedzialne miejsce esterazy do deacetylacji acetylocholiny. Pośrednie mimetyki choliny mają zatem część kationową, która oddziałuje z miejscem anionowym enziamy oraz grupę funkcyjną podobną do miejsca esterazy; w zależności od tego, którą grupę funkcyjną prezentują, inhibitory cholinesterazy dzielą się na:
- proste alkohole wyposażony w czwartorzędową grupę amonową, która wiąże się z miejscem aktywnym enzymu za pomocą słabych wiązań (jonowych lub wodorowych), takich jak edrofonium; kompleks enzym-inhibitor nie zawiera wiązań kowalencyjnych, dlatego jest odporny na krótki czas;
- estry kwasu karbaminowego wyposażone w alkohole zawierające czwartorzędowe grupy amoniowe lub trzeciorzędowe grupy aminowe, takie jak neostygimina. Ten ostatni ulega hydrolizie podobnej do hydrolizy acetylocholiny, chociaż wiązanie kowalencyjne enzymu karbamylowanego jest bardzo odporne (do 6 godzin); jest to jednak proces odwracalny;
- organiczne pochodne kwasu fosforowego (organiczne fosforany), początkowo wiążą się z enzymem i ulegają hydrolizie, w wyniku czego w miejscu aktywnym powstaje enzym fosforylowany Wiązanie fosfor-enzym jest niezwykle stabilne, a hydroliza trwa bardzo długo (kilkaset godzin); ponadto fosforylowany enzym może ulegać procesowi „starzenia”, co pociąga za sobą zerwanie jednego z dwóch wiązań tlen-fosfor inhibitora i dalsze wzmocnienie wiązania fosfor-enzym. Szybkość starzenia zmienia się w zależności od chemicznej natury narządu fosforanowego, na przykład gazy nerwowe, składniki najgroźniejszej broni chemicznej, mają ekstremalnie skrócony czas starzenia.Substancje silnie nukleofilowe, takie jak pralidoksym, są w stanie rozbić fosfor -wiązanie enzymatyczne, o ile są podawane przed starzeniem. Wiele fosforanów narządowych to płyny o wysokim stopniu rozpuszczalności w tłuszczach, dzięki czemu są dobrze wchłaniane przez skórę, płuca, przewód pokarmowy i spojówkę; co czyni je wysoce niebezpiecznymi dla człowieka, ale równie skutecznymi jak insektycydy i pestycydy.Ze względu na długi czas działania, który przeradza się w efekt toksyczny, inhibitory fosforoorganiczne są czasami określane jako nieodwracalne inhibitory cholinesterazy, podczas gdy edrophonium i karbaminiany spadają do kategorii odwracalnych inhibitorów. Zatrucie narządem fosforowym ma działanie ośrodkowe i obwodowe: splątanie, śpiączka, zwiększone wydzielanie, biegunka, wymioty, spowolnienie czynności serca, skurcz oskrzeli, początkowe drgania naczyniowe i porażenie mięśni, zwykle śmierć następuje z powodu zablokowania mięśni oddechowych.
Główne zastosowania terapeutyczne bezpośrednich i pośrednich agonistów cholinergicznych dotyczą:
- terapia jaskry, gdzie obniżają ciśnienie wewnątrzgałkowe poprzez skurcz mięśnia rzęskowego, ułatwiając odpływ cieczy wodnistej;
- atonia jelit i pęcherza pooperacyjnego, w tym przypadku lekarz musi najpierw upewnić się, że nie ma mechanicznych niedrożności, ponieważ wzrost ciśnienia w przewodzie poprzedzającym niedrożność może doprowadzić do perforacji;
- jako antidotum w przypadku zatrucia atropiną.
Inhibitory cholinesterazy są również szeroko stosowane w bardzo poważnych chorobach, takich jak miastenia i choroba Alzheimera; w tym drugim przypadku spowalniają początek demencji u pacjenta poprzez zwiększenie stężenia acetylocholiny w obszarach mózgu odpowiedzialnych za funkcje poznawcze. Miastenia to choroba połączeń nerwowo-mięśniowych mięśni szkieletowych, w której proces autoimmunologiczny prowadzi do nieprawidłowego funkcjonowania lub zniszczenia receptorów nikotynowych; innymi słowy, mięśnie tracą zdolność do kurczenia się, dlatego zasadne jest podawanie kolinomimetyków, które pośrednio zwiększają stężenie Ach.
Najczęstsze skutki uboczne związane ze stosowaniem leków kolinomimetycznych wynikają z nadmiernej stymulacji receptorów muskarynowych, dlatego charakteryzują się: biegunką, obfitą potliwością, zwężeniem źrenic, nudnościami i parciem na mocz.
Inne artykuły na temat „Pośrednich leków cholinomimetycznych”
- Nikotyna, zatrucie i nadużywanie nikotyny
- Leki przeciwmuskarynowe - atropina i skopolamina