Coraz częściej w gazetach i telewizji czytamy i mówimy o rosnącej nadwadze wśród dorosłych i dzieci oraz względnej otyłości.
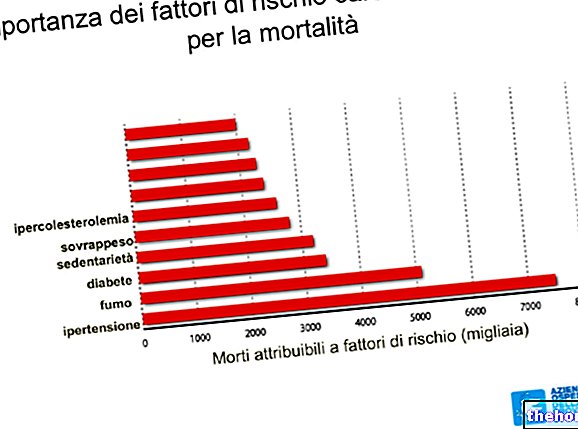
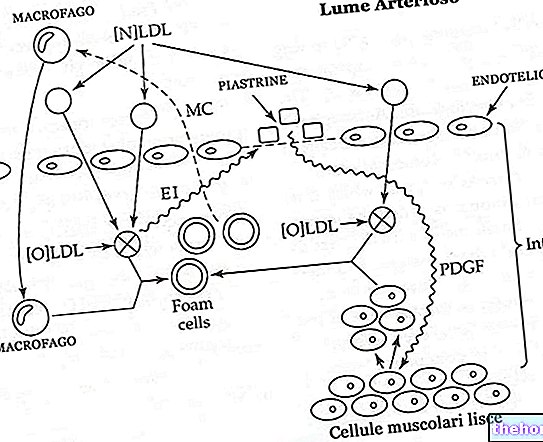
Aby uzupełnić ten obraz, wynikający z tego wzrost czynników ryzyka choroby wieńcowej rośnie wykładniczo.
Jednak nie mówimy tak często o tym, jak postawić prawidłową diagnozę, a zwłaszcza o tym, co zrobić, jeśli wyniki były pozytywne dla prawdopodobnego niepożądanego zdarzenia sercowo-naczyniowego (CVD).
Poza terapią lekową lub zabiegiem chirurgicznym wytyczne są całkowicie niewystarczające i powierzchowne.
Terapia dietetyczna i przepisywanie ćwiczeń fizycznych to jedyna naprawdę skuteczna broń dostępna do zwalczania ostrych i przewlekłych schorzeń, ale we Włoszech do dziś panuje przerażające zacofanie naukowe i kulturowe.
W Ameryce sytuacja jest inna.
Pomimo tego, że jest to kraj, w którym istnieje „oczywista sprzeczność – w rzeczywistości otyłość i choroby sercowo-naczyniowe szerzą się w obliczu wiodących na świecie programów diagnostycznych i terapeutycznych – rząd inwestuje dużo, proporcjonalnie do naszych, w badania i eksperymenty.
AACVPR (American Association of Cardiovascular and Pulmonary Rehabilitation), AHA (American Heart Association) i „ACSM (American College of Sports Medicine) to wiodące autorytety, które dyktują światowe wytyczne dotyczące diagnozowania i leczenia chorób związanych z CVD i otyłość.
Według tych organizmów wstępne podejście z pacjentem to moment o fundamentalnym znaczeniu.
Wywiad musi być kompletny, należy dokładnie przeprowadzić stratyfikację czynników ryzyka związanych z patologią kardiologiczną lub metaboliczną, konsultować wszystkie badania laboratoryjne i dopiero wtedy można przeprowadzić ocenę i interpretację klinicznych badań diagnostycznych.
Spróbujmy jednak sprowadzić te teoretyczne koncepcje z powrotem do rzeczywistego wymiaru za pomocą praktycznego przykładu:
CIERPLIWY:
DO)
Płeć: kobieta
I ty: 48 lat
Pochodzenie etniczne: biały
Wywiad rodzinny: przedwczesna menopauza – nagła śmierć ojca w wieku 52 lat
Palacz: przestał na 5 miesięcy
Ciśnienie: 141/95
Całkowity cholesterol: 195 mg/dzień
Cholesterol LDL: 125 mg/dl
Cholesterol HDL: 33 mg/dl
Poziom cukru we krwi na czczo: 116mg/dl
Trójglicerydy: 280mg/dl
SGOT: 20u / L
SGPT: 12u / L
Azot mocznikowy: 15mg/dl
Hematokryt (%): 41
Kreatynina: 1,0 mg/dl
Żelazo całkowite: 100ug/dl
Wskaźnik masy ciała: 26,0 kg/m2
Obwód talii: 86 cm
Siedzący tryb życia: pacjentka nie była aktywna fizycznie od około 3 lat
Zaburzenia: Ortopnoza i napadowa duszność nocna - obrzęki w okolicy kostek
Wcześniejsze choroby: brak chorób metabolicznych i innych
B)
Względne lub bezwzględne przeciwwskazania do testu warunków skrajnych: brak
Submaksymalny test diagnostyczny: przeprowadzany na ruchomym chodniku z dostosowanym jednoetapowym protokołem Aåstrand-Ryhming
Niekompetencja inotropowa / chronotropowa: brak
Nierówność odcinka ST: brak
Arytmie: nieobecne
Angina: nieobecna
Ćwiczenie hipo/nadciśnienie: brak
Ataksja lub omdlenie: nieobecne
Sinica lub bladość: nieobecne
Skurcze, duszność, chromanie przestankowe: brak
Ból: nieobecny
Obliczony pułap tlenowy: 6,7 MET
Na pierwszy rzut oka pacjent wydaje się stosunkowo zdrowy: z badań hematochemicznych, wywiadu, ostatnich zaburzeń i submaksymalnego testu diagnostycznego nie ma dowodów na ewentualne niekorzystne zdarzenie, ale przyglądając się uważniej danym zdajemy sobie sprawę, że tak nie jest .
Zgodnie ze wskazaniami wyżej wymienionych organizmów w rzeczywistości u pacjentki występuje 6 czynników ryzyka rozwoju choroby miażdżycowo-wieńcowej i/lub metabolicznej, skarżone zaburzenia stanowią objaw możliwej CVD, a jej VO2 max jest naprawdę za duże. niski, co świadczy o słabej zdolności funkcjonalnej.
Pacjent zalicza się do klasy B ze stratyfikacją: umiarkowane ryzyko.
Leczenie polega na zmianie stylu życia w ciągu maksymalnie 6 miesięcy, przepisaniu aktywności fizycznej i terapii dietetycznej w celu zmniejszenia czynników ryzyka do co najmniej 2, bez farmakoterapii.
Przy intensywnym wysiłku fizycznym->70% HRmax lub >60% VO2max- obecność personelu medycznego (lekarzy lub pielęgniarek) jest wymagana, ale nie jest konieczna do wykonywania ćwiczeń o umiarkowanej intensywności-<65% HRmax lub <55% VO2max -.
Pacjent/klient będzie trenowany nie więcej niż 3 razy w tygodniu i jednorazowo nie dłużej niż 35-40 minut, stale monitorując postępy całkowitej wody w organizmie i beztłuszczowej masy ciała oraz dostosowując trening do wyników badania. składu ciała.
Ćwiczenie fizyczne zostanie podzielone na wstępną rozgrzewkę, ćwiczenia wielostawowe z wolnymi ciężarami o intensywności 40-55% 1RM, szybki marsz i/lub bieganie na bieżni o intensywności 45-65% zmiennej nachylenie HRmax, schładzanie na dywanie przy 30-40% HRmax.
Nie oczekuje się wzrostu wytrzymałości mięśni ani intensywności biegu, przynajmniej przez pierwsze 3-4 tygodnie; późniejszy wzrost wytrzymałości mięśni będzie następował wraz ze wzrostem liczby powtórzeń i serii, a nie obciążenia treningowego, przynajmniej przez pierwsze 3 miesiące.
Szczególną uwagę zwraca się na fazy rozgrzewki i schładzania.
"Po-ćwiczeniu" rozciąga się, jeśli wymaga tego przypadek, a ściśle "w łańcuchu".
Obserwacja kwartalna.
Do wykonania submaksymalnego testu wysiłkowego nie jest wymagany nadzór personelu medycznego – w Ameryce, we Włoszech zamiast tego konieczny jest test maksymalny.
Terapia dietetyczna, w asyście lekarza prowadzącego, będzie ustalana zgodnie z protokołem 5 posiłków dziennie z proporcją makroskładników podzieloną w następujący sposób: 60% węglowodany, 20% białka, 20% lipidy.
Spożycie kalorii szacowane jest na całkowity dobowy metabolizm, a więc na procent beztłuszczowej masy ciała pacjenta, dlatego konieczna jest analiza składu ciała z comiesięczną kontrolą.
Powyższy przykład diagnozy i leczenia powinien być praktyką, a nie wyjątkiem.
Co więcej, współpraca między lekarzem a lekarzem prowadzącym ćwiczenia ma zasadnicze znaczenie dla ochrony zdrowia ludzi.
Do tej pory we Włoszech jest nie do pomyślenia, że tak się nie stanie!
Podsumowując, choroby metaboliczne i choroby serca niestety rosną, a przepisywanie ćwiczeń fizycznych i terapii dietetycznej w połączeniu z farmakoterapią, gdy wymaga tego przypadek, są absolutnie niezbędne do diagnozowania i leczenia tych chorób.
Bibliografia:
-Steve Glass, Ph.D.: "HFI®-ES®Workshop-Case Studies", American College of Sports Medicine 2005
-G.M. Pontieri: „Patologia i ogólna fizjopatologia”, PICCIN
-Richardson i wsp.: „Aktywność fizyczna i śmiertelność w grupach ryzyka chorób układu krążenia”,
Listopad 2004 - Medicine & Science in Sports & Exercise®, MSSE®, Dziennik Urzędowy American College of Sports Medicine
- Różni autorzy: „Fitness-the complete guide”, I.S.S.A. Ed.Club Leonardo
-L.Pescatello, Barry A.Franklin i in.: "Ćwiczenia i nadciśnienie", 2004-Med. Sci. Sport Exerc., ACSM
Inne artykuły na temat „Choroby serca i zaburzenia metaboliczne”
- Choroba niedokrwienna serca - Leki stosowane w leczeniu choroby niedokrwiennej serca
- Choroba niedokrwienna serca
- Krótko mówiąc, choroba wieńcowa
- Choroba niedokrwienna serca: patofizjologia