Składniki aktywne: Ketoprofen
ORUDIS 100 mg/2 ml roztwór do wstrzykiwań do podania domięśniowego
Ulotki informacyjne Orudis są dostępne dla wielkości opakowań:- ORUDIS 50 mg kapsułki twarde
- ORUDIS 100 mg kapsułki o przedłużonym uwalnianiu, twarde, ORUDIS 200 mg kapsułki o przedłużonym uwalnianiu, twarde
- ORUDIS 100 mg/2 ml roztwór do wstrzykiwań do podania domięśniowego
- Czopki ORUDIS 100 mg
- ORUDIS 5% żel
Wskazania Dlaczego stosuje się Orudis? Po co to jest?
KATEGORIA FARMAKOTERAPEUTYCZNA
Orudis, kwas 2-(3-benzoilo-fenylo)-propionowy lub ketoprofen, jest niesteroidowym lekiem przeciwzapalnym o silnym działaniu przeciwzapalnym, przeciwbólowym i przeciwgorączkowym.
WSKAZANIA TERAPEUTYCZNE
Leczenie objawowe ostrych epizodów bólowych w przebiegu chorób zapalnych układu mięśniowo-szkieletowego.
Przeciwwskazania Kiedy nie należy stosować leku Orudis
Orudis jest przeciwwskazany u pacjentów z reakcjami nadwrażliwości w wywiadzie, takimi jak skurcz oskrzeli, napady astmy, nieżyt nosa, pokrzywka lub inne reakcje typu alergicznego, na ketoprofen, kwas acetylosalicylowy (ASA) lub inne niesteroidowe leki przeciwzapalne (NLPZ). U tych pacjentów zgłaszano ciężkie, rzadko prowadzące do zgonu reakcje anafilaktyczne
Orudis jest również przeciwwskazany w następujących przypadkach:
- nadwrażliwość na którąkolwiek substancję pomocniczą;
- w trzecim trymestrze ciąży
- podczas intensywnej terapii moczopędnej;
- ciężka niewydolność nerek;
- ciężkie postacie niewydolności wątroby (marskość wątroby, ciężkie zapalenie wątroby);
- leukopenia i trombocytopenia;
- osoby z trwającym krwawieniem
- skaza krwotoczna;
- leczone antykoagulantami, ponieważ synergizuje ich działanie;
- ciężka niewydolność serca;
- czynna choroba wrzodowa lub krwawienie z przewodu pokarmowego, owrzodzenie lub perforacja w wywiadzie.
Orudis jest przeciwwskazany u pacjentów z zaburzeniami hemostazy lub podczas leczenia przeciwzakrzepowego.
Orudis jest również ogólnie przeciwwskazany w ciąży, laktacji i wieku pediatrycznym (patrz także Specjalne ostrzeżenia).
Środki ostrożności dotyczące stosowania Informacje ważne przed przyjęciem leku Orudis
Działania niepożądane można zminimalizować, stosując najmniejszą skuteczną dawkę przez możliwie najkrótszy czas leczenia potrzebny do kontrolowania objawów.
Czynność nerek należy dokładnie monitorować na początku leczenia u pacjentów z niewydolnością serca, marskością wątroby i nerczycą, u pacjentów stosujących leki moczopędne, z przewlekłą niewydolnością nerek, zwłaszcza u osób w podeszłym wieku.U takich pacjentów podawanie ketoprofenu może powodować zmniejszenie przepływu krwi. , spowodowane hamowaniem prostaglandyn i prowadzą do zmian w nerkach.
Podobnie jak w przypadku innych niesteroidowych leków przeciwzapalnych, w przypadku zakażenia działanie przeciwzapalne, przeciwbólowe i przeciwgorączkowe ketoprofenu może maskować objawy progresji zakażenia, takie jak gorączka.
U pacjentów z zaburzeniami testów czynności wątroby lub z przebytą chorobą wątroby, transaminazy powinny być regularnie oceniane, szczególnie podczas długotrwałego leczenia. Podczas długotrwałej terapii należy sprawdzać badania czynności wątroby i nerek oraz morfologię krwi.
Stosowanie NLPZ może zaburzać płodność kobiet i nie jest zalecane u kobiet zamierzających zajść w ciążę.W przypadku kobiet z zaburzeniami płodności lub w trakcie badania płodności należy rozważyć przerwanie leczenia.
Pacjenci z astmą związaną z przewlekłym nieżytem nosa, przewlekłym zapaleniem zatok i (lub) polipami nosa są bardziej narażeni na alergie na aspirynę i (lub) NLPZ niż reszta populacji.Podawanie tego produktu leczniczego może powodować ataki astmy lub skurcz oskrzeli, szczególnie u osób uczulonych aspiryna lub NLPZ (patrz również Przeciwwskazania).
Ryzyko krwawienia z przewodu pokarmowego jest zwiększone u pacjentów z niską masą ciała. W przypadku wystąpienia krwawienia z przewodu pokarmowego lub owrzodzenia należy natychmiast przerwać leczenie.
Hiperkaliemia spowodowana cukrzycą lub równoczesnym leczeniem środkami oszczędzającymi potas (patrz punkt 4.5). W takich okolicznościach należy regularnie monitorować poziom potasu.
Należy zachować ostrożność u pacjentów z nadciśnieniem tętniczym i (lub) niewydolnością serca w wywiadzie, ponieważ w związku z leczeniem NLPZ zgłaszano zatrzymanie płynów i obrzęki.
Leczenie należy przerwać w przypadku wystąpienia zaburzeń widzenia, takich jak niewyraźne widzenie.
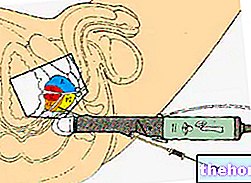
Iniekcje należy wykonywać zgodnie ze ścisłymi normami sterylizacji, aseptyki i antyseptyki.
Rozwiązania do im użycia nie wolno ich wstrzykiwać dożylnie.
Orudis do podania domięśniowego: zarówno gotowy rząd, jak i fiolka z rozpuszczalnikiem w postaci proszku zawierają 2% wodny roztwór alkoholu benzylowego, który może powodować reakcje anafilaktyczne.
Interakcje Jakie leki lub pokarmy mogą zmienić działanie leku Orudis
Poinformuj lekarza lub farmaceutę, jeśli ostatnio przyjmowałeś jakiekolwiek inne leki, nawet te bez recepty.
STOWARZYSZENIA NIE POLECANE
Inne niesteroidowe leki przeciwzapalne (w tym selektywne inhibitory cyklooksygenazy-2) i salicylany w dużych dawkach: zwiększone ryzyko wrzodów i krwawień z przewodu pokarmowego.
Leki przeciwzakrzepowe (heparyna i warfaryna) i leki przeciwpłytkowe (np. tyklopidyna i klopidogrel): zwiększone ryzyko krwawienia (patrz Środki ostrożności dotyczące stosowania) Jeśli nie można uniknąć jednoczesnego stosowania, należy uważnie obserwować pacjentów.
Lit: ryzyko zwiększonego stężenia litu w osoczu, które czasami może osiągnąć poziom toksyczny z powodu zmniejszonego wydalania litu przez nerki. W razie potrzeby należy monitorować stężenie litu w osoczu z możliwością dostosowania dawki w trakcie i po leczeniu NLPZ.
Metotreksat w dawkach powyżej 15 mg/tydzień: zwiększone ryzyko toksyczności hematologicznej metotreksatu, szczególnie przy podawaniu w dużych dawkach (>15 mg/tydzień); prawdopodobnie z powodu przesunięcia wiązania z białkami przez metotreksat i zmniejszonego klirensu nerkowego. U pacjentów już leczonych ketoprofenem leczenie należy przerwać co najmniej 12 godzin przed podaniem metotreksatu. Jeśli ketoprofen ma być podawany pod koniec leczenia metotreksatem, należy odczekać 12 godzin przed podaniem.
STOWARZYSZENIA WYMAGAJĄCE OSTROŻNOŚCI
Kortykosteroidy: zwiększone ryzyko owrzodzenia lub krwawienia z przewodu pokarmowego (patrz również Specjalne ostrzeżenia).
Leki moczopędne: pacjenci przyjmujący leki moczopędne, a wśród nich szczególnie pacjenci odwodnieni, są narażeni na wysokie ryzyko rozwoju niewydolności nerek w następstwie zmniejszenia przepływu krwi przez nerki spowodowanego hamowaniem prostaglandyn. Na początku leczenia należy monitorować czynność nerek.
Inhibitory ACE i antagoniści angiotensyny II: U pacjentów z zaburzeniami czynności nerek (np. pacjenci odwodnieni lub pacjenci w podeszłym wieku) jednoczesne podawanie inhibitora ACE lub antagonisty angiotensyny II i środków hamujących układ cyklooksygenazy może prowadzić do dalszego pogorszenia czynności nerek , który obejmuje możliwą ostrą niewydolność nerek. Te interakcje należy rozważyć u pacjentów przyjmujących lek Orudis jednocześnie z inhibitorami ACE lub antagonistami angiotensyny II.Dlatego to połączenie należy podawać ostrożnie, szczególnie u pacjentów w podeszłym wieku.
Pacjenci powinni być odpowiednio nawodnieni i należy rozważyć monitorowanie czynności nerek po rozpoczęciu jednoczesnego leczenia (patrz Środki ostrożności dotyczące stosowania).
Metotreksat w dawkach poniżej 15 mg/tydzień: Podczas pierwszych kilku tygodni leczenia skojarzonego co tydzień należy wykonywać pełną morfologię krwi. W przypadku zaburzeń czynności nerek lub u pacjentów w podeszłym wieku monitorowanie powinno być częstsze.
Pentoksyfilina: określa zwiększone ryzyko krwawienia. Wymagane jest dokładniejsze monitorowanie kliniczne i monitorowanie czasu krwawienia.
STOWARZYSZENIA DO ROZWAŻENIA
Leki przeciwnadciśnieniowe (beta-adrenolityki, konwertazy angiotensyny, diuretyki): ryzyko osłabienia działania przeciwnadciśnieniowego (hamowanie rozszerzania naczyń prostaglandyn przez NLPZ).
Leki trombolityczne: zwiększone ryzyko krwawienia.
Probenecyd: Jednoczesne podawanie probenecydu może znacznie zmniejszyć klirens osoczowy ketoprofenu. Selektywne inhibitory wychwytu zwrotnego serotoniny (SSRI): zwiększone ryzyko krwawienia z przewodu pokarmowego (patrz Środki ostrożności dotyczące stosowania).
Gemeprost: zmniejszona skuteczność gemeprostu.
Antykoncepcja wewnątrzmaciczna (IUD): skuteczność wkładki może być zmniejszona, co skutkuje ciążą.
Ryzyko związane z hiperkaliemią: niektóre leki lub kategorie terapeutyczne mogą sprzyjać hiperkaliemii, np. sole potasu, leki moczopędne oszczędzające potas, inhibitory konwertorów enzymatycznych, blokery receptora angiotensyny II, NLPZ, heparyny (niskocząsteczkowe lub niefrakcjonowane), cyklosporyna, takrolimus i trimetoprim.Występowanie hiperkaliemii może zależeć od obecności kofaktorów. Ryzyko zwiększa się przy jednoczesnym podawaniu wyżej wymienionych leków.
Zagrożenia związane z działaniem przeciwpłytkowym: ze względu na działanie przeciwpłytkowe kilka substancji wchodzi w interakcje ze względu na ich działanie przeciwpłytkowe: tirofiban, eptifibaryd, abciximab i iloprost Stosowanie różnych leków przeciwpłytkowych zwiększa ryzyko krwawienia.
Cyklosporyna, takrolimus: ryzyko dodatkowych działań nefrotoksycznych, szczególnie u osób starszych.
Poinformuj lekarza lub farmaceutę, jeśli ostatnio przyjmowałeś jakiekolwiek inne leki, nawet te bez recepty
Ostrzeżenia Ważne jest, aby wiedzieć, że:
Należy unikać jednoczesnego stosowania produktu Orudis z innymi NLPZ, w tym selektywnymi inhibitorami cyklooksygenazy-2.
Krwawienie z przewodu pokarmowego, owrzodzenie lub perforacja: Krwawienie z przewodu pokarmowego, owrzodzenie i perforacja, które mogą być śmiertelne, były zgłaszane w dowolnym momencie podczas leczenia wszystkimi NLPZ, z objawami ostrzegawczymi lub bez lub z poważnymi zdarzeniami dotyczącymi przewodu pokarmowego w wywiadzie.
U osób w podeszłym wieku i pacjentów z owrzodzeniem w wywiadzie, szczególnie powikłanym krwotokiem lub perforacją (patrz również Przeciwwskazania), ryzyko krwawienia z przewodu pokarmowego, owrzodzenia lub perforacji jest większe przy zwiększonych dawkach NLPZ. Pacjenci ci powinni rozpocząć leczenie od najmniejszej dostępnej dawki. Należy rozważyć jednoczesne stosowanie środków ochronnych (mizoprostolu lub inhibitorów pompy protonowej) u tych pacjentów, a także u pacjentów przyjmujących małe dawki kwasu acetylosalicylowego lub innych leków, które mogą zwiększać ryzyko wystąpienia zdarzeń żołądkowo-jelitowych (patrz poniżej oraz Interakcje).
Pacjenci z wywiadem toksyczności żołądkowo-jelitowej, zwłaszcza osoby w podeszłym wieku, powinni zgłaszać wszelkie objawy ze strony jamy brzusznej (zwłaszcza krwawienia z przewodu pokarmowego), szczególnie na początkowych etapach leczenia.
Należy zachować ostrożność u pacjentów przyjmujących jednocześnie leki, które mogą zwiększać ryzyko owrzodzenia lub krwawienia, takie jak doustne kortykosteroidy, leki przeciwzakrzepowe, takie jak warfaryna, selektywne inhibitory wychwytu zwrotnego serotoniny lub leki przeciwpłytkowe, takie jak aspiryna (patrz punkt 4.5).
W przypadku wystąpienia krwawienia lub owrzodzenia przewodu pokarmowego u pacjentów przyjmujących lek Orudis należy przerwać leczenie. NLPZ należy stosować ostrożnie u pacjentów z chorobami przewodu pokarmowego w wywiadzie (wrzodziejące zapalenie jelita grubego, choroba Leśniowskiego-Crohna), ponieważ stany te mogą ulec zaostrzeniu (patrz również Działania niepożądane).
Osoby w podeszłym wieku: Pacjenci w podeszłym wieku mają zwiększoną częstość działań niepożądanych na NLPZ, zwłaszcza krwawienia z przewodu pokarmowego i perforacji, które mogą być śmiertelne (patrz także Dawka, Sposób i czas podawania).
W związku ze stosowaniem NLPZ bardzo rzadko zgłaszano ciężkie reakcje skórne, niektóre z nich prowadzące do zgonu, w tym złuszczające zapalenie skóry, zespół Stevensa-Johnsona i martwicę toksyczno-rozpływną naskórka (patrz Działania niepożądane). być w grupie podwyższonego ryzyka: początek reakcji występuje w większości przypadków w ciągu pierwszego miesiąca leczenia. Orudis należy odstawić po pierwszym pojawieniu się wysypki skórnej, zmian na błonach śluzowych lub jakichkolwiek innych objawów nadwrażliwości.
Niektóre dowody epidemiologiczne sugerują, że ketoprofen może być związany z wyższym ryzykiem ciężkiej toksyczności żołądkowo-jelitowej niż inne NLPZ, zwłaszcza w dużych dawkach.
Leki takie jak Orudis mogą wiązać się z niewielkim zwiększonym ryzykiem zawału serca („zawału mięśnia sercowego”) lub udaru mózgu.
Wszelkie ryzyko jest bardziej prawdopodobne przy dużych dawkach i długotrwałym leczeniu. Nie przekraczać zalecanej dawki ani czasu trwania leczenia.
Jeśli u pacjenta występują problemy z sercem, udarem lub istnieje ryzyko wystąpienia tych stanów (na przykład wysokie ciśnienie krwi, cukrzyca, wysoki poziom cholesterolu lub palenie tytoniu), należy omówić leczenie z lekarzem lub farmaceutą.
Lek ten nie może być uważany za prosty środek przeciwbólowy i wymaga stosowania pod ścisłym nadzorem lekarskim. Ponadto, po przezwyciężeniu ostrego epizodu bólu, rozsądnie jest przestawić się na stosowanie preparatów do stosowania pozajelitowego, które, chociaż jakościowo dają takie same skutki uboczne, są mniej podatne na wywoływanie ciężkich reakcji.
Ewentualne stosowanie leku Orudis do wstrzykiwania domięśniowego przez dłuższy czas powinno odbywać się wyłącznie w szpitalach i domach opieki, pod nadzorem lekarza.
Ciąża
Podawanie ketoprofenu, nawet jeśli eksperymentalnie nie wykazywało toksyczności zarodkowo-płodowej w dawkach porównywalnych z przewidzianymi do stosowania klinicznego, nie jest wskazane w ciąży, w okresie laktacji i w okresie niemowlęcym.
Zahamowanie syntezy prostaglandyn może niekorzystnie wpływać na przebieg ciąży i (lub) rozwój zarodka/płodu.Wyniki badań epidemiologicznych wskazują na zwiększone ryzyko poronienia oraz wad rozwojowych serca i żołądka po zastosowaniu inhibitora syntezy prostaglandyn we wczesnych stadiach ciąży. Bezwzględne ryzyko wad rozwojowych serca wzrosło z mniej niż 1% do około 1,5%. Oszacowano, że ryzyko wzrasta wraz z dawką i czasem trwania terapii. U zwierząt wykazano, że podawanie inhibitorów syntezy prostaglandyn powoduje zwiększoną utratę przed- i poimplantacyjną oraz śmiertelność zarodków i płodów.
Ponadto u zwierząt, którym w okresie organogenetycznym podawano inhibitory syntezy prostaglandyn, zgłaszano zwiększoną częstość występowania różnych wad rozwojowych, w tym wad sercowo-naczyniowych.
W pierwszym i drugim trymestrze ciąży Orudis należy stosować tylko w razie potrzeby. Jeśli Orudis jest stosowany przez kobiety, które starają się o dziecko lub w pierwszym i drugim trymestrze ciąży, dawka powinna być jak najniższa, a czas trwania leczenia jak najkrótszy.
W trzecim trymestrze ciąży wszystkie inhibitory syntezy prostaglandyn mogą narażać płód na:
- toksyczność sercowo-płucna (z przedwczesnym zamknięciem przewodu tętniczego i nadciśnieniem płucnym);
- zaburzenia czynności nerek, które mogą prowadzić do niewydolności nerek z małowodziem;
matce i noworodkowi pod koniec ciąży na:
- możliwe wydłużenie czasu krwawienia i działanie przeciwpłytkowe, które może wystąpić nawet przy bardzo małych dawkach;
- zahamowanie skurczów macicy skutkujące opóźnieniem lub przedłużeniem porodu.
Stosowanie leku blisko porodu może spowodować zmiany hemodynamiki małego krążenia nienarodzonego dziecka z poważnymi konsekwencjami dla oddychania.
W związku z tym ketoprofen jest przeciwwskazany w trzecim trymestrze ciąży.
Czas karmienia
Ponieważ brak jest danych dotyczących wydzielania ketoprofenu do mleka matki, nie zaleca się jego stosowania w okresie laktacji.
Przed zażyciem jakiegokolwiek leku należy zasięgnąć porady lekarza lub farmaceuty.
Wpływ na zdolność prowadzenia pojazdów i obsługiwania maszyn
Pacjenci powinni być poinformowani o możliwości wystąpienia senności, zawrotów głowy lub drgawek i powinni unikać prowadzenia pojazdów lub wykonywania czynności wymagających szczególnej czujności, jeśli takie objawy wystąpią.
Pacjentów należy poinformować o możliwości wystąpienia zaburzeń widzenia. Jeśli pacjent doświadcza tego typu zaburzeń, nie powinien prowadzić pojazdów ani obsługiwać maszyn.
Ważne informacje o niektórych składnikach Orudis
ORUDIS roztwór do wstrzykiwań zawiera alkohol benzylowy, który może powodować reakcje anafilaktyczne.
Dawkowanie i sposób użycia Jak stosować Orudis: Dawkowanie
50-100 mg 1-2 razy dziennie.
Otworzyć fiolkę zgodnie ze specjalną linią do wstępnego przełamania.Iniekcje należy wykonywać zgodnie ze ścisłymi standardami sterylizacji, aseptyki i antyseptyki.
Maksymalna dzienna dawka to 200 mg.Przed rozpoczęciem leczenia dawką dobową 200 mg należy dokładnie rozważyć stosunek ryzyka do korzyści, a większe dawki nie są zalecane (patrz także Odpowiednie środki ostrożności dotyczące stosowania).
Populacje specjalne
Pacjenci z niewydolnością nerek i pacjenci w podeszłym wieku
Wskazane jest zmniejszenie dawki początkowej i praktykowanie leczenia podtrzymującego najniższą skuteczną dawką. Indywidualne dostosowania można rozważyć dopiero po ustaleniu dobrej tolerancji leku.
Pacjenci z niewydolnością wątroby
Takich pacjentów należy ściśle obserwować i leczyć najniższą skuteczną dawką dobową
Dzieci
Nie badano bezpieczeństwa i skuteczności ketoprofenu u dzieci.
Przedawkowanie Co zrobić w przypadku przyjęcia zbyt dużej dawki leku Orudis
U dorosłych głównymi objawami przedawkowania są bóle głowy, zawroty głowy, senność, nudności, wymioty, biegunka i ból brzucha. W przypadkach ciężkiego przedawkowania obserwowano niedociśnienie, depresję oddechową i krwawienie z przewodu pokarmowego. Pacjent musi być natychmiast przeniesiony do specjalistycznego ośrodka, aby rozpocząć leczenie objawowe. Nie ma swoistego antidotum na przedawkowanie ketoprofenu.
W przypadku przypadkowego przyjęcia nadmiernej dawki leku ORUDIS należy natychmiast powiadomić lekarza lub udać się do najbliższego szpitala.
Skutki uboczne Jakie są skutki uboczne Orudis
Jak każdy lek, ORUDIS może powodować działania niepożądane, chociaż nie u każdego one wystąpią.
Klasyfikacja oczekiwanych częstości: bardzo często (≥1/10), często (≥1/100 do <1/10), niezbyt często (≥1/1000 do <1/100), rzadko (≥1/10000 do <1/1 1000), bardzo rzadko (<1/10000), nieznana (nie może być określona na podstawie dostępnych danych).
Zaburzenia żołądkowo-jelitowe:
Najczęściej obserwowane zdarzenia niepożądane mają charakter żołądkowo-jelitowy.
Często: niestrawność, nudności, ból brzucha, wymioty
Niezbyt często: zaparcia, biegunka, wzdęcia, zapalenie żołądka
Rzadko: wrzodziejące zapalenie jamy ustnej, wrzody trawienne
Częstość nieznana: zaostrzenie zapalenia okrężnicy i choroby Leśniowskiego-Crohna, perforacja przewodu pokarmowego lub krwotok, czasami śmiertelne, szczególnie u osób w podeszłym wieku (patrz Specjalne ostrzeżenia). Melena, hematemesis.
Zaburzenia skóry i tkanki podskórnej:
Niezbyt często: wysypka, świąd
Częstość nieznana: nadwrażliwość na światło, łysienie, pokrzywka, obrzęk naczynioruchowy, reakcje pęcherzowe, w tym zespół Stevensa-Johnsona i Lyella oraz martwica toksyczno-rozpływna naskórka (bardzo rzadko)
Zaburzenia oddechowe klatki piersiowej i śródpiersia:
Rzadko: ataki astmy
Częstość nieznana: skurcz oskrzeli (szczególnie u pacjentów ze znaną nadwrażliwością na kwas acetylosalicylowy ASA i inne NLPZ), nieżyt nosa.
Zaburzenia układu nerwowego:
Niezbyt często: ból głowy, zawroty głowy, senność
Rzadko: parestezje
Nieznana: drgawki, zaburzenia smaku
Zaburzenia oka:
Rzadko: niewyraźne widzenie (patrz również Specjalne ostrzeżenia i środki ostrożności dotyczące użytkowania)
Zaburzenia ucha i błędnika
Rzadko: szum w uszach
Zaburzenia nerek i dróg moczowych:
Częstość nieznana: nieprawidłowe wyniki testów czynności nerek, ostra niewydolność nerek, śródmiąższowe cewkowe zapalenie nerek, zespół nerczycowy.
Zatrzymanie wody lub sodu z możliwym wystąpieniem obrzęku, hiperkaliemii, uszkodzenia nerek, które może prowadzić do ostrej niewydolności nerek Zgłaszano pojedyncze przypadki ostrej martwicy kanalików nerkowych i martwicy brodawek nerkowych.
Zaburzenia wątroby i dróg żółciowych:
Rzadko: zapalenie wątroby, podwyższony poziom transaminaz, podwyższony poziom bilirubiny w surowicy z powodu choroby wątroby.
Zaburzenia układu krwionośnego i limfatycznego:
Rzadko: niedokrwistość krwotoczna, leukopenia
Nieznana: małopłytkowość, agranulocytoza
Zaburzenia układu odpornościowego
Nieznana: reakcje anafilaktyczne (w tym wstrząs).
Zaburzenia psychiczne:
Nieznane: zmiany nastroju.
Zaburzenia serca:
Nieznana: niewydolność serca
Zaburzenia naczyniowe:
Nieznana: nadciśnienie.
Zaburzenia ogólne i stany w miejscu podania:
Niezbyt często: obrzęk
Zgłoszono kilka przypadków bólu lub pieczenia w miejscu wstrzyknięcia.
Testy diagnostyczne:
Rzadko: przyrost masy ciała
Przestrzeganie instrukcji zawartych w ulotce dołączonej do opakowania zmniejsza ryzyko wystąpienia działań niepożądanych. Jeśli którykolwiek z objawów niepożądanych nasili się lub wystąpią jakiekolwiek objawy niepożądane niewymienione w tej ulotce, należy poinformować o tym lekarza lub farmaceutę. W każdym razie pojawienie się ważnej reakcji wtórnej wymaga natychmiastowego zawieszenia leczenia.
Wygaśnięcie i przechowywanie
Nie przechowywać w temperaturze powyżej 25°C.
Przechowywać w oryginalnym pojemniku, aby chronić go przed światłem.
Po otwarciu fiolki roztwór należy zużyć natychmiast.
Podana data ważności dotyczy produktu w nienaruszonym i prawidłowo przechowywanym opakowaniu.
UWAGA: NIE STOSOWAĆ PRODUKTU LECZNICZEGO PO TERMINIE WAŻNOŚCI PODANYM NA OPAKOWANIU.
TRZYMAJ Z DALA W ZASIĘGU NIEDOSTĘPNYCH I NIEWIDOCZNYCH DZIECI.
Leków nie należy wyrzucać do kanalizacji ani domowych pojemników na odpadki. Należy zapytać farmaceutę, jak usunąć leki, których się już nie używa, co pomoże chronić środowisko.
KOMPOZYCJA
1 ampułka zawiera: Substancja czynna: ketoprofen 100 mg Substancje pomocnicze: arginina, alkohol benzylowy, kwas cytrynowy jednowodny, woda do wstrzykiwań.
POSTAĆ FARMACEUTYCZNA I OPAKOWANIE
Roztwór do wstrzykiwań. „100 mg/2 ml roztwór do wstrzykiwań do stosowania domięśniowego” 6 ampułek 2 ml
Ulotka pakietu źródłowego: AIFA (Włoska Agencja Leków). Treść opublikowana w styczniu 2016 r. Przedstawione informacje mogą być nieaktualne.
Aby mieć dostęp do najbardziej aktualnej wersji, warto wejść na stronę AIFA (Włoskiej Agencji Leków). Zastrzeżenie i przydatne informacje.
01.0 NAZWA PRODUKTU LECZNICZEGO
ORUDIS 100 MG/2 ML ROZTWÓR DO WSTRZYKIWAŃ DO STOSOWANIA DOMIĘŚNIOWEGO
02.0 SKŁAD JAKOŚCIOWY I ILOŚCIOWY
- Aktywna zasada:
ketoprofen 100 mg.
Pełny wykaz substancji pomocniczych, patrz punkt 6.1.
03.0 POSTAĆ FARMACEUTYCZNA
Roztwór do wstrzykiwań do podania domięśniowego.
04.0 INFORMACJE KLINICZNE
04.1 Wskazania terapeutyczne
Leczenie objawowe ostrych epizodów bólowych w przebiegu chorób zapalnych układu mięśniowo-szkieletowego.
04.2 Dawkowanie i sposób podawania
50/100 mg 1-2 razy dziennie.
Maksymalna dzienna dawka to 200 mg. Przed rozpoczęciem leczenia dawką dobową 200 mg należy dokładnie rozważyć stosunek ryzyka do korzyści, a większe dawki nie są zalecane (patrz również punkt 4.4).
Działania niepożądane można zminimalizować, stosując najmniejszą skuteczną dawkę przez możliwie najkrótszy czas leczenia niezbędny do kontrolowania objawów (patrz punkt 4.4).
Populacje specjalne
Pacjenci z niewydolnością nerek i pacjenci w podeszłym wieku
Wskazane jest zmniejszenie dawki początkowej i praktykowanie leczenia podtrzymującego najniższą skuteczną dawką. Indywidualne dostosowania można rozważyć dopiero po ustaleniu dobrej tolerancji leku (patrz punkt 5.2).
Pacjenci z niewydolnością wątroby
Takich pacjentów należy ściśle obserwować i leczyć najniższą skuteczną dawką dobową (patrz punkty 4.4 i 5.2).
Dzieci
Nie badano bezpieczeństwa i skuteczności ketoprofenu u dzieci.
04.3 Przeciwwskazania
Orudis jest przeciwwskazany u pacjentów z reakcjami nadwrażliwości w wywiadzie, takimi jak skurcz oskrzeli, napady astmy, nieżyt nosa, pokrzywka lub inne reakcje typu alergicznego, na ketoprofen, kwas acetylosalicylowy (ASA) lub inne niesteroidowe leki przeciwzapalne (NLPZ).
U tych pacjentów zgłaszano ciężkie, rzadko prowadzące do zgonu reakcje anafilaktyczne (patrz punkt 4.8).
Orudis jest również przeciwwskazany w następujących przypadkach:
• nadwrażliwość na którąkolwiek substancję pomocniczą;
• w trzecim trymestrze ciąży
• podczas intensywnej terapii moczopędnej;
• ciężka niewydolność nerek;
• leukopenia i małopłytkowość, osoby z trwającym krwawieniem i skazą krwotoczną;
• jest leczony antykoagulantami, gdyż synergizuje ich działanie;
• ciężkie postacie niewydolności wątroby (marskość wątroby, ciężkie zapalenie wątroby);
• ciężka niewydolność serca;
• czynna choroba wrzodowa lub krwawienie z przewodu pokarmowego, owrzodzenie lub perforacja w wywiadzie.
Orudis jest przeciwwskazany w przypadku krwotoków naczyniowo-mózgowych lub innych trwających krwawień.
Orudis 100mg/2ml roztwór do wstrzykiwań do podawania domięśniowego jest przeciwwskazany u pacjentów z zaburzeniami hemostazy lub podczas leczenia przeciwzakrzepowego.
Orudis jest również ogólnie przeciwwskazany w okresie ciąży, laktacji (patrz również punkt 4.6) oraz w wieku pediatrycznym.
04.4 Specjalne ostrzeżenia i odpowiednie środki ostrożności dotyczące stosowania
Ostrzeżenia
Działania niepożądane można zminimalizować, stosując najmniejszą skuteczną dawkę przez możliwie najkrótszy czas leczenia niezbędny do kontrolowania objawów (patrz punkt 4.2 i następne).
Należy unikać jednoczesnego stosowania produktu Orudis z innymi NLPZ, w tym selektywnymi inhibitorami cyklooksygenazy-2.
Krwawienie z przewodu pokarmowego, owrzodzenie lub perforacja: Krwawienie z przewodu pokarmowego, owrzodzenie i perforacja, które mogą być śmiertelne, były zgłaszane w dowolnym momencie podczas leczenia wszystkimi NLPZ, z objawami ostrzegawczymi lub bez lub z poważnymi zdarzeniami dotyczącymi przewodu pokarmowego w wywiadzie.
U osób w podeszłym wieku i pacjentów z owrzodzeniem w wywiadzie, szczególnie powikłanym krwotokiem lub perforacją (patrz punkt 4.3), ryzyko krwawienia z przewodu pokarmowego, owrzodzenia lub perforacji jest większe przy zwiększaniu dawek NLPZ. Pacjenci ci powinni rozpocząć leczenie od najmniejszej dostępnej dawki. Należy rozważyć jednoczesne stosowanie środków ochronnych (mizoprostolu lub inhibitorów pompy protonowej) u tych pacjentów, a także u pacjentów przyjmujących małe dawki kwasu acetylosalicylowego lub inne leki, które mogą zwiększać ryzyko zaburzeń żołądkowo-jelitowych (patrz poniżej i punkt 4.5).
Pacjenci z wywiadem toksyczności żołądkowo-jelitowej, zwłaszcza osoby w podeszłym wieku, powinni zgłaszać wszelkie objawy ze strony jamy brzusznej (zwłaszcza krwawienia z przewodu pokarmowego), szczególnie na początkowych etapach leczenia.
Należy zachować ostrożność u pacjentów przyjmujących jednocześnie leki, które mogą zwiększać ryzyko owrzodzenia lub krwawienia, takie jak doustne kortykosteroidy, leki przeciwzakrzepowe, takie jak warfaryna, selektywne inhibitory wychwytu zwrotnego serotoniny lub leki przeciwpłytkowe, takie jak aspiryna (patrz punkt 4.5).
W przypadku wystąpienia krwawienia lub owrzodzenia przewodu pokarmowego u pacjentów przyjmujących lek Orudis należy przerwać leczenie.
NLPZ należy stosować ostrożnie u pacjentów z chorobami przewodu pokarmowego w wywiadzie (wrzodziejące zapalenie jelita grubego, choroba Leśniowskiego-Crohna), ponieważ stany te mogą ulec zaostrzeniu (patrz punkt 4.8).
Osoby w podeszłym wieku: Pacjenci w podeszłym wieku mają zwiększoną częstość działań niepożądanych po zastosowaniu NLPZ, zwłaszcza krwawienia z przewodu pokarmowego i perforacji, które mogą być śmiertelne (patrz punkt 4.2).
W związku ze stosowaniem NLPZ bardzo rzadko zgłaszano ciężkie reakcje skórne, niektóre z nich prowadzące do zgonu, w tym złuszczające zapalenie skóry, zespół Stevensa-Johnsona i martwicę toksyczno-rozpływną naskórka (patrz punkt 4.8). przy wyższym ryzyku: początek reakcji występuje w większości przypadków w ciągu pierwszego miesiąca leczenia. Orudis należy odstawić po pierwszym pojawieniu się wysypki skórnej, zmian na błonach śluzowych lub jakichkolwiek innych objawów nadwrażliwości.
Badania kliniczne i dane epidemiologiczne sugerują, że stosowanie niektórych NLPZ (zwłaszcza w dużych dawkach i w leczeniu długotrwałym) może wiązać się z umiarkowanym wzrostem ryzyka zakrzepicy tętniczej (np. zawału mięśnia sercowego lub udaru). podobne ryzyko dla ketoprofenu.
Niektóre dowody epidemiologiczne sugerują, że ketoprofen może być związany z wyższym ryzykiem ciężkiej toksyczności żołądkowo-jelitowej w porównaniu z innymi NLPZ, zwłaszcza w dużych dawkach (patrz również punkty 4.2 i 4.3).
Środki ostrożności
U pacjentów z niewydolnością serca, marskością i nerczycą, u pacjentów stosujących leki moczopędne, z przewlekłą niewydolnością nerek, zwłaszcza w podeszłym wieku, na początku leczenia należy dokładnie monitorować czynność nerek.U takich pacjentów podawanie ketoprofenu może powodować zmniejszenie przepływu krwi. choroby nerek, spowodowane hamowaniem prostaglandyn i prowadzą do zmian w nerkach.
Należy zachować ostrożność u pacjentów z łagodnym do umiarkowanego nadciśnieniem i (lub) zastoinową niewydolnością serca w wywiadzie, ponieważ w związku z leczeniem NLPZ zgłaszano zatrzymanie płynów i obrzęki.
Podobnie jak w przypadku innych niesteroidowych leków przeciwzapalnych, w przypadku zakażenia działanie przeciwzapalne, przeciwbólowe i przeciwgorączkowe ketoprofenu może maskować objawy progresji zakażenia, takie jak gorączka.
U pacjentów z zaburzeniami testów czynności wątroby lub z przebytą chorobą wątroby, transaminazy powinny być regularnie oceniane, szczególnie podczas długotrwałego leczenia. Podczas długotrwałej terapii należy sprawdzać badania czynności wątroby i nerek oraz morfologię krwi.
Stosowanie NLPZ może zaburzać płodność kobiet i nie jest zalecane u kobiet planujących zajście w ciążę.
U kobiet mających problemy z płodnością lub przechodzących badania płodności należy rozważyć przerwanie leczenia.
Pacjenci z astmą związaną z przewlekłym nieżytem nosa, przewlekłym zapaleniem zatok i (lub) polipami nosa mają większe ryzyko alergii na aspirynę i (lub) NLPZ niż reszta populacji.Podawanie tego produktu leczniczego może powodować ataki astmy lub skurcz oskrzeli, szczególnie u osób uczulonych aspiryna lub NLPZ (patrz punkt 4.3).
Ryzyko krwawienia z przewodu pokarmowego jest zwiększone u pacjentów z niską masą ciała. W przypadku wystąpienia krwawienia z przewodu pokarmowego lub owrzodzenia należy natychmiast przerwać leczenie.
Hiperkaliemia spowodowana cukrzycą lub równoczesnym leczeniem środkami oszczędzającymi potas (patrz punkt 4.5). W takich okolicznościach należy regularnie monitorować poziom potasu.
Roztwór należy zużyć natychmiast, a wstrzyknięcie należy wykonać zgodnie ze ścisłymi standardami sterylizacji, aseptyki i antyseptyki.
Roztwór jest przeznaczony wyłącznie do podawania domięśniowego i nie wolno go wstrzykiwać dożylnie.
Orudis 100 mg/2 ml roztwór do wstrzykiwań do podawania domięśniowego zawiera 2% wodny roztwór alkoholu benzylowego, który może powodować reakcje anafilaktyczne.
Pacjenci z niekontrolowanym nadciśnieniem, zastoinową niewydolnością serca, rozpoznaną chorobą niedokrwienną serca, chorobą tętnic obwodowych i/lub chorobą naczyń mózgowych powinni być leczeni ketoprofenem wyłącznie po dokładnym rozważeniu. Podobne rozważania należy rozważyć przed rozpoczęciem długotrwałego leczenia pacjentów z czynnikami ryzyka chorób układu krążenia (np. nadciśnienie tętnicze, hiperlipidemia, cukrzyca, palenie tytoniu).
Leczenie należy przerwać w przypadku wystąpienia zaburzeń widzenia, takich jak niewyraźne widzenie.
W związku z interakcją leku z metabolizmem kwasu arachidonowego u astmatyków i osób predysponowanych mogą wystąpić napady skurczu oskrzeli i ewentualnie wstrząs i inne zjawiska alergiczne.
Postać ORUDIS do wstrzykiwań nie może być uważana za prosty środek przeciwbólowy i musi być stosowana pod ścisłym nadzorem lekarza. Ponadto, po przezwyciężeniu ostrego epizodu bólu, rozsądnie jest przestawić się na stosowanie preparatów do stosowania pozajelitowego, które, chociaż jakościowo dają takie same skutki uboczne, są mniej podatne na wywoływanie ciężkich reakcji. Zaleca się, aby jakiekolwiek stosowanie leku Orudis do stosowania domięśniowego przez dłuższy czas odbywało się wyłącznie w szpitalach i domach opieki, pod nadzorem lekarza.
04.5 Interakcje z innymi produktami leczniczymi i inne formy interakcji
STOWARZYSZENIA NIE POLECANE
Inne niesteroidowe leki przeciwzapalne (w tym selektywne inhibitory cyklooksygenazy 2) I salicylany w dużych dawkach : zwiększone ryzyko owrzodzeń przewodu pokarmowego i krwawienia.
Leki przeciwzakrzepowe (heparyna i warfaryna), leki przeciwpłytkowe (np. tyklopidyna i klopidogrel) : zwiększone ryzyko krwawienia.Jeśli nie można uniknąć jednoczesnego podawania, pacjentów należy ściśle obserwować (patrz punkt 4.4).
Lit : ryzyko zwiększonego stężenia litu w osoczu, które czasami może osiągnąć poziom toksyczny z powodu zmniejszonego wydalania litu przez nerki. W razie potrzeby należy monitorować stężenie litu w osoczu z możliwością dostosowania dawki w trakcie i po leczeniu NLPZ.
Metotreksat w dawkach powyżej 15 mg/tydzień: zwiększone ryzyko toksyczności hematologicznej metotreksatu, szczególnie przy podawaniu w dużych dawkach (>15 mg/tydzień); prawdopodobnie z powodu przesunięcia wiązania z białkami przez metotreksat i zmniejszonego klirensu nerkowego. U pacjentów już leczonych ketoprofenem leczenie należy przerwać co najmniej 12 godzin przed podaniem metotreksatu. Jeśli ketoprofen ma być podawany pod koniec leczenia metotreksatem, należy odczekać 12 godzin przed podaniem.
STOWARZYSZENIA WYMAGAJĄCE OSTROŻNOŚCI
Kortykosteroidy : zwiększone ryzyko owrzodzenia lub krwawienia z przewodu pokarmowego (patrz punkt 4.4).
Diuretyki: pacjenci przyjmujący leki moczopędne, a wśród nich szczególnie pacjenci odwodnieni, są narażeni na wysokie ryzyko rozwoju niewydolności nerek w następstwie zmniejszenia przepływu krwi przez nerki spowodowanego hamowaniem prostaglandyn. należy monitorować na początku leczenia (patrz punkt 4.4).
Inhibitory ACE i antagoniści angiotensyny II :
U pacjentów z zaburzeniami czynności nerek (np. pacjenci odwodnieni lub pacjenci w podeszłym wieku) jednoczesne podawanie inhibitora ACE lub antagonisty angiotensyny II i środków hamujących układ cyklooksygenazy może prowadzić do dalszego pogorszenia czynności nerek, w tym możliwej ostrej niewydolności nerek. interakcje należy rozważyć u pacjentów przyjmujących lek Orudis jednocześnie z inhibitorami ACE lub antagonistami angiotensyny II. Dlatego połączenie należy podawać ostrożnie, zwłaszcza u pacjentów w podeszłym wieku.
Pacjenci powinni być odpowiednio nawodnieni, a po rozpoczęciu jednoczesnego leczenia należy rozważyć monitorowanie czynności nerek (patrz punkt 4.4).
Metotreksat w dawkach poniżej 15 mg/tydzień: W ciągu pierwszych kilku tygodni leczenia skojarzonego należy wykonywać cotygodniową morfologię krwi. W przypadku zaburzeń czynności nerek lub u pacjentów w podeszłym wieku monitorowanie powinno być częstsze.
Pentoksyfilina : istnieje zwiększone ryzyko krwawienia. Wymagane jest dokładniejsze monitorowanie kliniczne i monitorowanie czasu krwawienia.
STOWARZYSZENIA DO ROZWAŻENIA
Leki przeciwnadciśnieniowe (beta-blokery, konwertazy angiotensyny, diuretyki): ryzyko osłabienia działania przeciwnadciśnieniowego (hamowanie rozszerzania naczyń prostaglandyn wywołanego przez NLPZ).
Trombolityki: zwiększone ryzyko krwawienia.
Probenecyd: jednoczesne podawanie probenecydu może znacząco zmniejszyć klirens osoczowy ketoprofenu.
Selektywne inhibitory wychwytu zwrotnego serotoniny (SSRI) : zwiększone ryzyko krwawienia z przewodu pokarmowego (patrz punkt 4.4).
Gemeprost: zmniejszona skuteczność gemeprostu.
Antykoncepcja wewnątrzmaciczna (IUD): skuteczność urządzenia może być zmniejszona, co skutkuje ciążą.
Ryzyko związane z hiperkaliemią: niektóre leki lub kategorie terapeutyczne mogą sprzyjać hiperkaliemii, np. sole potasu, leki moczopędne oszczędzające potas, inhibitory konwertorów enzymatycznych, blokery receptora angiotensyny II, NLPZ, heparyny (niskocząsteczkowe lub niefrakcjonowane), cyklosporyna, takrolimus i trimetoprim.Występowanie hiperkaliemii może zależeć od obecności kofaktorów. Ryzyko zwiększa się przy jednoczesnym podawaniu wyżej wymienionych leków.
Zagrożenia związane z działaniem przeciwpłytkowym: ze względu na działanie przeciwpłytkowe kilka substancji wchodzi w interakcje ze względu na ich działanie przeciwpłytkowe: tirofiban, eptifibaryd, abciximab i iloprost Stosowanie różnych leków przeciwpłytkowych zwiększa ryzyko krwawienia.
Cyklosporyna, takrolimus: ryzyko dodatkowych działań nefrotoksycznych, szczególnie u osób starszych.
04.6 Ciąża i laktacja
Podawanie ketoprofenu, nawet jeśli eksperymentalnie nie wykazywało działania toksycznego na zarodek i płód w dawkach porównywalnych z przewidzianymi do stosowania klinicznego, nie jest wskazane w okresie ciąży, laktacji ani w okresie niemowlęcym (patrz punkt 4.3).
Ciąża
Hamowanie syntezy prostaglandyn może niekorzystnie wpływać na ciążę i/lub rozwój zarodka/płodu.
Wyniki badań epidemiologicznych wskazują na zwiększone ryzyko poronienia, wad rozwojowych serca i gastroschisis po zastosowaniu inhibitora syntezy prostaglandyn we wczesnej ciąży.Całkowite ryzyko wad rozwojowych serca wzrosło z mniej niż 1% do około 1,5%.Ryzyko oszacowano na Wykazano, że podawanie inhibitorów syntezy prostaglandyn powoduje zwiększenie poronień przed i po implantacji oraz śmiertelności zarodków i płodów u zwierząt.
Ponadto u zwierząt, którym w okresie organogenetycznym podawano inhibitory syntezy prostaglandyn, zgłaszano zwiększoną częstość występowania różnych wad rozwojowych, w tym wad sercowo-naczyniowych.
W pierwszym i drugim trymestrze ciąży Orudis należy stosować tylko w razie potrzeby. Jeśli Orudis jest stosowany przez kobiety, które starają się o dziecko lub w pierwszym i drugim trymestrze ciąży, dawka powinna być jak najniższa, a czas trwania leczenia jak najkrótszy.
W trzecim trymestrze ciąży wszystkie inhibitory syntezy prostaglandyn mogą narażać płód na:
• toksyczność sercowo-płucna (z przedwczesnym zamknięciem przewodu tętniczego i nadciśnieniem płucnym);
• zaburzenia czynności nerek, które mogą prowadzić do niewydolności nerek z małowodziem;
matce i noworodkowi pod koniec ciąży na:
• możliwe wydłużenie czasu krwawienia i działanie przeciwpłytkowe, które może wystąpić nawet przy bardzo małych dawkach;
• hamowanie skurczów macicy skutkujące opóźnionym lub przedłużonym porodem.
Stosowanie leku blisko porodu może spowodować zmiany hemodynamiki małego krążenia nienarodzonego dziecka z poważnymi konsekwencjami dla oddychania.
W związku z tym ketoprofen jest przeciwwskazany w trzecim trymestrze ciąży.
Czas karmienia
Ponieważ brak jest danych dotyczących wydzielania ketoprofenu do mleka matki, nie zaleca się jego stosowania w okresie laktacji.
04.7 Wpływ na zdolność prowadzenia pojazdów i obsługiwania maszyn
Pacjenci powinni być poinformowani o możliwości wystąpienia senności, zawrotów głowy lub drgawek i powinni unikać prowadzenia pojazdów lub wykonywania czynności wymagających szczególnej czujności, jeśli takie objawy wystąpią.
Pacjentów należy poinformować o możliwości wystąpienia zaburzeń widzenia. Jeśli pacjent doświadcza tego typu zaburzeń, nie powinien prowadzić pojazdów ani obsługiwać maszyn.
04.8 Działania niepożądane
Jak każdy lek, ORUDIS może powodować działania niepożądane, chociaż nie u każdego one wystąpią.
Klasyfikacja oczekiwanych częstotliwości: bardzo często (≥1/10), często (≥1/100,
Następujące reakcje zostały zgłoszone podczas stosowania ketoprofenu u dorosłych.
Zaburzenia żołądkowo-jelitowe:
Najczęściej obserwowane zdarzenia niepożądane mają charakter żołądkowo-jelitowy.
Często: niestrawność, nudności, ból brzucha, wymioty.
Niezbyt często: zaparcia, biegunka, wzdęcia, zapalenie żołądka.
Rzadko: wrzodziejące zapalenie jamy ustnej, wrzody trawienne, zapalenie okrężnicy.
Nieznana: perforacja lub krwotok z przewodu pokarmowego, czasami śmiertelne, szczególnie u osób w podeszłym wieku (patrz punkt 4.4), smoliste stolce i krwawe wymioty, zaostrzenie zapalenia okrężnicy i choroby Leśniowskiego-Crohna (patrz punkt 4.4).
Zaburzenia skóry i tkanki podskórnej:
Niezbyt często: wysypka, świąd.
Częstość nieznana: pokrzywka, nasilenie przewlekłej pokrzywki, obrzęk naczynioruchowy, nadwrażliwość na światło, wysypka skórna, łysienie, reakcje pęcherzowe, w tym zespół Stevensa-Johnsona i martwica toksyczno-rozpływna naskórka.
Zaburzenia układu oddechowego, klatki piersiowej i śródpiersia:
Rzadko: astma,
Częstość nieznana: skurcz oskrzeli (szczególnie u pacjentów ze znaną nadwrażliwością na kwas acetylosalicylowy ASA i inne NLPZ), nieżyt nosa.
Zaburzenia układu nerwowego:
Niezbyt często: ból głowy, zawroty głowy, senność
Rzadko: parestezje
Nieznana: drgawki, zaburzenia smaku
Zaburzenia psychiczne:
Nieznane: zmiany nastroju.
Zaburzenia oka:
Rzadko: niewyraźne widzenie (patrz punkt 4.4).
Zaburzenia ucha i błędnika:
Rzadko: szum w uszach.
Zaburzenia nerek i dróg moczowych:
Częstość nieznana: nieprawidłowe wyniki testów czynności nerek, ostra niewydolność nerek, śródmiąższowe cewkowe zapalenie nerek, zespół nerczycowy.
Zatrzymanie wody lub sodu z możliwym wystąpieniem obrzęku, hiperkaliemia (patrz punkty 4.4 i 4.5), uszkodzenie nerek, które może prowadzić do ostrej niewydolności nerek Zgłaszano pojedyncze przypadki ostrej martwicy kanalików nerkowych i martwicy brodawek nerkowych.
Zaburzenia wątroby i dróg żółciowych:
Rzadko: zwiększenie aktywności aminotransferaz, zapalenie wątroby, zwiększenie stężenia bilirubiny w surowicy z powodu choroby wątroby.
Zaburzenia układu krwionośnego i limfatycznego:
Rzadko: niedokrwistość krwotoczna, leukopenia
Nieznana: małopłytkowość, agranulocytoza
Zaburzenia układu odpornościowego:
Nieznana: reakcje anafilaktyczne (w tym wstrząs).
Patologie serca:
Nieznana: niewydolność serca
Patologie naczyniowe:
Nieznana: nadciśnienie
Zaburzenia ogólne i stany w miejscu podania:
Niezbyt często: obrzęk
Zgłoszono kilka przypadków bólu lub pieczenia w miejscu wstrzyknięcia.
Testy diagnostyczne:
Rzadko: przyrost masy ciała,
Badania kliniczne i dane epidemiologiczne sugerują, że stosowanie niektórych NLPZ (szczególnie w dużych dawkach i w leczeniu długotrwałym) może wiązać się ze zwiększonym ryzykiem wystąpienia zakrzepicy tętniczej (np. zawału mięśnia sercowego lub udaru) (patrz punkt 4.4).
04.9 Przedawkowanie
U dorosłych głównymi objawami przedawkowania są bóle głowy, zawroty głowy, senność, nudności, wymioty, biegunka i ból brzucha. W przypadkach ciężkiego przedawkowania obserwowano niedociśnienie, depresję oddechową i krwawienie z przewodu pokarmowego. Pacjent musi być natychmiast przeniesiony do specjalistycznego ośrodka, aby rozpocząć leczenie objawowe.
Nie ma swoistego antidotum na przedawkowanie ketoprofenu
05.0 WŁAŚCIWOŚCI FARMAKOLOGICZNE
05.1 Właściwości farmakodynamiczne
Grupa farmakoterapeutyczna: niesteroidowe leki przeciwzapalne/przeciwreumatyczne.
Kod ATC: M01AE03.
Ketoprofen to lek o działaniu przeciwzapalnym i przeciwbólowym należący do grupy farmakoterapeutycznej NLPZ.
Działanie przeciwzapalne związane jest z czterema dobrze udokumentowanymi mechanizmami działania: stabilizacja błony lizosomalnej; hamowanie syntezy prostaglandyn; aktywność antybradykininy; aktywność przeciwpłytkowa.
Badania farmakologiczne przeprowadzone na zwierzętach, a częściowo także na zdrowych ochotnikach, sugerują, że działanie przeciwbólowe jest podwójnie wyrażane.
W rzeczywistości jest prawdopodobne, że oprócz znanej obecnie aktywności obwodowej, w której pośredniczy głównie hamujący wpływ na syntezę prostaglandyn, ketoprofen wywiera również działanie przeciwbólowe poprzez mechanizm ośrodkowy. nieopioidowy w których zaangażowane są struktury nadrdzeniowe, takie jak receptory glutaminianu podobne do NMDA, wywołujące ośrodkowe uczulenie, w które zaangażowane są różne mediatory biochemiczne, takie jak substancja P, 5-HT, oprócz samych prostaglandyn obecnych w OUN.
Ten szczególny profil przeciwbólowy wyjaśniałby szybkość działania przeciwbólowego ketoprofenu obserwowanego w klinice w różnych ostrych stanach bólowych, niewyjaśnionych inaczej jedynym znanym do tej pory mechanizmem obwodowym.
05.2 Właściwości farmakokinetyczne
Wchłanianie
W „człowieku” absorpcja Orudis jest bardzo wysoka. Podawana domięśniowo osiąga maksymalne stężenie we krwi w ciągu pół godziny, średnia wartość szczytowa to 10,4 mcg/ml.
Dystrybucja
Lek wiąże się w 99% z białkami osocza.
Ketoprofen rozprzestrzenia się do mazi stawowej oraz tkanek śródstawowych, torebkowych, maziowych i ścięgien. Ketoprofen przenika przez barierę krew-mózg i łożysko. Okres półtrwania w fazie eliminacji z osocza wynosi około 2 h. Objętość dystrybucji wynosi około 7 l.
Biotransformacja
Biotransformacja ketoprofenu charakteryzuje się dwoma głównymi szlakami, hydroksylacją i sprzęganiem z kwasem glukuronowym, z których drugi jest głównym szlakiem u człowieka.Wydalanie w postaci niezmienionej jest minimalne (mniej niż 1%).Prawie cały lek jest wydalany w postaci niezmienionej mocz, 65-85% podanej dawki ulega glukuronizacji.
Wydalanie
50% dawki jest wydalane z moczem w ciągu 6 godzin od podania. W ciągu 5 dni od podania około 75% - 90% dawki jest wydalane głównie z moczem. Wydalanie z kałem jest minimalne (1 do 8%).
Populacje specjalne
Starsi pacjenci
Nie wpływa to na wchłanianie ketoprofenu, wydłuża się okres półtrwania (3 godziny) oraz zmniejsza klirens nerkowy i osoczowy.
Pacjenci z niewydolnością nerek
Występuje zmniejszenie klirensu nerkowego i osoczowego oraz wydłużenie okresu półtrwania związane z nasileniem niewydolności nerek.
Pacjenci z niewydolnością wątroby
Nie ma znaczących zmian w klirensie osoczowym i okresie półtrwania w fazie eliminacji. Jednak wolna frakcja mniej więcej się podwoiła.
05.3 Przedkliniczne dane o bezpieczeństwie
Testy toksykologiczne wykazały niską toksyczność i wysoki indeks terapeutyczny Orudis.LD50 u szczurów per os wynosi 165 mg/kg, u myszy różnymi drogami podania wynosi od 365 do 662 mg/kg.
Nie ma dalszych informacji na temat danych przedklinicznych innych niż te, które zostały już zgłoszone w innym miejscu Charakterystyki Produktu Leczniczego (patrz 4.6).
06.0 INFORMACJE FARMACEUTYCZNE
06.1 Zaróbki
Jedna fiolka roztworu zawiera: argininę, alkohol benzylowy, jednowodny kwas cytrynowy, wodę do wstrzykiwań.
06.2 Niezgodność
Roztworu do wstrzykiwań nie należy mieszać z rozpuszczalnikami o kwaśnym pH, takimi jak np. roztwory zawierające lidokainę.
06.3 Okres ważności
3 lata
06.4 Specjalne środki ostrożności przy przechowywaniu
Nie przechowywać w temperaturze powyżej 25°C.
Przechowywać w oryginalnym pojemniku, aby chronić go przed światłem.
06.5 Rodzaj opakowania bezpośredniego i zawartość opakowania
Ampułki ze szkła żółtego - opakowanie 6 ampułek po 2 ml
06.6 Instrukcje użytkowania i obsługi
Otworzyć fiolki zgodnie z odpowiednią linią przed przełamaniem.
Roztwór należy zużyć natychmiast, a wstrzyknięcie należy wykonać zgodnie ze ścisłymi standardami sterylizacji, aseptyki i antyseptyki.
07.0 PODMIOT POZWOLENIA NA DOPUSZCZENIE DO OBROTU
Sanofi S.p.A. - Viale L. Bodio, 37 / B - Mediolan
08.0 NUMER POZWOLENIA NA DOPUSZCZENIE DO OBROTU
A.I.C. n. 023183205
09.0 DATA PIERWSZEGO ZEZWOLENIA LUB PRZEDŁUŻENIA ZEZWOLENIA
listopad 1999 / czerwiec 2010
10.0 DATA ZMIAN TEKSTU
listopad 2014