Afazja Wernickego wynika z uszkodzenia obszaru Wernickego, czyli obszaru mózgu, od którego zależy interpretacja znaczenia słów; spowodować uszkodzenie okolicy Wernickego mogą być różne przyczyny, wśród których: udar mózgu, guzy mózgu, otępienie i zapalenie mózgu.
Afazja Wernickego odpowiada za: zaburzenia rozumienia języka mówionego i pisanego, tworzenie zdań pozbawionych znaczenia, trudności w powtarzaniu zdań, skłonność do szybkiego mówienia, problemy z pisaniem i czytaniem, anomię i anosognozję.
Do sformułowania diagnozy afazji Wernickego niezbędne są: wywiad lekarz-pacjent, wywiad, badanie przedmiotowe, badanie neurologiczne, ocena mowy oraz badanie radiologiczne pomiędzy tomografem a rezonansem magnetycznym mózgu.
Afazja Wernickego jest stanem uleczalnym z mniej lub bardziej zadowalającymi wynikami, poprzez terapie, które różnią się w zależności od pacjenta, w zależności od przyczyny wywołującej.
Co w skrócie oznacza Afazja?
W medycynie termin „afazja” wskazuje na utratę zdolności do wytwarzania i/lub rozumienia języka mówionego i pisanego, utratę wynikającą z uszkodzenia jednego z obszarów mózgu odpowiedzialnych za przetwarzanie wyżej wymienionej zdolności.
(lub ekspresyjna afazja), która charakteryzuje się głównie deficytem produkcji językowej.
Afazja Wernickego jest afazją typu płynnego
Afazja Wernickego jest przykładem afazji płynnej; eksperci określają jako płynną afazję, w której podmiot, pomimo produktywnej mowy i normalnej intonacji, układa długie zdania, które nie przestrzegają reguł składni i zawierają niepowiązane ze sobą słowa .
Pochodzenie nazwy
Afazja Wernickego zawdzięcza swoją nazwę niemieckiemu neurochirurgowi Carlowi Wernicke (1848-1905), któremu przypisuje się po raz pierwszy opisanie obszaru mózgu odpowiedzialnego za wystąpienie tego zaburzenia językowego.
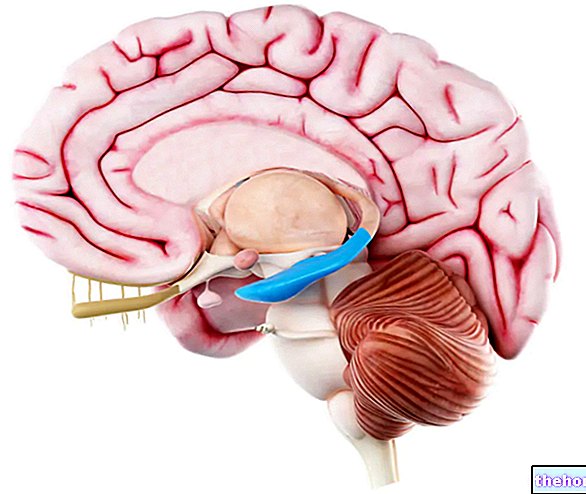
dominującej półkuli mózgowej obszar Wernickego to obszar kory mózgowej, na którym interpretacja znaczenia pojedynczych słów i „użycie tych ostatnich” we właściwym kontekście, czyli rozumienie języka i jego właściwe produkcja.
Krótki wgląd w „Obszar Wernickego
Na płacie skroniowym obszar Wernickego zajmuje tylną część tzw. górnego zakrętu skroniowego i znajduje się na granicy z pierwotną korą słuchową (zawsze należącą do płata skroniowego) i płatem ciemieniowym.
Obszar Wernickego jest połączony z obszarem Broca znajdującym się w płacie czołowym dominującej półkuli mózgowej: połączenie to jest niezbędne do zagwarantowania produktywnych i wszechstronnych umiejętności mowy i pisania.
Aby uzyskać więcej informacji, zalecamy przeczytanie dedykowanego artykułu: Obszar Wernickego: co to jest i gdzie się znajduje? Funkcje i patologie.
Przyczyny afazji Wernickego
Głównymi przyczynami afazji Wernickego są epizody udaru mózgu zlokalizowane w okolicy Wernickego lub w jego bezpośrednim sąsiedztwie.
Inne ważne przyczyny afazji Wernickego po udarze to:
- Uraz mózgu (uraz czaszki) wpływający na płat skroniowy, który w szczególności podważa integralność obszaru Wernickego;
- Guzy mózgu, zarówno złośliwe, jak i łagodne, pojawiające się w okolicy Wernickego lub w jej bezpośrednim sąsiedztwie;
- Epizody zapalenia mózgu obejmujące płat skroniowy;
- Otępienia, takie jak choroba Alzheimera, otępienie czołowo-skroniowe lub otępienie naczyniowe.
Jak udar uszkadza obszar Wernickego i wywołuje afazję?
W medycynie słowo „udar” oznacza „przerwanie dopływu krwi do” obszaru mózgu, po którym następuje martwica tego ostatniego „z powodu braku tlenu.
Udar w okolicy Wernickego wpływa na tę ostatnią (wywołując afazję Wernickego), ponieważ pozbawia ją dotlenionej krwi niezbędnej do prawidłowego funkcjonowania i przeżycia, wszak każda tkanka w ludzkim ciele, której nie otrzymuje, plus odpowiednia podaż utlenowanej krwi, początkowo źle działa, a następnie (zwłaszcza przy głębokim braku ukrwienia) ulega martwicy (tj. umiera).
Ciekawość
Statystyki pokazują, że problem afazji jest powiązany z epizodem udaru w 25-40% przypadków.
Czynniki ryzyka
Czynniki ryzyka afazji Wernickego obejmują:
- Czynniki predysponujące do udaru mózgu, tj. głównie: palenie papierosów, nadciśnienie, siedzący tryb życia, otyłość, nadwaga, niezbilansowana dieta, hipercholesterolemia i wysoki poziom trójglicerydów;
- Starzenie się, ponieważ wiąże się z większym prawdopodobieństwem rozwoju demencji;
- Stosowanie środków przemieszczania związanych z ryzykiem urazu głowy (np. motocykl, skuter itp.).