Ponadto umożliwia ocenę funkcjonowania rozrusznika serca lub wszczepialnego kardiowertera-defibrylatora u wszystkich osób noszących urządzenia do normalizacji rytmu serca.
Istnieją trzy rodzaje elektrokardiogramu: EKG spoczynkowe, EKG dynamiczne według Holtera oraz EKG wysiłkowe.
Kardiolodzy potrafią zrozumieć stan zdrowia serca i jego funkcjonowanie pod kątem zapisu elektrokardiograficznego.
, czyli lekarz specjalizujący się w kardiologii.
Serce: anatomia i funkcja w skrócie
Serce jest nierównym narządem, który można podzielić na cztery jamy (prawy przedsionek, lewy przedsionek, prawa komora i lewa komora) i składa się z bardzo szczególnej tkanki mięśniowej: mięśnia sercowego.
Specyfika mięśnia sercowego polega na zdolności do samodzielnego generowania i przewodzenia impulsów nerwowych w celu skurczu przedsionków i komór.
Źródło tych impulsów, które są porównywalne z sygnałami elektrycznymi, znajduje się w prawym przedsionku i nazywane jest węzłem zatokowo-przedsionkowym.
Zadaniem węzła zatokowo-przedsionkowego jest oznaczenie prawidłowego tempa skurczu narządu serca (tzw. tętna), w taki sposób, aby zapewnić prawidłowy rytm serca.
Normalny rytm serca jest również nazywany rytmem zatokowym.
wykryć:
- Obecność arytmii serca.
„Arytmia serca” to zmiana normalnego rytmu serca (rytmu zatokowego).
Normalny rytm serca dorosłego człowieka ma spoczynkowe tempo skurczu od 60 do 100 uderzeń na minutę. - „Niedokrwienie lub zawał mięśnia sercowego, prawdopodobnie wtórne do zwężenia lub całkowitego zamknięcia tętnic wieńcowych serca (Uwaga: zawał mięśnia sercowego i atak serca są synonimami).
Tętnice wieńcowe serca to naczynia tętnicze, które zaopatrują mięsień sercowy w utlenowaną krew i składniki odżywcze.
W medycynie zwężenie i całkowite zamknięcie tętnic wieńcowych serca przyjmuje ogólną nazwę choroby wieńcowej lub choroby wieńcowej. - Obecność zmian strukturalnych w jamach serca, przedsionkach i/lub komorach.
Zmiany strukturalne jam serca obejmują stany takie jak: kardiomiopatia rozstrzeniowa, kardiomiopatia przerostowa, przerost lewej komory i powiększenie serca.
W takich okolicznościach ściany przedsionków i/lub komór mogą się pogrubiać lub rozciągać. - Skutki poprzedniego zawału serca.
Zawał serca pozostawia nieusuwalne ślady zarówno anatomicznie, jak i funkcjonalnie.
Pacjenci po zawale mięśnia sercowego powinni okresowo poddawać się elektrokardiogramowi w celu monitorowania stanu serca. - Obecność schorzeń sercowych, charakteryzujących się „zmianą przewodnictwa elektrycznego. Przykładami takich schorzeń sercowych są: zespół długiego odstępu QT i bloki odnogi pęczka Hisa (prawej lub lewej).
Ponadto elektrokardiogram pozwala ocenić:
- Działanie rozruszników serca i podobnych urządzeń (takich jak wszczepialny kardiowerter-defibrylator) u osób, które wyraźnie je noszą.
- Wpływ na serce tych leków, które mogą w pewnych okolicznościach zmienić częstotliwość lub przewodnictwo elektryczne serca.
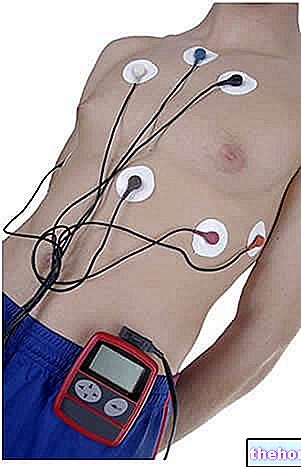
W liczbie 12 lub 15 elektrody do spoczynkowego EKG to w rzeczywistości metalowe płytki, które można nakładać na skórę na różne sposoby: przez część przylepną (w tym przypadku przypominają łatki), przez przyssawki lub przez żel samoprzylepny.
Po przyłożeniu elektrod do pacjenta „zwykły” asystent medyczny lub kardiolog uruchamia elektrokardiograf i rozpoczyna się rejestracja.
Faza rejestracji trwa zwykle kilka sekund, co wystarcza do uzyskania śladu wystarczającego do oceny czynności serca.
Podczas samego zabiegu pacjent musi regularnie oddychać – o ile nie wskazano inaczej – ale nie może się ruszać ani mówić, ponieważ mogłoby to zakłócić wynik badania.
Czas trwania elektrokardiogramu w spoczynku, od wejścia pacjenta do gabinetu lekarskiego do zakończenia rejestracji, wynosi kilka minut.
Ciekawostka: jeśli badanym pacjentem jest mężczyzna ze szczególnie bogatą klatką piersiową, asystentka medyczna goli wspomniany obszar anatomiczny, aby uniknąć ryzyka przedwczesnego odklejenia się elektrod.
Dynamiczny elektrokardiogram według Holtera

Postać: elektrody typowego przyrządu do EKG w spoczynku Czytelnik może zauważyć, że te metalowe płytki mają zewnętrzny wygląd łatek.
Elektrokardiogram Holtera to rodzaj elektrokardiogramu, który dzięki zastosowaniu przenośnego elektrokardiografu pozwala na monitorowanie czynności serca przez pewien okres czasu, zwykle 24-48 godzin.
Pomysł stworzenia przenośnego elektrokardiografu, który rejestrowałby czynność serca przez określoną liczbę kolejnych godzin, zrodził się z potrzeby „uchwycenia” tych nieciągłych, sporadycznie występujących arytmii, które spoczynkowe EKG trudno uwidocznić.
Generalnie zadaniem asystenta lekarza, instalacja przenośnego elektrokardiografu jest prosta, szybka i bezbolesna procedura, która polega na przyłożeniu elektrod rejestrujących (tylko) na klatkę piersiową.Elektrody do elektrokardiogramu Holtera to metalowe płytki z klejem część.
Ze ściśle proceduralnego punktu widzenia elektrokardiogram Holtera można podzielić na dwie następujące po sobie fazy:
- Faza rejestracji rytmu i czynności elektrycznej serca Jest to pierwsza z dwóch faz i przebiega od momentu zainstalowania i obsługi przenośnego elektrokardiografu przez asystenta medycznego do momentu usunięcia go przez asystenta lub współpracownika.
W tej fazie przyrząd rejestruje i zapisuje czynność serca pacjenta w pamięci wewnętrznej. - Faza tłumaczenia graficznego tego, co zostało zapisane w poprzedniej fazie. W rzeczywistości jest to faza poświęcona tworzeniu toru z charakterystycznymi falami.
Od „zwykłego” asystenta medycznego lub kardiologa zależy ekstrapolacja danych z przenośnego elektrokardiografu za pomocą określonego urządzenia komputerowego.
Interpretacja powstałego śladu należy oczywiście do kardiologa.
Podczas fazy rejestracji pacjent może nadal wykonywać swoje codzienne czynności, wyraźnie uważając, aby nie uderzać w urządzenie i nie odczepiać elektrod.
Ciekawostka: w niektórych bardzo szczególnych przypadkach dynamiczny elektrokardiogram według Holtera może trwać nawet 7 (siedem) dni.

Elektrokardiogram pod wpływem stresu
Elektrokardiogram w stresie polega na rejestrowaniu czynności serca danej osoby, podczas gdy ta ostatnia wykonuje wysiłek fizyczny o określonej intensywności lub - rzadziej - po zażyciu leku działającego na serce i wywołującego te same efekty wysiłku fizycznego.
Celem elektrokardiogramu w stresie jest zobaczenie zachowania serca podczas wysiłku fizycznego: jak zmienia się rytm serca, jakie problemy z sercem mogą powodować, że organizm potrzebuje więcej krwi itp.
Podobnie jak w poprzednich dwóch przypadkach, za montaż elektrod – które zwykle mają wygląd plastra samoprzylepnego – odpowiada asystent medyczny.
Obszarem zastosowania elementów rejestrujących jest tylko klatka piersiowa, ponieważ zaangażowanie innych obszarów anatomicznych uniemożliwiłoby pacjentowi swobodne poruszanie się podczas ćwiczeń fizycznych.
Klasyczne ćwiczenia fizyczne przewidziane podczas elektrokardiogramu pod wpływem stresu to: chodzenie po a Tapis Roulant lub jeździć na jednym rower treningowy.
Czas trwania elektrokardiogramu wysiłkowego, od momentu wejścia pacjenta do gabinetu lekarskiego do zakończenia rejestracji, wynosi kilkadziesiąt minut.
Należy zauważyć, że możliwy początek powikłań sercowych podczas elektrokardiogramu wysiłkowego jest spowodowany wysiłkiem fizycznym, a nie elektrokardiografem.
, które mogą powstać w wyniku „upośledzonego przewodzenia impulsu nerwowego przez mięsień sercowy lub w wyniku choroby serca, takiej jak zawał mięśnia sercowego lub kardiomiopatia”.
W kolejnych podrozdziałach czytelnicy będą mogli docenić elektrokardiografy niektórych z najbardziej znanych chorób serca.
Oczywiście, aby zrozumieć specyfikę tych śladów, konieczne jest również zgłoszenie wyniku elektrokardiogramu osobie zdrowej z kardiologicznego punktu widzenia.
Prawidłowy elektrokardiogram (normalny EKG)
Jak widać na poniższym rysunku, ślad elektrokardiograficzny osoby zdrowej ma 5 charakterystycznych fal, identyfikowanych dużymi literami P, Q, R, S i T.
- Fala P: reprezentuje skurcz przedsionków serca. W żargonie technicznym lekarze nazywają to „falą depolaryzacji przedsionków”.
Fala P trwa średnio 0,08 sekundy (ale może wynosić od 0,05 sekundy do 0,12); jeśli trwa 0,08 sekundy, oznacza to, że obejmuje 2 małe kwadraty na arkuszu papieru milimetrowego.
Bezpośrednio po „fali P, c” jest odcinek prosty, który kończy się zgodnie z falami Q, R i S i który przyjmuje nazwę przedziału PR. Odstęp PR wyraża czas potrzebny do rozchodzenia się fali depolaryzacji z węzła zatokowo-przedsionkowego wzdłuż części układu przewodnictwa elektrycznego serca, obecnego w mięśniu sercowym (w szczególności w węźle przedsionkowo-komorowym i w wiązce His).
Interwał PR ma czas trwania wahający się od 0,16 sekundy do 0,2 sekundy, więc obejmuje 4 do 5 małych kwadratów. - Fale Q, R i S: razem te fale tworzą tak zwany zespół QRS. Zespół QRS reprezentuje skurcz komór i, w żargonie technicznym, przyjmuje nazwę kompleksu depolaryzacji komór.
Zazwyczaj zespół QRS trwa 0,12 sekundy, więc obejmuje około 3 kwadratów.
Podczas skurczu komór dochodzi do rozluźnienia wcześniej skurczonych przedsionków. W żargonie medycznym takie rozluźnienie jest znane jako repolaryzacja przedsionków lub powrót do reszty przedsionków. - Załamek T: wyraża rozluźnienie komór. W żargonie medycznym to rozluźnienie nazywa się repolaryzacją komór lub powrotem do pozostałych komór.
Po „załamku T, c” jest drugim przekrojem poziomym, który kończy się kolejnym załamkiem P. Kolejny załamek P reprezentuje początek nowego cyklu depolaryzacji i repolaryzacji przedsionków i komór.
Razem fale P, Q, R, S i T tworzą tak zwany kompleks PQRST.
Kardiolodzy określają odstęp między dwoma kompleksami PQRST jako „odstęp R-R". Odstęp R-R odpowiada jednemu cyklowi serca.
Wybór powierzenia załamkom R dwóch kolejnych kompleksów PQRST zadania identyfikacji początku i końca cyklu serca wynika z faktu, że, jak widać na poniższym wykresie, załamek R jest szczególnie widoczny.

- Odstęp PR: 0,16 - 0,20 sekundy
- Odstęp ST: 0,27 - 0,33 sekundy
- Odstęp QT: 0,35 - 0,42 sekundy
- Odstęp QRS: 0,08 - 0,11 sekundy
Ciekawostka: elektrokardiogram osoby zmarłej
Ślad wynikający z elektrokardiogramu podanego zmarłemu, którego serce przestało bić, pojawia się jako linia prosta, pozbawiona jakichkolwiek fal

Echokardiogram migotania przedsionków
Migotanie przedsionków to arytmia, która sprawia, że serce bije bardzo szybko i nieregularnie. Może mieć cechy zjawiska sporadycznego lub przewlekłego. Jeśli jest sporadyczne, jest na ogół bardzo intensywne; jeśli jest chroniczne, zwykle jest zmniejszone intensywność.
Migotanie przedsionków jest spowodowane nieprawidłowym generowaniem impulsów, które kurczą przedsionki serca. Ta anomalna generacja w rzeczywistości powoduje, że ściany jam przedsionków podlegają ciągłym i nieustannym naprężeniom.
Podczas migotania przedsionków tempo skurczu przedsionków wynosi około 350-400 uderzeń na minutę. Ta zwiększona częstotliwość skurczów przedsionków ma wpływ na komory, również silnie zmieniając ich częstotliwość skurczów.
Elektrokardiogram osoby z migotaniem przedsionków ma następujące cechy:
- Brak załamków P. Oznacza to wadę skurczu przedsionków, typową dla migotania przedsionków.
- Nieregularne odcinki proste.
- Zespoły QRS o nieregularnym kształcie.

Echokardiogram trzepotania przedsionków
Trzepotanie przedsionków jest zaburzeniem rytmu serca typu „atrium-based”, podobnie jak migotanie przedsionków.
Jego początek zbiega się z bardzo szybkim, nieregularnym biciem serca o zmiennej intensywności.
W porównaniu z migotaniem przedsionków, tempo skurczu przedsionków jest nieco niższe: w trzepotaniu przedsionków w rzeczywistości przedsionki kurczą się z szybkością około 240-300 uderzeń na minutę.
To wysokie tempo skurczu przedsionków może mieć wpływ na tempo skurczu komór: kiedy to nastąpi, kardiolodzy mówią o napadowym trzepotaniu przedsionków; kiedy tak nie jest, mówią o stałym trzepotaniu przedsionków.
Elektrokardiogram osoby z trzepotaniem przedsionków ma następującą ważną cechę:
- Obecność minimum 2 do maksimum ponad 10 załamków P przed każdym zespołem QRS.
To następstwo różnych fal P nazywa się ścieżką „piłokształtną”.
Duża liczba załamków P wskazuje na zaburzenie przedsionków.

Zawał mięśnia sercowego w badaniu echokardiograficznym
„Zawał mięśnia sercowego, czyli atak serca, to proces patologiczny, w wyniku którego przepływ krwi przeznaczonej do mięśnia sercowego jest nieadekwatny do potrzeb, powodując śmierć mniej lub bardziej rozciągniętego obszaru mięśnia sercowego.
Często powodowany przez miażdżycę, ten poważny stan zbiega się z martwicą (tj. śmiercią) tkanki mięśnia sercowego, powodując zmniejszenie kurczliwości serca.
Do najbardziej klasycznych objawów zawału serca należą: duszność, ból w klatce piersiowej, bicie serca, sinica, niedotlenienie, nudności, wymioty, splątanie i różnego rodzaju zaburzenia rytmu serca.
Istnieją różne rodzaje zawału mięśnia sercowego. Główne typy to: zawał dolnego mięśnia sercowego, zawał przedniego mięśnia sercowego, zawał przednio-boczny mięśnia sercowego i zawał mięśnia sercowego tylnego.
Każdy typ zawału serca określa w zapisie elektrokardiograficznym podobne anomalie, ale o różnej lokalizacji.
Wśród tych anomalii najbardziej charakterystyczne są:
- Obecność bardzo głębokich załamków Q, z zanikiem kolejnych załamków R.
- Zanik załamka S, który łączy się z załamkiem T. Rezultatem jest mniej lub bardziej zaokrąglona wypukłość, którą kardiolodzy nazywają uniesieniem odcinka ST lub uniesieniem odcinka ST.

Echokardiogram migotania komór
Migotanie komór to „zaburzenie rytmu serca, które wpływa na komory serca i dogłębnie zmienia charakterystykę bicia serca.
W rzeczywistości ta ostatnia nabiera zdecydowanie zwiększonej częstotliwości i szybkości, staje się nieregularna, traci koordynację, nieustannie zmienia swoją intensywność i ostatecznie jest nieefektywna z mechanicznego punktu widzenia.
Obecność migotania komór wpływa na rzut serca. Zmiany rzutu serca silnie narażają pacjenta na epizody zatrzymania krążenia lub nagłej śmierci.
Elektrokardiogram osoby z migotaniem komór ma następujące cechy:
- Fale o nieregularnych, dziwacznych i przypadkowych kształtach („pudełko robaków”)
- Trudne do zidentyfikowania zespoły QRS i/lub załamki P.
- Odchylenia odcinków prostych.

EKG całkowity blok przedsionkowo-komorowy
Całkowity blok przedsionkowo-komorowy polega na przerwaniu sygnałów elektrycznych między przedsionkiem a komorą, które powodują skurcz serca, co prowadzi do braku synchronizacji między różnymi jamami serca.
Elektrokardiogram osoby z całkowitym blokiem przedsionkowo-komorowym ma następujące cechy:
- Brak związku między załamkami P a kolejnymi zespołami QRS.
- Zmienione zespoły QRS spowodowane nieprawidłowym przewodnictwem komorowym.
- Komory depolaryzują się niezależnie od przedsionków.
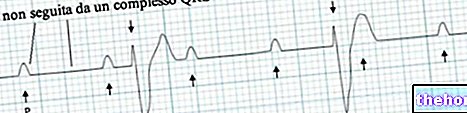
EKG Tachykardia zatokowa
Tachykardia zatokowa jest „arytmią charakteryzującą się” wzrostem częstości i szybkości normalnego rytmu serca (lub rytmu zatokowego). Nie wiąże się z nieregularnym biciem serca i jest prawdopodobnie najbardziej rozpowszechnioną spośród istniejących arytmii.
Zwykle jest to konsekwencja zdarzeń, takich jak duży wysiłek fizyczny, silna emocja lub zwykła gorączka, po której rytm serca wraca do normy.
Znacznie rzadziej jest to wynik ciężkiej choroby serca lub anemii.
Elektrokardiogram osoby z częstoskurczem zatokowym ma następujące cechy:
- Fale P o częstotliwości większej niż 100 uderzeń na minutę. Pamiętaj, że normalny rytm serca wynosi od 60 do 100 uderzeń na minutę.
- Odstęp R-R znacznie krótszy niż normalnie, wyrażony w kwadratach na papierze milimetrowym.
- Szybsze, ale stałe tempo.

Bradykardia zatokowa EKG
Bradykardia zatokowa to zmniejszenie normalnej częstości akcji serca (rytmu zatokowego), bez nieregularnego bicia serca.
Różne stany/okoliczności mogą ustalić stan bradykardii zatokowej, w tym: sen nocny, dobra kondycja fizyczna, hipotermia, niedoczynność tarczycy, naparstnica, beta-blokery, blokery kanału wapniowego lub chinidyna, błonica, gorączka reumatyczna itp.
Elektrokardiogram osoby z bradykardią zatokową ma następujące cechy:
- Fale P o częstotliwości mniejszej niż 60 uderzeń na minutę (Uwaga: na połączonym wykresie częstotliwość fal P jest równa 45 uderzeń na minutę).
- Wolniejsze, ale stałe tempo.
- Odstęp R-R znacznie dłuższy niż normalnie, wyrażony w kwadratach na papierze milimetrowym.

Zespół długiego QT EKG
Zespół długiego QT jest rzadką chorobą serca, która polega na wydłużeniu czasu repolaryzacji komór. Innymi słowy, osoby cierpiące na długi QT mają serce, którego komory potrzebują więcej czasu niż normalnie, aby się rozluźnić i przygotować na „kolejny skurcz”.
To opóźnienie repolaryzacji komór sprzyja wystąpieniu omdleń, drgawek i ciężkich zaburzeń rytmu serca, takich jak migotanie komór.
Zespół długiego QT swoją nazwę zawdzięcza charakterystycznemu elektrokardiogramowi prezentowanemu przez nosicieli: w zapisie elektrokardiograficznym tych osób odstęp QT trwa dłużej niż 0,42 sekundy, co stanowi maksymalny próg normalności.

EKG u pacjenta z rozrusznikiem komorowym
Rozrusznik serca to małe urządzenie elektroniczne, które poprzez wydawanie impulsów elektrycznych normalizuje skurcze serca osób, których serce jest zbyt wolne, zbyt szybkie i nieregularne.
Wszczepiony tuż pod obojczykiem rozrusznik generyczny zawiera następujące elementy: generator impulsów zamknięty w metalowym pojemniku oraz jeden lub więcej kabli zwanych przewodami.
Przewody reprezentują elementy do przewodzenia impulsów elektrycznych wytwarzanych w generatorze do serca.
W zależności od liczby i lokalizacji odprowadzeń, stymulator może być: jednojamowy, dwujamowy i dwukomorowy.
Elektrokardiogram osoby z jednokomorowym stymulatorem komorowym charakteryzuje się następującymi cechami:
- Brak załamka P, ponieważ zmienia się ośrodek generowania impulsów elektrycznych (nie jest to już węzeł zatokowo-przedsionkowy, ale rozrusznik).
- Obecność małej końcówki (kolec) w pobliżu zespołu QRS.
- Szersze zespoły QRS w porównaniu do zespołów QRS normalnego EKG.




.jpg)