Co to jest erytrasma?
Erytrasma jest przewlekłą infekcją dermatologiczną, która dotyczy głównie obszarów wypchanych (fałdy skórne), objawiającą się silną wysypką plamkową (podobną do grzybicy).
Mikroorganizmem zaangażowanym w pojawienie się tego stanu jest Corynebacterium minutissimum, bakteria należąca do rodzimej flory bakteryjnej, ale która może potencjalnie stać się patogenna w sprzyjających warunkach do jej proliferacji.

Rumień jest zwykle stanem łagodnym, jednak może być inwazyjny u osób predysponowanych do infekcji i z obniżoną odpornością (u tych osób podatność jest wtórna do obecności innych powiązanych infekcji, takich jak zapalenie wsierdzia, odmiedniczkowe zapalenie nerek, zapalenie opon mózgowo-rdzeniowych ...).
Ze względu na związek erytrasmy z innymi chorobami dermatologicznymi, takimi jak rogowacenie punktowe czy rzęsistkowica pach, podczas diagnozy należy przeanalizować wszystkie fałdy i kończyny ciała (ręce i stopy).
Z epidemiologicznego punktu widzenia zachorowalność na świecie wynosi około 4%.Zakażenie to dotyczy obu płci i ma zasięg ogólnoświatowy, chociaż jest bardziej rozpowszechnione na obszarach podzwrotnikowych i tropikalnych.
Patofizjologia
W sprzyjających warunkach, takich jak ciepło i wilgotność, Corynebacterium minutissimum rozmnaża się w wilgotnych miejscach, zwłaszcza w fałdach skóry: atakuje część warstwy rogowej naskórka, która po zakażeniu wydaje się pogrubiona.Drobnoustroje te można zidentyfikować zarówno w przestrzeniach międzykomórkowych, jak i wewnątrz komórek. Plamy skórne badane pod lampą Wooda przybierają koralowoczerwony kolor, jako konsekwencja charakterystycznej produkcji porfiryny przez Corynebacterium minutissimum: obecność tego metabolitu dostarcza diagnostycznego dowodu na obecność zakażenia patogenem.
Symptomy i objawy
Więcej informacji: Objawy erytrazmy
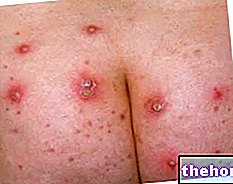
Rumień objawia się ciemnymi, czerwonawo-brązowymi plamami, dobrze zaznaczonymi i związanymi z pojawieniem się drobnych łusek na skórze, które nadają jej łuskowaty (pomarszczony) wygląd.
Pojawienie się tych plam jest zwykle ograniczone do fałdów ciała, które są naturalnie wilgotne i niedrożne (pachwiny, pachy, fałdy skórne itp.). W rzadkich przypadkach rumień może również rozprzestrzenić się na tułów i kończyny.
Zakażenie jest często bezobjawowe, ale może być związane z łagodnym swędzeniem. Powszechnie występujące objawy to:
- Lichenifikacja: patologiczne zgrubienie skóry objawiające się blaszkami, złuszczeniami, z uwydatnionym wzorem skóry.
- Przebarwienia: miejscowe przebarwienia skóry. Rumień związany jest z pojawieniem się zwykle małych czerwonobrązowych plam.
Ponadto silna wysypka plamkowa może być związana z innymi zakażeniami grzybiczymi: z tego powodu lekarz przeprowadza „różnicową analizę diagnostyczną, która pozwala odróżnić rumień od podobnych patologii, które są stopniowo wykluczane na podstawie obecności lub braku innych objawów. i objawy kliniczne. Na przykład: test KOH, zwykle wykonywany w celu diagnozy Candida albicans, jest ujemny.
Powoduje
Czynnikiem sprawczym erytrasmy jest Corynebacterium minutissimum, normalny członek flory skóry. Główne cechy bakterii to:
- Gram-dodatnia, nie tworząca przetrwalników błonica, tlenowa, katalazo-dodatnia;
- fermentuje: glukoza, dekstroza, sacharoza, maltoza i mannitol.
Czynnikami predysponującymi do infekcji są:
- nadmierna potliwość (nadpotliwość);
- wrażliwość bariery skórnej;
- otyłość;
- Cukrzyca;
- gorąca pogoda;
- niewłaściwa higiena;
- podeszły wiek;
- stany z obniżoną odpornością.
Diagnostyka różnicowa
Diagnostyka różnicowa ma tendencję do wykluczania różnych podobnych objawów u danego pacjenta poprzez dokładne zrozumienie zestawu objawów i oznak stwierdzonych podczas badań klinicznych.
Objawy odczuwane przez pacjenta cierpiącego na erytrasmę można pomylić z patologiami o podobnych objawach dermatologicznych, takimi jak niektóre grzybice; jednak pochodzenie tych warunków jest wyraźnie inne:
- Acanthosis nigricans: objawy skórne charakteryzujące się przebarwieniami, nieograniczonymi obszarami, które zwykle pojawiają się na poziomie fałdów skórnych.Skórka wydaje się pogrubiona, o aksamitnej powierzchni i ciemnobrązowym kolorze.
- Kandydoza: powierzchowne zakażenie skóry i błon śluzowych wywołane przez taki grzyb Kandyda. Znajduje się głównie między fałdami skóry i sprzyja maceracji. Objawy obejmują zaczerwienienie, pęcherze i wysięk dotkniętej skóry.
- Alergiczne kontaktowe zapalenie skóry: reakcja immunologiczna skóry na alergen (na przykład: nikiel, chrom, kobalt, barwniki), który wywołuje proces zapalny (zwany również wypryskiem miejscowym). Objawia się zaczerwienieniem, łuszczeniem, pęcherzami, otarciami i strupami.
- Podrażnieniowe alergiczne kontaktowe zapalenie skóry: podobnie jak poprzednie jest to „zapalenie skóry wywołane” działaniem czynników drażniących, któremu towarzyszą zmiany chorobowe i charakterystyczne objawy reakcji alergicznej, a także pieczenie lub ból, a czasem świąd.
- Intertrigo: dermatoza powstająca w wyniku wzajemnego ocierania się dwóch przylegających do siebie powierzchni skóry, zwana także intertrigo, charakteryzująca się zaczerwienieniem i wysiękiem (rumień nie ma marginesu).
- Łuszczyca: Przewlekła zapalna choroba skóry, która może również wystąpić z łuszczącymi się plamami pogrubionej skóry (szczególnie łuszczycę plackowatą można pomylić z erytrasmą, ponieważ obie zmiany są łuskowate).
- Łojotokowe zapalenie skóry: dotyczy obszarów bogatych w gruczoły łojowe skóry (zwłaszcza skóry głowy, twarzy, klatki piersiowej i przewodu słuchowego); jego wygląd charakteryzuje się żółtawymi i tłustymi łuskami i jest związany z rumieniem i zapaleniem mieszków włosowych.
- Tinea corporis: powierzchowna grzybica, która atakuje skórę w obszarach ciała pozbawionych włosów, objawia się swędzeniem i okrągłymi, różowawymi, złuszczającymi się zmianami, z ostrymi wypukłymi krawędziami i jaśniejszym środkiem.
- Tinea cruris: infekcja grzybicza pachwin i ud. Grzybica objawia się niewielkim rumieniem (okrągłe plamy, jaśniejszy środek, dobrze odgraniczone, łuszczące się brzegi) i dokuczliwym świądem (rumień nie jest związany ze świądem).
- Grzybica stóp: grzybica spowodowana głównie przez Trichophyton, początkowo znajduje się między palcami podeszwy stopy. Infekcja ta objawia się swędzeniem, pieczeniem, zaczerwienieniem, łuszczeniem, otarciami i wysypką skórną.
Diagnoza
Diagnozę erytrazmy przeprowadza się ambulatoryjną lampą Wooda Choroby nie można zdiagnozować badaniem krwi ani posiewem krwi, ale istnieją specyficzne posiewy mikrobiologiczne, które pozwalają wyizolować Corynebacterium minutissimum (najpierw jednak lekarz musi uzyskać wskazówki kliniczne na temat potencjalnego odpowiedzialnego organizmu, aby przeprowadzić prawidłową analizę).
- Badanie lampą Wooda: analiza zmian rumieniowych ujawnia fluorescencję koralowo-czerwoną. Przyczyną tego koloru jest synteza nadmiaru koproporfiryny III przez te mikroorganizmy. Koproporfiryna gromadzi się w tkankach skóry i po wystawieniu na działanie lampy Wooda emituje typową koralową czerwoną fluorescencję, która pozwala uwydatnić wszelkie ogniska infekcji. Wyniki mogą być fałszywie ujemne, gdy pacjent oczyści skórę przed poddaniem się badaniu (pigment może zmyć.) W razie podejrzeń może być konieczne powtórzenie testu następnego dnia.


Rumień pachowy i wygląd skóry dotkniętej rumieńcem lampy Wooda
Źródło obrazu: http://www.dermnetnz.org/bacterial/erythrasma.html
W skrócie: koproporfiryna III w fizjologii człowieka
Koproporfiryna to pigment o budowie tetrapirolowej należący do grupy porfiryn. Koproporfiryny znajdują się w różnych narządach ludzkich i są zwykle eliminowane w niewielkich ilościach drogą moczową i jelitową Koproporfiryna III jest produktem pośrednim biosyntezy hemoglobiny.
- Hodowla mikrobiologiczna: dla podkreślenia „zmiany we florze bakteryjnej” możliwe jest pobranie próbki do badania mikrobiologicznego poprzez zeskrobanie zmiany. Plama Grama podkreśla długie włókna, które ujawniają obecność Corynebacterium minutissimum: mikroorganizmy nie wytwarzają hemolizy (dlatego enzymy nie indukują rozpadu czerwonych krwinek) i rosną w kulturze w gładkich koloniach 1,5 mm.
- Badanie histologiczne: bakterie powodujące rumień są obecne w warstwie rogowej naskórka i są wykrywalne przez typowe formacje nitkowate, w których są zbudowane.Badanie histologiczne zmian pomaga dostarczyć dowodów diagnostycznych.
Leczenie
Celem terapii lekowej jest ograniczenie rozwoju bakterii, eliminacja infekcji i zapobieganie powikłaniom. Delikatne oczyszczanie plam na powierzchni skóry mydłami bakteriobójczymi lub przeciwgrzybiczymi może pomóc w ograniczeniu namnażania się bakterii. Bardzo skuteczne jest miejscowe podawanie erytromycyny (antybiotyk makrolidowy, który hamuje syntezę białek). W ciężkich przypadkach lekarz może przepisać leczenie systemowe.
W celu wyeliminowania Corynebacterium minutissimum możliwe jest zastosowanie środków przeciwbakteryjnych i/lub przeciwgrzybiczych, które pozwalają zwalczać również współistniejące infekcje. Lekiem z wyboru jest erytromycyna, infekcję można leczyć przez podanie miejscowe lub ogólnoustrojowe (przyjmowane doustnie).
Ogólnie zalecana terapia początkowa opiera się na podaniu kwasu fusydowego (antybiotyk bakteriostatyczny, który ogranicza replikację bakterii bez zabijania mikroorganizmów) lub alternatywnie zastosowaniu miejscowej tetracykliny (antybiotyku, który hamuje syntezę białek). w przypadku niepowodzenia leczenia należy wybrać lek o działaniu ogólnoustrojowym, taki jak amoksycylina-kwas klawulanowy (amoksycylina należy do grupy penicylin i działa w synergii z kwasem klawulanowym, co zwiększa skuteczność antybiotyku blokującego aktywność enzymów bakteryjnych beta-laktamaza).
Corynebacterium minutissimum i wrażliwość na antybiotyki:
Erytrasma jest zwykle leczona kwasem fusydowym (miejscowo), ogólnoustrojowymi makrolidami (takimi jak erytromycyna i klarytromycyna) i/lub pochodnymi azoli (środki przeciwgrzybicze, np.: imidazol).
ten Corynebacterium minutissimum jest ogólnie wrażliwy na penicyliny, cefalosporyny I generacji, erytromycynę, klindamycynę, cyprofloksacynę, tetracyklinę i wankomycynę.
Możemy wyróżnić następujący stopień wrażliwości na wymienione powyżej leki:
- Leczenie erytromycyną lub erytromycyną pozytywnie wpływa na Corynebacterium minutissimum
- bakteria jest mało wrażliwa na penicyliny i słabo na cyprofloksacynę
Ponadto bakteria może wykształcić oporność na różne środki terapeutyczne (wyizolowano szczepy wielooporne i często nie wykonuje się izolacji hodowli i antybiogramu).
Podsumowując: opcje terapeutyczne dla erytrasmy
Środki miejscowe
mydła bakteriobójcze lub przeciwgrzybicze, erytromycyna (żel), kwas fusydowy (maść)
Antybiotyki
erytromycyna, klarytromycyna
Miejscowe środki przeciwgrzybicze o działaniu na erytrasmę
mikonazol, klotrimazol, ekonazol
Alternatywnym leczeniem może być terapia fotodynamiczna światłem czerwonym (szerokopasmowy, szczyt na 635 m), która w niektórych przypadkach może wyeliminować erytrasmę.
W warunkach koinfekcjaterapia musi być systemowa i ukierunkowana na patogeny zaangażowane w kontekście klinicznym.
Komplikacje
Po wystąpieniu erytrasmy możliwe są następujące powikłania:
- śmiertelna posocznica u pacjentów z obniżoną odpornością;
- infekcyjne zapalenie wsierdzia u pacjentów z wadą zastawkową;
- infekcja przez Corynebacterium minutissimum w ranach pooperacyjnych.
Rokowanie
Rokowanie dla erytrasmy jest doskonałe i przewiduje pełne wyleczenie po leczeniu, jednak stan ma tendencję do nawrotu, jeśli nie zostaną wyeliminowane czynniki predysponujące.
Zapobieganie
Następujące środki mogą zmniejszyć czynniki ryzyka predysponujące do zakażenia rumienią:
- dbaj o higienę na co dzień;
- utrzymuj skórę w suchości;
- nosić czystą, niezasłaniającą odzież;
- unikać nadmiernego ciepła lub wilgoci;
- utrzymanie zdrowej masy ciała.












.jpg)