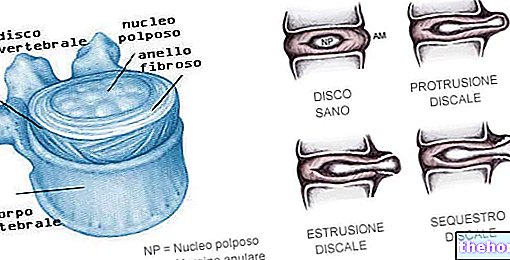
Zwapnienie ścięgien jest tendinopatią; jest to proces zwyrodnieniowy, który dotyczy ścięgien mięśni poprzecznie prążkowanych (zwłaszcza tych większych) i polega na sedymentacji minerału kostnego na powierzchni tkanki łącznej ścięgna.
Podstawową przyczyną zwapnienia jest przewlekły stan zapalny.
Z drugiej strony nie każde zapalenie ścięgna powoduje zwapnienie ścięgna, ale głównie dotyczy to tak zwanego zwapniającego zapalenia ścięgna.
Ta ostatnia jest spowodowana przewlekłym powtarzaniem drobnych mikrourazów, rzadziej ostrymi i bliskimi zdarzeniami traumatycznymi (które z drugiej strony mogą rozpocząć zwyrodnienie).
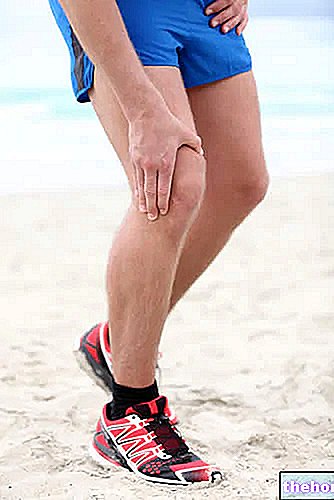
Zwapnienie ścięgien odpowiada za ból, zmniejszoną elastyczność, upośledzenie ruchomości i zwiększone ryzyko zerwania.
Obszary ciała najbardziej dotknięte zwapnieniami ścięgien to: ramię (ścięgno mięśnia nadgrzebieniowego), ścięgno Achillesa (ścięgno tricepsa), kolano (ścięgno mięśnia czworogłowego uda), łokieć (prostowniki przedramienia) itp.
Czynniki ryzyka mają głównie charakter behawioralny, ale decydującą rolę odgrywa również indywidualna podatność.

- Ból w określonych ruchach.
- Ból w badaniu palpacyjnym.
- Czasami obrzęk i zaczerwienienie, ale nie są one niezbędne w zwapnieniu ścięgien (czasami nawet nie są wykrywalne).
- Sztywność stawów.
- Ograniczenie ruchu.
- Czasami uczucie niestabilności stawów (zwłaszcza barku, związane z pierwotnym i złożonym obrazem patologicznym).
- Utrata siły.
- Przerzedzenie, wydłużenie i kruchość ścięgien: to więcej niż objawy, to objawy kliniczne.
- Ultradźwięk.
- Radiografia i MRI: aby wykluczyć inne choroby o podobnych objawach.
- UWAGA! Istnieją choroby ogólne (np. toczeń rumieniowaty), które predysponują do wystąpienia ogólnych tendinopatii, co zwiększa ryzyko przekształcenia się w zwapnienia.
- Odpoczynek.
- Wsparcie za pomocą pomocy zmniejszających mobilność lub poprawiających obciążenie (szelki, szyny, laski lub kule, ortezy itp.).
- Fizjoterapia, gimnastyka profilaktyczno-rehabilitacyjna i stretching: założyciele terapii zachowawczej, są niezbędne do przywrócenia trofizmu mięśniowego i ewentualnie stabilności stawów.
- Krioterapia (terapia zimnem): zmniejsza stan zapalny i ból.
- Farmakoterapia: niesteroidowe leki przeciwzapalne (NLPZ) lub kortykosteroidy (rzadziej).
- Technologiczne zabiegi medyczne (patrz poniżej): przydatne do niszczenia zwapnień i/lub walki ze stanami zapalnymi.
- Fizjoterapia i rehabilitacja.
- Spożywaj odpowiednią ilość kalorii, czyli 70% normalnych kalorii.
- Wybieraj pokarmy o odpowiednim wpływie metabolicznym (całe pokarmy i pokarmy bez rafinowanych węglowodanów), zapobiegając skokom poziomu cukru we krwi i insuliny.
- Uzyskaj sporą ilość błonnika pokarmowego. Pomaga kontrolować poziom cukru we krwi, moduluje wchłanianie tłuszczu i pozytywnie wpływa na poziom estrogenu.
- Utrzymuj udział węglowodanów prostych nie więcej niż 10-16% wszystkich kalorii (wystarczy wyeliminować wszystkie słodkie potrawy, zachowując 4-6 porcji owoców i warzyw oraz 1-3 porcji mleka i jogurtu).
- Utrzymuj frakcję tłuszczową nie większą niż 25-30% wszystkich kalorii, preferując „dobre” (surowe oleje roślinne i średniotłuszczowe ryby) nad „złe” (nasycone, uwodornione, dwufrakcjonowane itp.) .
- Omega 3: są kwasem eikozapentaenowym (EPA), dokozaheksaenowym (DHA) i alfa-linolenem (ALA) Działają przeciwzapalnie.Dwa pierwsze są bardzo aktywne biologicznie i występują głównie w: sardynkach, makreli, bonito, sardynelli , śledź , alletterato, brzuch tuńczyka, belona, wodorosty, kryl itp. Trzeci jest mniej aktywny, ale stanowi prekursor EPA; jest zawarty głównie we frakcji tłuszczowej niektórych środków spożywczych pochodzenia roślinnego oraz w olejach: sojowych , siemię lniane, nasiona kiwi, pestki winogron itp.
- Witaminy: witaminami antyoksydacyjnymi są karotenoidy (prowitamina A), witamina C i witamina E. Karotenoidy zawarte są w warzywach i owocach czerwonych lub pomarańczowych (morele, papryka, melony, brzoskwinie, marchew, kabaczek, pomidory itp.); są również obecne w skorupiakach i mleku. Witamina C jest typowa dla kwaśnych owoców i niektórych warzyw (cytryny, pomarańcze, mandarynki, grejpfruty, kiwi, papryka, pietruszka, cykoria, sałata, pomidory, kapusta itp.). Witamina E znajduje się w lipidowej części wielu nasion i pokrewnych olejów (z kiełków pszenicy, kukurydzy, sezamu, kiwi, pestek winogron itp.).
- Minerały: cynk i selen. Pierwszy zawarty jest głównie w: wątrobie, mięsie, mleku i produktach pochodnych, niektórych małżach (zwłaszcza ostrygach). Druga zawarta jest głównie w: mięsie, produktach rybnych, żółtku jaja, mleku i produktach pochodnych, żywności wzbogaconej (ziemniaki itp.).
- Polifenole: proste fenole, flawonoidy, garbniki. Są bardzo bogate: warzywa (cebula, czosnek, cytrusy, czereśnie itp.), owoce i nasiona towarzyszące (granat, winogrona, jagody itp.), wino, nasiona oleiste, kawa, herbata, kakao, rośliny strączkowe i produkty pełnoziarniste itp.
- Wskazane jest wyeliminowanie fast foodów i napojów, zwłaszcza fast foodów i słodkich lub słonych przekąsek.
- Konieczne jest również ograniczenie częstotliwości spożycia i porcji: makaronów, pieczywa, pizzy, ziemniaków, produktów pochodnych, tłustych serów, tłustych mięs i ryb, wędlin, kiełbas i słodyczy.
- Środki przeciwbólowe: generalnie również o działaniu przeciwzapalnym, stosuje się je doustnie zwłaszcza w walce z bólem:
- Paracetamol: na przykład Tachipirina®, Efferalgan® i Panadol®.
- Niesteroidowe leki przeciwzapalne (NLPZ):
- Systemowe do stosowania doustnego: są częściej stosowane niż miejscowe, ponieważ struktury ścięgien mogą być trudno dostępne przez skórę (bezużyteczne np. w stożku rotatorów).Są też silniejsze niż maści i żele. ochraniacz żołądka. Osoby z zaburzeniami czynności wątroby lub nerek nie zawsze są w stanie je przyjmować.
- Ibuprofen: np. Brufen®, Moment®, Spidifen®, Nurofen®, Arfen®, Actigrip gorączka i ból® i Vicks gorączka i ból®).
- Ketoprofen: na przykład Artrosilene®, Orudis®, Oki®, Fastum żel®, Flexen „Retard”® i Ketodol®.
- Diklofenak: na przykład Dicloreum®, Deflamat® i Flector®.
- Naproksen: na przykład Momendol®, Synflex® i Xenar®.
- Do stosowania miejscowego: są to głównie maści lub żele. Mają tę zaletę, że działają miejscowo (przydatne np. na ścięgno Achillesa) bez nadmiernego obciążania żołądka i wątroby; jednak są mniej skuteczne. Należy sprecyzować, że nie jest to najodpowiedniejsza kategoria farmakologiczna i utrzymywanie się ich stosowania (choć w początkowych stadiach) może sprzyjać pogorszeniu stanu zapalnego.
- Ibuprofen 10% sól lizynowa lub 2,5% Ketoprofen (na przykład Dolorfast®, Lasonil®, Fastum gel® itp.).
- Kortykosteroidy:
- stosuje się je tylko wtedy, gdy doustne NLPZ nie są dobrze tolerowane w przypadku: alergii, wrzodów żołądka, cukrzycy itp. Stosowane przez długi czas wywierają wiele skutków ubocznych na tkankę łączną, zwłaszcza na ścięgna. Stanowią najbardziej drastyczne rozwiązanie farmakologiczne, ale i najskuteczniejsze.
- Unikaj gleb śliskich, zbyt twardych (asfalt) lub zbyt miękkich (piasek).










.jpg)