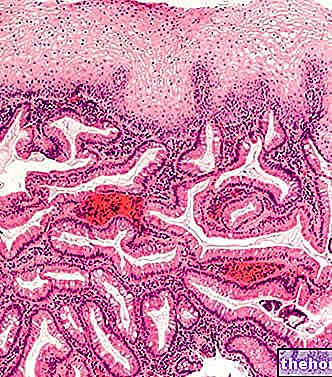
U człowieka synteza testosteronu zachodzi w dużej części (95% ca) na poziomie jąder, w szczególności w komórkach śródmiąższowych Leydiga.Komórki te są ułożone w izolacji lub w małych grupach w zrębie otaczającym wykrzywione nasienie. kanaliki odpowiedzialne za spermatogenezę Razem komórki Leydiga stanowią tzw. gruczoł śródmiąższowy, miejsce produkcji steroidowych hormonów androgennych, w tym testosteronu.
Wielościenne i często o nieregularnym kształcie komórki śródmiąższowe Leydiga syntetyzują steroidy jąder z cholesterolu przenoszonego przez LDL lub syntetyzowane w komórce z octanu (poprzez beta-oksydację).Podczas procesu steroidogenezy, który zachodzi na poziomie mitochondrialnym. cholesterol jest konwertowany do pregnenolonu, a następnie do DHEA, androstendionu i testosteronu.
- Głównym sterydem jąder produkowanym przez komórki Leydiga jest testosteron, następnie mamy androstendion, DHEA, DHT i estradiol (E2).
95% testosteronu produkowane jest w jądrach, podczas gdy DHT i estradiol w 80% pochodzą z obwodowej przemiany prekursorów jąder i nadnerczy, a 20% w jądrach.
Synteza sterydów jąder (steroidogeneza) następuje po pobudzeniu przez LH receptorów wyrażanych przez komórki Leydiga (z tego powodu w męskim LH nazywany jest również Komórki śródmiąższowe stymulujące hormon, ICSH).
Będąc wydzielaniem LH przez przysadkę w odpowiedzi na podwzgórze GnRH (Hormon uwalniający gonadotropiny) typu pulsacyjnego, produkcja testosteronu w jądrach również jest nieciągła. Należy jednak zauważyć, że odpowiedź jąder na bodziec LH jest późna (24-72 godz.).
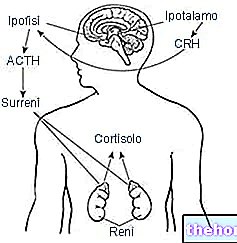
Produkcja testosteronu w jądrach jest ściśle zależna od podwzgórza i przysadki; mówimy zatem o osi podwzgórze-przysadka-jądra.
- wydzielany przez podwzgórze GnRH dociera do komórek gonadotropowych przysadki mózgowej, gdzie wiąże się ze specyficznymi receptorami błonowymi, stymulując sekrecję LH i niewielkiej części FSH, która zachodzi w sposób pulsacyjny:
- na poziomie jąder LH warunkuje syntezę testosteronu przez komórki Leydiga sprzyjając konwersji cholesterolu do pregnenolonu aż do produkcji testosteronu → testosteron bezpośrednio hamuje syntezę i uwalnianie podwzgórza GnRH i przysadkowego LH (feed control back).
- FSH wiąże się ze specyficznymi receptorami błonowymi zlokalizowanymi na powierzchni komórek Sertoliego, stymulując uwalnianie różnych białek i hormonów → te substancje (inhibina) hamują z jednej strony podwzgórzowe uwalnianie FSH, az drugiej wspomagają dojrzewanie plemników. FSH działa również na komórki germinalne zawarte w kanalikach nasiennych, stymulując dojrzewanie plemników, co również wymaga odpowiedniego stężenia testosteronu.
- Niewielka ilość estradiolu wytwarzana na poziomie jąder i pochodząca z obwodowej konwersji androgenów (aromatazy) działa na poziomie podwzgórza i przysadki, zmniejszając amplitudę spontanicznych pulsacji LH.
- Prolaktyna stymuluje produkcję androgenów przez komórki Leydiga i wzmaga ich działanie poprzez zwiększenie wrażliwości tkanek docelowych, jednak w przypadku hiperprolaktynemii występują odwrotne efekty.
Z powyższego jasno wynika, że aktywność endokrynna komórek Leydiga jest wspierana przez komórki podporowe lub Sertoliego, znajdujące się w ścianie kanalików nasiennych obok komórek zarodkowych wykorzystywanych do spermatogenezy, czyli syntezy męskich plemników lub gamet .
Komórki Sertoliego pełnią wiele funkcji, w tym utrzymują architekturę kanalików nasiennych i zapewniają wymianę metaboliczną z komórkami zarodkowymi w celu koordynacji spermatogenezy, a wszystko to przede wszystkim dzięki aktywności endokrynnej, dzięki której komórki Sertoliego wytwarzają:
- ABP: białko wiążące testosteron i DHT, zwiększając ich stężenie na poziomie kanalików i najądrzy; dlatego sprzyja spermatogenezie.
- inhibina: działa na poziomie przysadki, gdzie selektywnie hamuje wydzielanie FSH
- estrogeny: pochodzące z metabolizmu aromatazy testosteronu wytwarzanego przez pobliskie komórki śródmiąższowe Leydiga