Jak wiemy, celiakia reprezentuje „trwałą nietolerancję glutenu, chorobę autoimmunologiczną, niejednoznaczną i niejednoznaczną, która objawia się na różne sposoby, prowadząc do konsekwencji takich jak obrzęk brzucha, zapalenie okrężnicy, wzdęcia, osteoporoza i aftoza jamy ustnej.
Niesłusznie, opryszczkowate zapalenie skóry jest uważane za chorobę autoimmunologiczną; Biorąc jednak pod uwagę stwierdzoną korelację z celiakią, zapalenie skóry Duhringa jest bardziej poprawnie klasyfikowane jako skórna manifestacja „nietolerancji pokarmowej”.
Ponadto nawet nazwa „opryszczkowata” może być myląca: w rzeczywistości na pierwszy rzut oka można by pomyśleć, że ta forma zapalenia skóry ma pewien związek z infekcjami wywołanymi przez opryszczka zwykła. W rzeczywistości nie ma „żadnej etiopatologicznej korelacji z”Opryszczka: termin herpetiform został faktycznie przypisany do konkretnych objawów tego zapalenia skóry, z pojawieniem się szczególnych pęcherzy, pęcherzyków i strupów, które przypominają typowe objawy pozostawione przez wspomniany wirus.
Z drugiej strony, sformułowanie „Duhringa” pochodzi od lekarza, który zidentyfikował i opisał tę chorobę po raz pierwszy w 1884 roku. Później, w 1988 roku, omawiana choroba została również opisana klinicznie przez Brocqa (stąd nazwa "bolesnego polimorficznego zapalenia skóry Brocqa").
Jednak aby zidentyfikować bliski związek między tą chorobą a objawami celiakii, trzeba było poczekać do 1966 roku.
, z "przypadkiem jednej osoby na 10 000; Irlandia jest" wyjątkiem, ponieważ choroba występuje z częstotliwością 1:500.
Opryszczkowate zapalenie skóry występuje u młodych ludzi i dorosłych i bardzo rzadko występuje opryszczkowate zapalenie skóry u niemowląt i osób starszych.
Jest szczególnie rozpowszechniony u osób rasy kaukaskiej z celiakią z Europy Północnej; podczas gdy rzadko dotyka ludzi pochodzenia azjatyckiego lub czarnego.
Chociaż rzadko występuje u niemowląt, opryszczkowate zapalenie skóry może objawiać się pierwszymi objawami w okresie dojrzewania, częściej u kobiet. Wręcz przeciwnie, w wieku dorosłym najbardziej dotknięte są mężczyźni.
Statystyki łączą również opryszczkowe zapalenie skóry z celiakią: choroba skóry występuje u co pięciu osób z celiakią. W rzeczywistości niekoniecznie wszystkie osoby z celiakią również cierpią na tę chorobę skóry. I odwrotnie, osoba z zapaleniem skóry Duhringa z pewnością będzie miała celiakię.
: gluten jest przyczyną nieprawidłowej odpowiedzi przeciwciał (IgA - immunoglobuliny typu A) odpowiedzialnych za objawy skórne.Z drugiej strony prawdą jest, że manifestacja opryszczkowa jest często związana z innymi patologiami autoimmunologicznymi (niedokrwistość złośliwa, cukrzyca typu 1 lub zaburzenia tarczycy).
W każdym razie ślad genetyczny i predyspozycje zawsze odgrywają pierwszorzędną rolę w etiopatogenezie opryszczkowatego zapalenia skóry: zarówno ta manifestacja skórna, jak i celiakia wykazują tę samą wrażliwość genetyczną (zaangażowane geny są takie same) i, w W obu chorobach gluten jest odpowiedzialny za reakcję autoimmunologiczną.
Reakcje immunologiczne są kontrolowane przez system identyfikacji antygenu zwany HLA (Ludzki antygen leukocytów), fundamentalne dla prawidłowego funkcjonowania systemów obronnych: kiedy geny kontrolujące ten system są zmienione, prawdopodobieństwo, że podmiot jest dotknięty jedną lub obiema chorobami, jest bardzo wysokie; w szczególności celiakie mają na ogół specyficzny gen HLA.
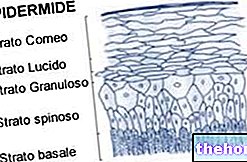
Aby lepiej zrozumieć: w konsekwencji predyspozycji genetycznych i jej interakcji z innymi nierozpoznanymi czynnikami, zarówno w opryszczkowatej manifestacji Duhringa, jak i celiakii, jesteśmy świadkami braku rozpoznawania niektórych struktur organizmu przez układ odpornościowy. przeciwciała atakują skórę powodując uszkodzenie keratynocytów (komórek skóry), natomiast w celiakii atak następuje w błonie śluzowej jelit.
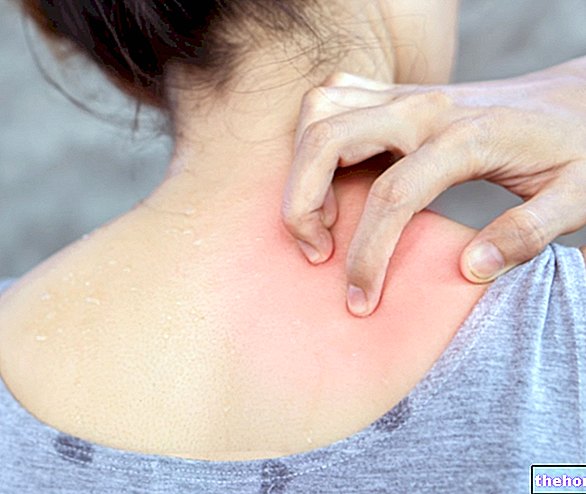
, któremu towarzyszy podrażnienie i stan zapalny: przebieg z pewnością nie jest naturalny, ponieważ to sam układ odpornościowy generuje reakcję.Na ogół pojawienie się wysypki jest poprzedzone silnym swędzeniem lub pieczeniem, które często występują w łokciach, kolanach, dolnej części pleców, a nawet w skórze głowy.
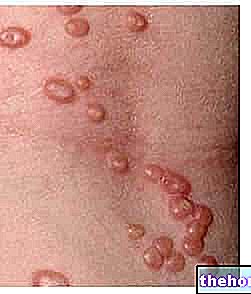
Zapalenie skóry może się rozwijać i objawiać się małymi pęcherzami i pęcherzami: uszkodzenie skóry nie pozostaje jednak niezauważone, ponieważ podmiot jest stale narażony na okrutny i nieznośny świąd, tak bardzo, że nie może oprzeć się pokusie drapania i pocierania skóry zainteresowana strona w sposób ciągły. W ten sposób podrażnienie skóry nasila się wykładniczo, pęcherze i pęcherze pękają, powodując powstawanie strupków, owrzodzeń, nadżerek i blizn. W niektórych przypadkach może wystąpić nawet niewielkie krwawienie.
Wysypka postępuje powoli, ale nieubłaganie: na początku pojawiają się małe pęcherze rozproszone w określonych obszarach ciała, które następnie przekształcają się w cięższe formy, czasami nawet obejmując całą powierzchnię ciała; miejscami najbardziej dotkniętymi opryszczkowym zapaleniem skóry są nogi, ramiona i plecy, chociaż możliwe są również wysypki na twarzy i skórze głowy.
Kiedy strupki znikają, pozostają blizny: w tych miejscach skóra może ulegać zmianom chromatycznym (hipopigmentacja lub rzadziej hiperpigmentacja) w porównaniu ze skórą nieuszkodzoną.
W rzadkich przypadkach choroba może się cofnąć, aż w końcu zniknie.
Co więcej, w większości przypadków osoby cierpiące na opryszczkowe zapalenie skóry wykazują również objawy jelitowe, takie jak biegunka i bóle brzucha, które nasilają się wraz ze spożyciem pokarmów zawierających gluten, właśnie ze względu na bezpośrednią korelację z celiakią.
”) lub egzema. Pacjent musi natychmiast udać się do specjalisty, który będzie musiał wykonać biopsję (badanie inwazyjne polegające na pobraniu i analizie fragmentu tkanki) związaną z poszukiwaniem przeciwciał, które wywołały problem, w celu zrzucenia światło na „pochodzenie choroby. Mały kawałek tkanki skórnej nie ranny jest on pobierany i analizowany: jeśli analiza jest pozytywna w obecności swoistych IgA, prawdopodobnie uważa się, że pacjent ma zapalenie skóry Duhringa.IgA to przeciwciała należące do układu odpornościowego: w jelicie immunoglobuliny typu A są niezbędne do ochrony przed atakami drobnoustrojów chorobotwórczych; jeśli IgA zwiąże się z określonymi tkankami skóry, może dojść do zapalenia skóry, ponieważ komórki układu odpornościowego buntują się przeciwko samemu organizmowi.
Kolejną diagnozę stawia się na podstawie badań krwi: we krwi poszukuje się również przeciwciał odpowiedzialnych za nietolerancję glutenu. Wśród zidentyfikowanych przeciwciał pamiętamy: przeciwciała przeciwko endomysium, przeciwko gliadynie i tkankom przeciwko transglutaminazie.
Celiakie wykazują zanik kosmków jelitowych, związany z niedoborem kwasu foliowego i żelaza: te same stany występują u osób cierpiących na opryszczkowe zapalenie skóry, dlatego wskazane jest poszukiwanie ewentualnych niedoborów tych substancji w celu dogłębnej diagnostyki zapalenia skóry.
Ocena choroby jest absolutnie niezbędna: jeśli nie postawiono dokładnej diagnozy, nie ma możliwości kontynuowania leczenia.
zawierające gluten.
Dieta bezglutenowa jest właściwie jedyną możliwą terapią, która jest w stanie całkowicie wyeliminować czynniki wywołujące.Jeśli to nie wystarczy, za radą lekarza można skorzystać z określonych leków.
Leczenie farmakologiczne
Jeśli dieta bezglutenowa nie jest wystarczająca, aby zapobiec wystąpieniu opryszczkowatego zapalenia skóry, lekarz może zalecić pacjentowi przyjmowanie określonych leków w celu przeciwdziałania objawom choroby.
W związku z tym zwykle stosowanymi składnikami aktywnymi są dapson (leczenie preferencyjne) i sulfapirydyna (leczenie alternatywne mniej skuteczne niż poprzednie).
Generalnie leki te działają dość szybko, do tego stopnia, że w większości przypadków objawy ustępują po kilku dniach leczenia.
Te silne leki mogą jednak powodować wtórne skutki uboczne, takie jak wymioty, anemię i brak apetytu.Ponadto działają tylko w objawach skórnych, nie zgłaszając żadnej skuteczności w jelicie (nie nadają się do przeciwdziałania celiakii).
Podsumowując, tylko skrupulatna dieta bezglutenowa stanowi najwłaściwsze rozwiązanie przeciwdziałające wystąpieniu opryszczkowatego zapalenia skóry.



-cause-sintomi-e-cura.jpg)