Składniki aktywne: Paroksetyna
EUTIMIL 20 mg tabletki powlekane
Ulotki informacyjne Eutimil są dostępne dla wielkości opakowań:- EUTIMIL 20 mg tabletki powlekane
- EUTIMIL 2 mg/ml zawiesina doustna
Dlaczego stosuje się Eutimil? Po co to jest?
EUTIMIL jest lekiem przeznaczonym do leczenia osób dorosłych z depresją i/lub zaburzeniami lękowymi.Zaburzenia lękowe, w przypadku których wskazane jest leczenie EUTIMILem, to: zaburzenie obsesyjno-kompulsywne (powtarzające się, obsesyjne myśli o niekontrolowanych zachowaniach), panika (ataki paniki, w tym wywołane agorafobią, lub strach przed otwartymi przestrzeniami), zaburzenia lęku społecznego (obawa lub unikanie sytuacji społecznych), zespół stresu pourazowego (lęk spowodowany traumatycznym wydarzeniem) i zaburzenie lękowe „uogólniony lęk (ogólnie odczuwanie bardzo niepokoju lub nerwowości). Euthymil należy do grupy leków zwanych SSRI (selektywne inhibitory wychwytu zwrotnego serotoniny). W mózgu powszechnie występuje substancja zwana serotoniną. Osoby cierpiące na depresję lub lęki mają niższy poziom serotoniny niż inni. Nie do końca wiadomo, jak działają EUTIMIL i inne SSRI, ale mogą one pomóc w zwiększeniu poziomu serotoniny w mózgu.
Odpowiednie leczenie depresji lub zaburzeń lękowych jest ważne, aby pomóc Ci poczuć się lepiej.
Przeciwwskazania Kiedy nie należy stosować Eutimilu
Nie przyjmuj EUTIMIL
- Jeśli pacjent przyjmuje inne leki zwane inhibitorami monoaminooksydazy (IMAO, w tym moklobemid i chlorek metylotioniniowy (błękit metylenowy)) lub jeśli przyjmował je w dowolnym momencie w ciągu ostatnich dwóch tygodni. Lekarz doradzi, jak rozpocząć przyjmowanie leku EUTIMIL po zaprzestaniu przyjmowania IMAO.
- Jeśli pacjent przyjmuje lek przeciwpsychotyczny o nazwie tiorydazyna lub lek przeciwpsychotyczny o nazwie pimozyd.
- Jeśli pacjent ma uczulenie na paroksetynę lub którykolwiek z pozostałych składników tego leku (wymienionych w punkcie 6).
Jeśli którykolwiek z przypadków dotyczy Ciebie, porozmawiaj z lekarzem bez przyjmowania EUTIMIL.
Środki ostrożności dotyczące stosowania Informacje ważne przed zastosowaniem leku Eutimil®
Przed rozpoczęciem przyjmowania leku EUTIMIL należy porozmawiać z lekarzem lub farmaceutą.
- Czy pacjent przyjmuje jakiekolwiek inne leki (patrz wewnątrz tej ulotki, Inne leki a EUTIMIL)?
- Czy przyjmujesz tamoksyfen w leczeniu raka piersi lub problemów z płodnością? Eutimil może zmniejszać skuteczność tamoksyfenu, dlatego lekarz może zalecić przyjęcie innego leku przeciwdepresyjnego.
- Masz problemy z nerkami, wątrobą lub sercem?
- Czy cierpisz na epilepsję lub miałeś w przeszłości napady padaczkowe?
- Czy kiedykolwiek cierpiałeś na epizody manii (nadpobudliwe zachowanie lub myśli)?
- Czy otrzymałeś terapię elektrowstrząsową?
- Miałeś w przeszłości krwawienie lub przyjmujesz inne leki, które mogą zwiększać ryzyko krwawienia (w tym leki rozrzedzające krew, takie jak warfaryna, leki przeciwpsychotyczne, takie jak perfenazyna lub klozapina, trójpierścieniowe leki przeciwdepresyjne, leki przeciwbólowe i przeciwzapalne zwane niesteroidowe leki przeciwzapalne (NLPZ), takie jak kwas acetylosalicylowy, ibuprofen, celekoksyb, etodolak, diklofenak, meloksykam)?
- Czy choruje Pan na cukrzycę?
- Czy jesteś na diecie niskosodowej?
- Czy masz jaskrę (wysokie ciśnienie w oku)?
- Czy jesteś w ciąży lub planujesz zajść w ciążę (patrz Ciąża, karmienie piersią i płodność w tej ulotce)?
- Czy masz mniej niż 18 lat (patrz Dzieci i młodzież poniżej 18 lat w tej ulotce)?
Jeśli odpowiedziałeś TAK na którekolwiek z tych pytań i nie omówiłeś ich jeszcze z lekarzem, wróć do swojego lekarza i zapytaj, co zrobić z przyjmowaniem EUTIMIL.
Interakcje Jakie leki lub pokarmy mogą modyfikować działanie Eutimil
Niektóre leki mogą zakłócać działanie leku Eutimil lub zwiększać prawdopodobieństwo wystąpienia działań niepożądanych Eutimil może również wpływać na działanie innych leków. Obejmują one:
- Leki zwane inhibitorami monoaminooksydazy (IMAO, w tym moklobemid i chlorek metylotioniniowy (błękit metylenowy)) – patrz wewnętrzna część ulotki Nie stosować EUTIMILU.
- Tiorydazyna lub pimozyd, które są lekami przeciwpsychotycznymi – patrz wewnętrzna część ulotki. Nie stosować leku EUTIMIL.
- Kwas acetylosalicylowy, ibuprofen lub inne leki zwane NLPZ (niesteroidowe leki przeciwzapalne), takie jak celekoksyb, etodolak, diklofenak i meloksykam, stosowane w bólu i stanach zapalnych
- Tramadol i petydyna, leki przeciwbólowe
- Leki zwane tryptanami, takie jak sumatryptan, stosowane w leczeniu migreny
- Inne leki przeciwdepresyjne, w tym inne SSRI, trójpierścieniowe leki przeciwdepresyjne, takie jak klomipramina, nortryptylina i dezypramina
- Suplement diety o nazwie tryptofan
- Miwakurium i sukcynylocholina (stosowane w znieczuleniu)
- Leki takie jak lit, rysperydon, perfenazyna, klozapina (nazywane lekami przeciwpsychotycznymi) stosowane w leczeniu niektórych zaburzeń psychicznych
- Fentanyl, stosowany w znieczuleniu lub w leczeniu bólu przewlekłego
- Połączenie fosamprenawiru i rytonawiru, stosowane w leczeniu zakażenia ludzkim wirusem niedoboru odporności (HIV)
- ziele dziurawca zwyczajnego (Hypericum perforatum), ziele dziurawca zwyczajnego, ziołowy lek na depresję
- Fenobarbital, fenytoina, walproinian sodu lub karbamazepina, stosowane w leczeniu napadów padaczkowych lub padaczki
- Atomoksetyna stosowana w leczeniu zespołu nadpobudliwości psychoruchowej z deficytem uwagi (ADHD)
- Procyklidyna, stosowana w leczeniu drżenia, zwłaszcza w chorobie Parkinsona
- Warfaryna lub inne leki (zwane antykoagulantami) stosowane w celu rozrzedzenia krwi
- Propafenon, flekainid i leki stosowane w leczeniu nieregularnego bicia serca
- Metoprolol, beta-bloker stosowany w leczeniu wysokiego ciśnienia krwi i problemów z sercem
- Prawastatyna, stosowana w leczeniu wysokiego cholesterolu
- Ryfampicyna, stosowana w leczeniu gruźlicy i trądu
- Linezolid, antybiotyk
- Tamoksyfen, stosowany w leczeniu raka piersi lub problemów z płodnością.
Jeśli przyjmujesz lub ostatnio przyjmowałeś którykolwiek z leków z tej listy i nie rozmawiałeś o nich jeszcze z lekarzem, wróć do lekarza i zapytaj, co robić. Może zaistnieć potrzeba zmiany dawki lub przyjęcia innego leku. Należy powiedzieć lekarzowi lub farmaceucie, jeśli pacjent przyjmuje, ostatnio przyjmował lub może przyjmować inne leki, w tym leki wydawane bez recepty.
EUTIMIL z jedzeniem, piciem i alkoholem
Nie należy pić alkoholu podczas przyjmowania leku Eutimil. Alkohol może nasilać objawy i działania niepożądane.Przyjmowanie leku Eutimil rano z jedzeniem zmniejszy prawdopodobieństwo nudności.
Ostrzeżenia Ważne jest, aby wiedzieć, że:
Dzieci i młodzież do lat 18
Eutimil nie powinien być stosowany u dzieci i młodzieży w wieku poniżej 18 lat. Ponadto pacjenci w wieku poniżej 18 lat są narażeni na zwiększone ryzyko wystąpienia działań niepożądanych, takich jak próby samobójcze, myśli samobójcze i wrogość (głównie agresja, zachowania buntownicze i gniew) podczas przyjmowania Eutimilu. Jeśli lekarz przepisał EUTIMIL Tobie (lub Twojemu dziecku) i jeśli chcesz o tym porozmawiać, wróć do swojego lekarza. Należy poinformować lekarza, jeśli którykolwiek z wymienionych powyżej objawów pojawi się lub nasili podczas przyjmowania leku Eutimil przez pacjenta (lub dziecko). Ponadto wpływ na długoterminową tolerancję EUTIMIL związany ze wzrostem, dojrzewaniem oraz rozwojem poznawczym i behawioralnym nie został jeszcze wykazany w tej grupie wiekowej.
W badaniach z EUTIMIL-em u pacjentów w wieku poniżej 18 lat, częstymi działaniami niepożądanymi występującymi u mniej niż 1 na 10 dzieci/młodzieży były: nasilone myśli samobójcze i próby samobójcze, celowe wyrządzanie sobie krzywdy, wrogie nastawienie, agresywne lub nieprzyjazne, utrata apetytu, drżenie, nieprawidłowe pocenie się, nadpobudliwość (zbyt dużo energii), pobudzenie, zmiany emocji (w tym płacz i wahania nastroju) oraz nietypowe siniaki lub krwawienia (takie jak krwawienia z nosa). Badania te wykazały również, że te same objawy dotyczyły dzieci i młodzieży, które przyjmowały tabletki cukrowe (placebo) zamiast Eutimil, chociaż obserwowano je rzadziej.
W tych badaniach z udziałem pacjentów w wieku poniżej 18 lat u niektórych pacjentów wystąpiły objawy z odstawienia po odstawieniu EUTIMILU.Skutki te były w większości podobne do obserwowanych u dorosłych po odstawieniu EUTIMILU (patrz wszystkie ” punkt 3, Jak stosować Eutimil). w wieku 18 lat również często (w mniej niż 1 na 10 przypadków) występowały również bóle brzucha, uczucie zdenerwowania i zmiany w emocjach (w tym płacz, nastrój, próby samookaleczenia, myśli samobójcze i próby samobójcze).
Myśli samobójcze i nasilenie depresji lub zaburzeń lękowych
Jeśli pacjent ma depresję i (lub) zaburzenia lękowe, czasami mogą mieć myśli o samookaleczeniu lub samobójstwie. Myśli te mogą występować częściej przy pierwszym rozpoczęciu przyjmowania leków przeciwdepresyjnych, ponieważ wszystkie te leki działają przez pewien czas, zwykle około dwóch tygodni, ale czasami więcej.
Bardziej prawdopodobne jest, że będziesz mieć takie myśli:
- Jeśli wcześniej miałeś myśli o samobójstwie lub samookaleczeniu.
- Jeśli jesteś młodym dorosłym. Dane z badań klinicznych wykazały zwiększone ryzyko zachowań samobójczych u osób dorosłych w wieku poniżej 25 lat z zaburzeniami psychicznymi leczonych lekami przeciwdepresyjnymi.
W przypadku myśli o samookaleczeniu lub popełnieniu samobójstwa należy natychmiast skontaktować się z lekarzem lub udać się do szpitala.
Pomocne może okazać się poinformowanie krewnego lub przyjaciela o depresji lub zaburzeniach lękowych i poproszenie ich o przeczytanie tej ulotki. zaniepokojony zmianami w jego zachowaniu.
Ważne działania niepożądane obserwowane podczas stosowania EUTIMIL®
Niektórzy pacjenci przyjmujący Eutimil cierpią na tak zwaną akatyzję, co oznacza, że czują się poruszeni i czują się, jakby nie mogli siedzieć ani stać w miejscu. Inni pacjenci cierpią na tak zwany zespół serotoninowy lub złośliwy zespół neuroleptyczny, co oznacza, że mogą mieć niektóre lub wszystkie z następujących objawów: silne pobudzenie lub drażliwość, uczucie splątania, uczucie niepokoju, uczucie gorąca, pocenie się, drżenie, dreszcze, omamy lub brzmi dziwnie), sztywność mięśni, nagłe drganie mięśni lub szybkie bicie serca. Dotkliwość może wzrosnąć, prowadząc do utraty przytomności. Jeśli zauważysz którykolwiek z tych objawów, skontaktuj się z lekarzem. Więcej informacji na temat tych lub innych działań niepożądanych produktu Eutimil można znaleźć w punkcie 4, Możliwe działania niepożądane, wewnątrz tej ulotki.
Ciąża, karmienie piersią i płodność
Jeśli pacjentka jest w ciąży lub karmi piersią, podejrzewa, że może być w ciąży lub planuje mieć dziecko, powinna poradzić się lekarza lub farmaceuty przed zastosowaniem tego leku.
U niemowląt matek, które przyjmowały Eutimil w pierwszych miesiącach ciąży, pojawiły się doniesienia wskazujące na zwiększone ryzyko wad wrodzonych, zwłaszcza serca. W populacji ogólnej około 1 na 100 dzieci rodzi się z wadą serca.
Stosunek ten wzrasta do 2 na 100 dzieci matek przyjmujących EUTIMIL. Lekarz i pacjentka mogą zadecydować, czy lepiej jest zmienić leczenie na inny, czy stopniowo odstawiać lek Eutimil w czasie ciąży.Jednak w zależności od okoliczności lekarz może zalecić pacjentce kontynuację stosowania leku Eutimil.
Upewnij się, że położna lub lekarz wiedzą, że przyjmujesz EUTIMIL. Kiedy leki takie jak Eutimil są przyjmowane w czasie ciąży, szczególnie w późnej ciąży, mogą zwiększać ryzyko wystąpienia u dziecka poważnego stanu zwanego przetrwałym nadciśnieniem płucnym noworodka (PPHN). W PPHN ciśnienie w naczyniach krwionośnych między sercem dziecka a płucami jest zbyt wysokie.
Jeśli pacjentka przyjmuje Eutimil w ciągu ostatnich trzech miesięcy ciąży, dziecko może mieć również inne schorzenia, które zwykle pojawiają się w ciągu pierwszych 24 godzin po urodzeniu. Objawy obejmują:
- problemy z oddychaniem
- niebieskawa skóra lub za gorąco lub za zimno
- usta w kolorze niebieskim
- wymioty lub niewłaściwe karmienie
- bycie bardzo zmęczonym, niemożność spania lub częsty płacz
- sztywne lub wiotkie mięśnie
- drżenie, drżenie lub drgawki
- przesadne odruchy.
Jeśli Twoje dziecko ma którykolwiek z tych objawów po urodzeniu lub martwisz się o jego zdrowie, skontaktuj się z lekarzem lub położną, którzy będą mogli Ci doradzić.
EUTIMIL może przenikać do mleka matki w bardzo małych ilościach. Jeśli pacjentka przyjmuje EUTIMIL, powinna wrócić do lekarza i porozmawiać z nim przed rozpoczęciem karmienia piersią.Ty i lekarz może zdecydować, czy możesz karmić piersią podczas stosowania leku EUTIMIL.
W badaniach na zwierzętach wykazano, że paroksetyna obniża jakość nasienia, co teoretycznie może wpływać na płodność, ale jak dotąd nie zaobserwowano żadnego wpływu na płodność u ludzi.
Prowadzenie i używanie maszyn
Możliwe działania niepożądane Eutimil obejmują zawroty głowy, splątanie, senność lub niewyraźne widzenie. W przypadku wystąpienia tych działań niepożądanych nie należy prowadzić pojazdów ani obsługiwać maszyn.
Dawka, sposób i czas podawania Jak stosować Eutimil: dawkowanie
Ten lek należy zawsze stosować zgodnie z zaleceniami lekarza lub farmaceuty. Jeśli nie masz pewności, skonsultuj się z lekarzem lub farmaceutą.
Czasami może być konieczne zażycie więcej niż jednej tabletki lub pół tabletki. Ta tabela pokazuje, ile tabletek należy zażyć.
Zwykłe dawki dla różnych stanów przedstawiono w poniższej tabeli.
Lekarz poinformuje pacjenta, jaką dawkę należy przyjąć po rozpoczęciu przyjmowania leku Euthymil. Większość ludzi czuje się lepiej po kilku tygodniach. Jeśli po tym czasie nie poczujesz się lepiej, porozmawiaj ze swoim lekarzem, który doradzi. Można zdecydować się na stopniowe zwiększanie dawki, jednorazowo o 10 mg, aż do maksymalnej dawki dobowej.
Tabletki należy przyjmować rano z jedzeniem.
Połknij je pijąc wodę.
Nie żuj ich.
Lekarz poinformuje, ile czasu zajmie przyjmowanie tabletek. Może trwać wiele miesięcy lub nawet dłużej.
Starsi pacjenci
Maksymalna dawka dla pacjentów w wieku powyżej 65 lat wynosi 40 mg na dobę.
Pacjenci z chorobą wątroby lub nerek
Jeśli u pacjenta występują problemy z wątrobą lub ciężka choroba nerek, lekarz może zdecydować o zmniejszeniu dawki leku Eutimil ze zwykłej dawki.
Pominięcie przyjęcia leku EUTIMIL
Lek należy przyjmować o tej samej porze każdego dnia.
Jeśli zapomnisz przyjąć dawkę i przypomnisz sobie o niej przed pójściem spać, zażyj ją natychmiast. Kontynuuj jak zwykle następnego dnia.
Jeśli przypomnisz sobie o tym tylko w nocy lub następnego dnia, nie przyjmuj pominiętej dawki. Może to mieć skutki odstawienia, ale powinny one zniknąć po przyjęciu następnej dawki o zwykłej porze.
Nie należy stosować dawki podwójnej w celu uzupełnienia pominiętej dawki.
Co zrobić, jeśli nie czujesz się lepiej
Eutimil nie powoduje natychmiastowej poprawy objawów – wszystkie leki przeciwdepresyjne potrzebują czasu, aby zadziałać.
Niektóre osoby zaczną czuć się lepiej w ciągu kilku tygodni, ale dla innych może to potrwać trochę dłużej. Niektóre osoby przyjmujące leki przeciwdepresyjne czują się gorzej, zanim wyzdrowieją. Jeśli nie zacznie czuć się lepiej po kilku tygodniach, wróć lekarzowi, który doradzi Ci w tej sprawie. Lekarz powinien poprosić Cię o ponowne spotkanie w ciągu kilku tygodni po rozpoczęciu leczenia. Powiedz swojemu lekarzowi, że nie zacząłeś czuć się lepiej.
Przerwanie stosowania leku EUTIMIL
Nie należy przerywać stosowania leku EUTIMIL, chyba że tak zaleci lekarz.
Po odstawieniu EUTIMIL-u lekarz pomoże stopniowo zmniejszać dawkę przez kilka tygodni lub miesięcy – powinno to pomóc w zmniejszeniu możliwości wystąpienia objawów odstawiennych.Jednym ze sposobów na to jest stopniowe zmniejszanie dawki EUTIMILU. tygodniowo. Większość osób stwierdza, że wszelkie objawy odstawienia Euthymilu są łagodne i ustępują samoistnie w ciągu dwóch tygodni. U niektórych osób objawy te mogą być bardziej nasilone lub trwać dłużej.
Jeśli po odstawieniu tabletek wystąpią objawy odstawienia, lekarz może zdecydować o wolniejszym odstawianiu. Jeśli po przerwaniu stosowania leku Eutimil wystąpią ciężkie objawy odstawienne, należy skontaktować się z lekarzem, który może poprosić o ponowne rozpoczęcie przyjmowania tabletek i wolniejsze ich przyjmowanie.
Jeśli wystąpią skutki odstawienia, nadal będziesz mógł odstawić EUTIMIL.
Możliwe skutki odstawienia w przypadku przerwania leczenia
Badania pokazują, że 3 na 10 pacjentów zauważa jeden lub więcej objawów po odstawieniu EUTIMIL. Niektóre objawy odstawienia występują częściej niż inne po odstawieniu.
Częste działania niepożądane, które mogą wystąpić nie częściej niż u 1 na 10 pacjentów:
- Zawroty głowy, uczucie niestabilności lub brak równowagi
- Uczucie ukłucia szpilką, uczucie pieczenia i (rzadziej) wrażenie porażenia prądem, w tym w głowie, oraz brzęczenie, syczenie, gwizdanie, dzwonienie lub inne uporczywe odgłosy w uchu (szum uszny)
- Zaburzenia snu (żywe sny, koszmary senne, bezsenność)
- Czuję się niespokojny
- Bół głowy
Niezbyt częste działania niepożądane, które mogą wystąpić nie częściej niż u 1 na 100 pacjentów:
- mdłości (nudności)
- Pocenie się (w tym nocne poty)
- Uczucie niepokoju lub wzburzenia
- Wstrząsy
- Czuję się zdezorientowany lub zdezorientowany
- Biegunka (luźne stolce)
- Uczucie emocjonalne lub rozdrażnienie
- Zaburzenia widzenia
- Szybkie lub wzmocnione bicie serca (palpitacje).
Porozmawiaj z lekarzem, jeśli obawiasz się skutków odstawienia po odstawieniu leku EUTIMIL.
W przypadku dalszych pytań dotyczących stosowania tego leku należy zwrócić się do lekarza lub farmaceuty.
Przedawkowanie Co zrobić w przypadku przyjęcia zbyt dużej dawki leku Euthimil
Nie należy przyjmować więcej tabletek niż zalecił lekarz. W przypadku zażycia większej niż zalecana dawki leku EUTIMIL (lub przyjmowania go przez inną osobę), należy natychmiast poinformować o tym lekarza lub szpital. Pokaż im paczkę tabletek.
U każdego, kto przedawkował Eutimil, może wystąpić jeden z objawów wymienionych w punkcie 4, Możliwe działania niepożądane, lub jeden z następujących objawów: gorączka, niekontrolowane napięcie mięśni.
Skutki uboczne Jakie są skutki uboczne Eutimil
Jak każdy lek, lek ten może powodować działania niepożądane, chociaż nie u każdego one wystąpią. Działania niepożądane są bardziej prawdopodobne w pierwszych tygodniach leczenia EUTIMIL-em.
Skontaktuj się z lekarzem, jeśli podczas leczenia wystąpi którekolwiek z poniższych działań niepożądanych.
Być może będziesz musiał skontaktować się z lekarzem lub udać się bezpośrednio do szpitala.
Niezbyt częste działania niepożądane, które mogą wystąpić nie częściej niż u 1 na 100 pacjentów:
- W przypadku nietypowych siniaków i krwawień, w tym krwi w wymiocinach lub stolcu, należy natychmiast skontaktować się z lekarzem lub udać się do szpitala.
- Jeśli nie możesz oddać moczu, skontaktuj się z lekarzem lub udaj się bezpośrednio do szpitala.
Rzadkie działania niepożądane, które mogą wystąpić nie częściej niż u 1 na 1000 pacjentów:
- Jeśli masz drgawki (napady), natychmiast skontaktuj się z lekarzem lub udaj się do szpitala.
- Jeśli czujesz się poruszony i czujesz, że nie możesz siedzieć ani stać w miejscu, możesz mieć coś, co nazywa się akatyzją. Zwiększenie dawki Eutimilu może pogorszyć te odczucia.W takim przypadku należy skontaktować się z lekarzem.
- Jeśli czujesz się zmęczony, osłabiony lub zdezorientowany i masz bolesne, sztywne lub nieskoordynowane mięśnie, może to być spowodowane niskim poziomem sodu we krwi. Jeśli wystąpią takie objawy, skontaktuj się z lekarzem.
Bardzo rzadkie działania niepożądane, które mogą wystąpić nie częściej niż u 1 na 10 000 pacjentów:
- Reakcje alergiczne, które mogą być poważne, na EUTIMIL. Jeśli u pacjenta pojawi się wysypka z zaczerwienioną skórą, obrzękiem powiek, twarzy, warg, jamy ustnej i języka, zacznie swędzić i będzie miał trudności z oddychaniem (duszność) lub przełykaniem oraz uczucie omdlenia lub zawroty głowy skutkujące omdleniem lub utratą sumienia, należy skontaktować się z lekarzem lub idź prosto do szpitala.
- Jeśli masz niektóre lub wszystkie z poniższych objawów, możesz mieć tak zwany zespół serotoninowy lub złośliwy zespół neuroleptyczny. Objawy obejmują: uczucie silnego pobudzenia lub rozdrażnienia, uczucie splątania, uczucie niepokoju, uczucie gorąca, pocenie się, drżenie, dreszcze, omamy (dziwne wizje lub dźwięki), sztywność mięśni, nagłe drganie mięśni lub przyspieszone bicie serca. Dotkliwość może wzrosnąć, prowadząc do utraty przytomności. Jeśli tak się czujesz, skontaktuj się z lekarzem.
- Ostra jaskra. Jeśli zaczniesz odczuwać ból w oczach, a twoje widzenie jest niewyraźne, skontaktuj się z lekarzem.
Częstość nieznana
Niektóre osoby miały myśli o samookaleczeniu lub popełnieniu samobójstwa podczas przyjmowania leku Euthymil lub bezpośrednio po zakończeniu leczenia (patrz punkt 2 „Informacje ważne przed przyjęciem leku Euthymil”). Niektórzy ludzie doświadczyli agresji podczas przyjmowania Eutimil. W przypadku wystąpienia tych działań niepożądanych należy skontaktować się z lekarzem.
Inne możliwe skutki uboczne podczas leczenia
Bardzo częste działania niepożądane, które mogą wystąpić u więcej niż 1 na 10 pacjentów:
- Mdłości (nudności). Przyjmowanie leku rano z jedzeniem zmniejszy to ryzyko.
- Zmiany w zachowaniu seksualnym lub funkcjach seksualnych. Na przykład brak orgazmu, au mężczyzn zaburzenia erekcji i wytrysku.
Częste działania niepożądane, które mogą wystąpić nie częściej niż u 1 na 10 pacjentów:
- Wzrost poziomu cholesterolu we krwi
- Brak apetytu
- Brak snu (bezsenność) lub senność
- Nienormalne sny (w tym koszmary)
- Zawroty głowy lub drżenie
- Bół głowy
- Trudności z koncentracją
- Uczucie wzburzenia
- Czuję się wyjątkowo słaby
- Rozmazany obraz
- Ziewa, suchość w ustach
- Biegunka lub zaparcia
- On wymiotował
- Przybranie na wadze
- Wyzysk.
Niezbyt częste działania niepożądane, które mogą wystąpić nie częściej niż u 1 na 100 pacjentów:
- Krótkotrwały wzrost lub spadek ciśnienia krwi, który może powodować zawroty głowy lub omdlenia podczas nagłego wstawania
- Tętno szybsze niż normalnie
- Brak ruchu, sztywność, drżenie lub nieprawidłowe ruchy ust i języka
- Rozszerzenie źrenic
- Wysypka na skórze
- Swędzący
- Czuć się zmieszanym
- Halucynacje (dziwne wizje lub dźwięki)
- Niezdolność do oddawania moczu (zatrzymanie moczu) lub niekontrolowana i mimowolna utrata moczu (nietrzymanie moczu).
Pacjenci z cukrzycą mogą zauważyć utratę kontroli poziomu cukru we krwi podczas przyjmowania leku Eutimil. Skonsultuj się z lekarzem w celu dostosowania dawki insuliny lub leków przeciwcukrzycowych.
Rzadkie działania niepożądane, które mogą wystąpić nie częściej niż u 1 na 1000 pacjentów:
- Nieprawidłowa produkcja mleka u mężczyzn i kobiet
- Wolne bicie serca
- Wpływ na wątrobę widoczny w badaniach czynności wątroby
- Atak paniki
- Nadaktywność i myśli (mania)
- Poczucie oderwania od siebie (depersonalizacja)
- Czuję się niespokojny
- Nieodparta chęć poruszania nogami (zespół niespokojnych nóg)
- Ból stawów lub mięśni
- Zwiększony poziom hormonu zwanego prolaktyną we krwi.
- Zaburzenia cyklu miesiączkowego (w tym obfite lub nieregularne miesiączki, krwawienia między cyklami oraz brak lub opóźnione miesiączki)
Bardzo rzadkie działania niepożądane, które mogą wystąpić nie częściej niż u 1 na 10 000 pacjentów:
- Wysypka, która może wyglądać jak pęcherze i przypominać małe tarcze (centralne ciemne plamy otoczone "bledszym" obszarem, z ciemnym pierścieniem wokół krawędzi), zwana rumieniem wielopostaciowym
- Rozległa wysypka z pęcherzami i łuszczeniem się skóry, szczególnie wokół ust, nosa, oczu i narządów płciowych (zespół Stevensa-Johnsona)
- Rozległa wysypka z pęcherzami i łuszczeniem się skóry na większości powierzchni ciała (toksyczna nekroliza naskórka)
- Problemy z wątrobą, które powodują żółknięcie skóry i białek oczu
- Zespół nieprawidłowej produkcji hormonu antydiuretycznego (SIADH), czyli stan, w którym organizm wytwarza nadmiar wody i spadek stężenia sodu (soli), w wyniku niewłaściwych sygnałów chemicznych. Pacjenci z SIADH mogą poważnie zachorować lub nie odczuwać żadnych objawów.
- Zatrzymanie płynów lub wody, które może powodować obrzęk rąk lub nóg
- Wrażliwość na światło słoneczne
- Bolesna erekcja prącia, która się nie zatrzymuje
- Mała liczba płytek krwi.
U niektórych pacjentów podczas przyjmowania leku Eutimil występowały brzęczenie, syczenie, gwizdy, dzwonienie lub inne uporczywe odgłosy w uchu (szum w uszach).
U pacjentów przyjmujących ten rodzaj leków zaobserwowano zwiększone ryzyko złamań kości.
Zgłaszanie skutków ubocznych
Jeśli wystąpią jakiekolwiek objawy niepożądane, w tym wszelkie możliwe działania niepożądane niewymienione w tej ulotce, należy porozmawiać z lekarzem lub farmaceutą. Działania niepożądane można również zgłaszać bezpośrednio za pośrednictwem krajowego systemu zgłaszania pod adresem http://www.agenziafarmaco.gov.it/it/responsabili Zgłaszając działania niepożądane, można uzyskać więcej informacji na temat bezpieczeństwa tego leku.
Wygaśnięcie i przechowywanie
Lek należy przechowywać w miejscu niewidocznym i niedostępnym dla dzieci.
Nie stosować tego leku po upływie terminu ważności zamieszczonego na blistrze lub butelce i kartoniku. Termin ważności odnosi się do ostatniego dnia tego miesiąca.
Nie przechowywać w temperaturze powyżej 30°C.
Przechowywać w oryginalnym opakowaniu w celu ochrony leku przed światłem.
Jeśli używasz tabletek podzielonych na pół, trzymaj je ostrożnie w kartoniku.
Nie należy wyrzucać żadnych leków do kanalizacji ani domowych pojemników na odpadki. Należy zapytać farmaceutę, jak usunąć leki, których się już nie używa.Pomoże to chronić środowisko.
Termin ">Inne informacje
Co zawiera EUTIMIL
Tabletki powlekane 20 mg
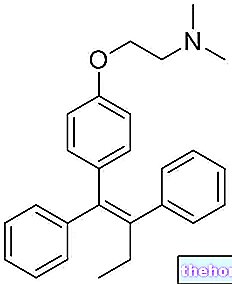
Substancją czynną jest paroksetyna (20 mg), w postaci półwodnego chlorowodorku.
Zaróbki to:
- Rdzeń tabletki: Wapnia fosforan dwuwodny (E341), Magnezu stearynian (E470b), Sodu glikolan skrobi (Typ A)
- Otoczka: hypromeloza (E464), tytanu dwutlenek (E171), makrogol 400, polisorbat 80 (E433)
Opis, jak wygląda EUTIMIL i co zawiera opakowanie
EUTIMIL 20 mg tabletki powlekane są białe, owalne, z wytłoczoną liczbą „20” po jednej stronie i linią podziału po drugiej stronie.
Każde opakowanie EUTIMIL zawiera blistry zabezpieczone przed dziećmi zawierające 50x1, 4, 10, 14, 20, 28, 30, 50, 56, 60, 98, 100, 250 lub 500 tabletek.
Nie wszystkie rozmiary opakowań mogą być wprowadzone na rynek.
Ulotka pakietu źródłowego: AIFA (Włoska Agencja Leków). Treść opublikowana w styczniu 2016 r. Przedstawione informacje mogą być nieaktualne.
Aby mieć dostęp do najbardziej aktualnej wersji, warto wejść na stronę AIFA (Włoskiej Agencji Leków). Zastrzeżenie i przydatne informacje.
01.0 NAZWA PRODUKTU LECZNICZEGO -
EUTIMIL
02.0 SKŁAD JAKOŚCIOWY I ILOŚCIOWY -
Każda tabletka powlekana zawiera 20 mg paroksetyny (w postaci półwodnego chlorowodorku paroksetyny).
Każde 10 ml zawiesiny doustnej zawiera 20 mg paroksetyny (w postaci półwodnego chlorowodorku paroksetyny).
Substancje pomocnicze o znanym działaniu – każde 10 ml zawiesiny doustnej zawiera:
- 20 mg parahydroksybenzoesanu metylu
- 6 mg parahydroksybenzoesanu propylu
- 0,9 mg barwnika żółto-pomarańczowego FCF (E110)
- 4 g sorbitolu (E420).
Pełny wykaz substancji pomocniczych, patrz punkt 6.1.
03.0 POSTAĆ FARMACEUTYCZNA -
Tabletka powlekana.
Zawiesina doustna.
Tabletka 20 mg
Białe, powlekane, obustronnie wypukłe, owalne tabletki z wytłoczoną liczbą „20” po jednej stronie i linią podziału po drugiej stronie.
W razie potrzeby tabletkę 20 mg można podzielić na dwie równe dawki.
Zawiesina doustna.
Lekko lepka, jasnopomarańczowa zawiesina o pomarańczowym zapachu, wolna od ciał obcych.
04.0 INFORMACJE KLINICZNE -
04.1 Wskazania terapeutyczne -
Leczenie
• Epizod dużej depresji
• Zaburzenie obsesyjno-kompulsyjne
• Lęk napadowy z agorafobią lub bez agorafobii
• Fobia społeczna / fobia społeczna
• Uogólnione zaburzenie lękowe
• Zespołu stresu pourazowego
04.2 Dawkowanie i sposób podawania -
Dawkowanie
ODCINKI DUŻEJ DEPRESJI
Zalecana dawka to 20 mg raz na dobę. Ogólnie poprawa u pacjentów zaczyna się po tygodniu, ale może być widoczna dopiero w drugim tygodniu terapii.
Podobnie jak w przypadku wszystkich leków przeciwdepresyjnych, dawkowanie należy zweryfikować i dostosować w razie potrzeby w ciągu pierwszych trzech do czterech tygodni od rozpoczęcia leczenia, a następnie, jeśli uzna się to za klinicznie właściwe.
U niektórych pacjentów, u których odpowiedź na dawkę 20 mg jest niewystarczająca, dawkę można stopniowo zwiększać do maksymalnie 50 mg na dobę, w odstępach co 10 mg, w zależności od odpowiedzi pacjenta.
Pacjenci z depresją powinni być leczeni przez wystarczający okres co najmniej sześciu miesięcy, aby zapewnić brak objawów.
ZABURZENIE OBSESYJNO-KOMPULSYJNE
Zalecana dawka to 40 mg na dobę. Pacjenci powinni rozpocząć leczenie od dawki 20 mg na dobę, a dawkę można stopniowo zwiększać o 10 mg aż do dawki zalecanej. Jeśli po kilku tygodniach odpowiedź na zalecaną dawkę jest niewystarczająca, niektórzy pacjenci mogą odnieść korzyść ze stopniowego zwiększania dawki do maksymalnie 60 mg na dobę.
Pacjenci z OCD powinni być leczeni przez wystarczający okres, aby zapewnić brak objawów. Okres ten może trwać kilka miesięcy lub nawet dłużej (patrz punkt 5.1 Właściwości farmakodynamiczne).
ZABURZENIE LĘKOWE
Zalecana dawka to 40 mg na dobę. Pacjenci powinni rozpocząć od dawki 10 mg na dobę i stopniowo zwiększać dawkę, zwiększając o 10 mg dawkę zalecaną, w zależności od odpowiedzi pacjenta.
Zaleca się małą dawkę początkową, aby zminimalizować możliwość nasilenia objawów paniki, co zwykle obserwowano w początkowym leczeniu tego zaburzenia.
Jeśli po kilku tygodniach odpowiedź na zalecaną dawkę jest niewystarczająca, niektórzy pacjenci mogą odnieść korzyść ze stopniowego zwiększania dawki do maksymalnie 60 mg na dobę.
Pacjenci z lękiem napadowym powinni być leczeni przez wystarczający okres, aby zapewnić brak objawów. Okres ten może trwać kilka miesięcy lub nawet dłużej (patrz punkt 5.1 Właściwości farmakodynamiczne).
LĘK SPOŁECZNY / FOBIA SPOŁECZNA
Zalecana dawka to 20 mg na dobę. Jeśli po kilku tygodniach obserwuje się niewystarczającą odpowiedź na zalecaną dawkę, niektórzy pacjenci mogą odnieść korzyść ze stopniowego zwiększania dawki o 10 mg, aż do maksymalnie 50 mg na dobę.Należy rozważyć długotrwałe stosowanie okresowo (patrz punkt 5.1). Właściwości farmakodynamiczne).
ZABURZENIE LĘKU OGÓLNEGO
Zalecana dawka to 20 mg na dobę. Jeśli po kilku tygodniach odpowiedź na zalecaną dawkę jest niewystarczająca, niektórzy pacjenci mogą odnieść korzyść ze stopniowego zwiększania dawki w odstępach co 10 mg, maksymalnie do 50 mg na dobę.
Należy okresowo oceniać długotrwałe stosowanie (patrz punkt 5.1 Właściwości farmakodynamiczne).
ZESPOŁU STRESU POURAZOWEGO
Zalecana dawka to 20 mg na dobę. Jeśli po kilku tygodniach obserwuje się niewystarczającą odpowiedź na zalecaną dawkę, niektórzy pacjenci mogą odnieść korzyść ze stopniowego zwiększania dawki o 10 mg, aż do maksymalnie 50 mg na dobę.Należy rozważyć długotrwałe stosowanie okresowo (patrz punkt 5.1). Właściwości farmakodynamiczne).
OGÓLNE INFORMACJE
OBJAWY ODSTAWIENIA OBSERWOWANE PO ODSTĄPIENIU LECZENIA PAROKSETYNĄ
Należy unikać nagłego przerwania leczenia (patrz punkt 4.4 Specjalne ostrzeżenia i środki ostrożności dotyczące stosowania oraz punkt 4.8 Działania niepożądane).
W schemacie zmniejszania dawki stosowanym w badaniach klinicznych stosowano zmniejszającą się dawkę dobową 10 mg w odstępach tygodniowych.
Jeśli po zmniejszeniu dawki lub po przerwaniu leczenia wystąpią nietolerowane objawy, można rozważyć wznowienie wcześniej przepisanej dawki. Następnie lekarz może kontynuować zmniejszanie dawki, ale bardziej stopniowo.
Populacje specjalne:
• Starsi mieszkańcy
U osób w podeszłym wieku obserwowano zwiększone stężenia paroksetyny w osoczu, jednak zakres stężeń w osoczu jest podobny do obserwowanego u osób młodszych.
Leczenie należy rozpoczynać od takich samych dawek jak u dorosłych.U niektórych pacjentów może być przydatne zwiększenie dawki, ale maksymalna dawka nie powinna przekraczać 40 mg na dobę.
• Dzieci i młodzież (7-17 lat)
Paroksetyny nie należy stosować w leczeniu dzieci i młodzieży, ponieważ w kontrolowanych badaniach klinicznych stwierdzono, że paroksetyna wiąże się ze zwiększonym ryzykiem zachowań samobójczych i zachowań wrogich. Ponadto skuteczność nie została w wystarczającym stopniu wykazana w tych badaniach (patrz punkt 4.4 Specjalne ostrzeżenia i środki ostrożności dotyczące stosowania oraz punkt 4.8 Działania niepożądane).
• Dzieci poniżej 7 roku życia
Nie badano stosowania paroksetyny u dzieci w wieku poniżej 7 lat.Nie należy stosować paroksetyny do czasu ustalenia bezpieczeństwa i skuteczności w tej grupie wiekowej.
• Zaburzenia czynności nerek/wątroby
U pacjentów z ciężkimi zaburzeniami czynności nerek (luz poniżej 30 ml/min) lub u pacjentów z zaburzeniami czynności wątroby zgłaszano zwiększenie stężenia paroksetyny w osoczu. Dlatego dawkowanie powinno być ograniczone do najniższych dawek z zakresu dawkowania.
Sposób podawania
Zaleca się, aby paroksetyna była podawana raz dziennie, rano z jedzeniem.
Tabletki należy raczej połykać niż żuć.
Wstrząsnąć butelką przed użyciem.
04.3 Przeciwwskazania -
Nadwrażliwość na substancję czynną lub na którąkolwiek substancję pomocniczą wymienioną w punkcie 6.1.
Paroksetyna jest przeciwwskazana w połączeniu z inhibitorami monoaminooksydazy (inhibitory MAO). W wyjątkowych przypadkach linezolid (antybiotyk będący odwracalnym nieselektywnym inhibitorem MAO) może być podawany w skojarzeniu z paroksetyną pod warunkiem, że możliwa jest uważna obserwacja objawów zespołu serotoninowego i monitorowanie ciśnienia krwi (patrz punkt 4.5).
Leczenie paroksetyną można rozpocząć:
- dwa tygodnie po zaprzestaniu leczenia nieodwracalnym inhibitorem MAO lub
- co najmniej 24 godziny po zakończeniu leczenia odwracalnym inhibitorem MAO (np. moklobemid, linezolid, chlorek metylotioniniowy (błękit metylenowy, środek do wizualizacji przedoperacyjnej, który jest odwracalnym nieselektywnym inhibitorem MAO)).
Rozpoczęcie leczenia jakimkolwiek inhibitorem MAO powinno nastąpić co najmniej tydzień po zaprzestaniu leczenia paroksetyną.
Paroksetyny nie należy stosować w skojarzeniu z tiorydazyną, ponieważ, podobnie jak w przypadku innych inhibitorów enzymów wątrobowych CYP450 2D6, paroksetyna może podwyższać stężenie tiorydazyny w osoczu (patrz punkt 4.5 Interakcje z innymi produktami leczniczymi i inne rodzaje interakcji).
Podawanie samej tiorydazyny może powodować wydłużenie odstępu QTc związane z ciężkimi komorowymi zaburzeniami rytmu, takimi jak torsades de pointes i nagły zgon.
Paroksetyny nie należy stosować w połączeniu z pimozydem (patrz punkt 4.5 Interakcje z innymi produktami leczniczymi i inne rodzaje interakcji).
04.4 Specjalne ostrzeżenia i odpowiednie środki ostrożności dotyczące stosowania -
Leczenie paroksetyną należy rozpoczynać ostrożnie dwa tygodnie po zaprzestaniu leczenia nieodwracalnym inhibitorem MAO lub 24 godziny po zaprzestaniu leczenia odwracalnym inhibitorem MAO. Dawkę paroksetyny należy stopniowo zwiększać aż do uzyskania optymalnej odpowiedzi (patrz punkt 4.3 Przeciwwskazania i punkt 4.5 Interakcje z innymi produktami leczniczymi i inne rodzaje interakcji).
Populacja pediatryczna
Paroksetyny nie należy stosować w leczeniu dzieci i młodzieży w wieku poniżej 18 lat. W badaniach klinicznych zachowania samobójcze (próby samobójcze i myśli samobójcze) oraz wrogość (głównie agresję, zachowania buntownicze i przejawy gniewu) obserwowano częściej u dzieci i młodzieży leczonych lekami przeciwdepresyjnymi niż w grupie otrzymującej placebo. Jeżeli w oparciu o potrzeby medyczne zostanie podjęta decyzja o przeprowadzeniu leczenia i tak, należy uważnie obserwować pacjenta pod kątem wystąpienia objawów samobójczych. Ponadto nie są dostępne długoterminowe dane dotyczące bezpieczeństwa u dzieci i młodzieży dotyczące wzrostu, dojrzewania oraz rozwoju poznawczego i behawioralnego.
Samobójstwo / myśli samobójcze lub pogorszenie stanu klinicznego
Depresja wiąże się ze zwiększonym ryzykiem myśli samobójczych, samookaleczenia i samobójstwa (samobójstwa/zdarzeń pokrewnych). Ryzyko to utrzymuje się do momentu wystąpienia znacznej remisji. Ponieważ poprawa może nie nastąpić w ciągu pierwszych lub pierwszych tygodni leczenia, pacjentów należy ściśle monitorować do czasu wystąpienia poprawy. Z doświadczenia klinicznego wynika, że ryzyko samobójstwa może wzrosnąć we wczesnych stadiach poprawy.
Inne zaburzenia psychiczne, w których przepisywana jest paroksetyna, mogą również wiązać się ze zwiększonym ryzykiem zachowań samobójczych. Dodatkowo, te stany mogą być związane z poważnym zaburzeniem depresyjnym. W związku z tym podczas leczenia pacjentów z dużymi zaburzeniami depresyjnymi należy zachować takie same środki ostrożności, jakie stosuje się w przypadku leczenia pacjentów z innymi zaburzeniami psychicznymi.
Pacjenci z zachowaniami lub myślami samobójczymi w wywiadzie, lub którzy wykazują znaczny stopień myśli samobójczych przed rozpoczęciem leczenia, są narażeni na zwiększone ryzyko myśli lub myśli samobójczych i powinni być ściśle monitorowani podczas leczenia. - analiza przeprowadzonych badań klinicznych z lekami przeciwdepresyjnymi w porównaniu z placebo w terapii zaburzeń psychicznych, wykazały zwiększone ryzyko zachowań samobójczych w grupie wiekowej poniżej 25 lat pacjentów leczonych lekami przeciwdepresyjnymi w porównaniu z placebo (patrz również punkt 5.1).
Farmakoterapia lekami przeciwdepresyjnymi powinna zawsze wiązać się ze ścisłą obserwacją pacjentów, szczególnie tych z grupy wysokiego ryzyka, zwłaszcza w początkowym okresie leczenia i po zmianie dawki. Należy poinformować pacjentów (lub opiekunów) o konieczności monitorowania i natychmiastowego zgłaszania lekarzowi pogorszenia obrazu klinicznego, wystąpienia zachowań lub myśli samobójczych lub zmian w zachowaniu.
Akatyzja / pobudzenie psychoruchowe
Stosowanie paroksetyny wiązało się z rozwojem akatyzji, charakteryzującej się wewnętrznym uczuciem niepokoju i pobudzenia psychoruchowego, takiego jak niezdolność do siedzenia lub stania w miejscu, zwykle związane z subiektywnym złym samopoczuciem. Najprawdopodobniej stanie się to w ciągu pierwszych kilku tygodni leczenia. U pacjentów z tymi objawami zwiększenie dawki może być szkodliwe.
Zespół serotoninowy/złośliwy zespół neuroleptyczny
W rzadkich przypadkach zgłaszano występowanie zespołu serotoninowego lub złośliwego zespołu neuroleptycznego w związku z leczeniem paroksetyną, szczególnie przy jednoczesnym podawaniu z innymi lekami serotoninergicznymi i (lub) neuroleptykami. Ponieważ zespoły te mogą prowadzić do stanów potencjalnie zagrażających życiu, leczenie paroksetyną należy przerwać w przypadku takich zdarzeń (charakteryzujących się objawami takimi jak hipertermia, sztywność, mioklonie, niestabilność autonomiczna z możliwymi szybkimi zmianami objawów zmiany stanu psychicznego, w tym splątanie drażliwość, skrajne pobudzenie prowadzące do majaczenia i śpiączki) oraz objawowe leczenie podtrzymujące. Paroksetyny nie należy stosować w połączeniu z prekursorami serotoniny (takimi jak L-tryptofan, oksytryptan) ze względu na ryzyko wystąpienia zespołu serotoninowego (patrz punkty 4.3 Przeciwwskazania i 4.5 Interakcje z innymi produktami leczniczymi i inne rodzaje interakcji).
Mania
Podobnie jak w przypadku wszystkich leków przeciwdepresyjnych, paroksetynę należy stosować ostrożnie u pacjentów z manią w wywiadzie.
Paroksetynę należy przerwać u wszystkich pacjentów wchodzących w fazę maniakalną.
Niewydolność nerek/wątroby
Zaleca się zachowanie ostrożności u pacjentów z ciężką niewydolnością nerek lub u pacjentów z niewydolnością wątroby (patrz punkt 4.2 Dawkowanie i sposób podawania).
Cukrzyca
U pacjentów z cukrzycą leczenie SSRI może zaburzać kontrolę glikemii. Może być konieczne dostosowanie dawki insuliny i (lub) doustnych leków hipoglikemizujących.
Ponadto przeprowadzono badania sugerujące, że podczas równoczesnego podawania paroksetyny i prawastatyny może wystąpić zwiększenie stężenia glukozy we krwi (patrz punkt 4.5).
Padaczka
Podobnie jak w przypadku innych leków przeciwdepresyjnych, paroksetynę należy stosować ostrożnie u pacjentów z padaczką.
Napady padaczkowe
Ogólna częstość występowania drgawek u pacjentów leczonych paroksetyną wynosi mniej niż 0,1%.Lek należy odstawić u wszystkich pacjentów, u których wystąpią drgawki.
Terapia elektrowstrząsowa (ECT)
Doświadczenie kliniczne dotyczące jednoczesnego podawania paroksetyny z terapią elektrowstrząsową (ECT) jest ograniczone.
Jaskra
Podobnie jak inne leki z grupy SSRI, paroksetyna może powodować rozszerzenie źrenic i należy ją stosować ostrożnie u pacjentów z jaskrą z wąskim kątem przesączania lub jaskrą w wywiadzie.
Patologie sercowo-naczyniowe
U pacjentów z chorobami układu krążenia należy przestrzegać zwykłych środków ostrożności.
Hiponatremia
Rzadko zgłaszano hiponatremię, głównie u osób w podeszłym wieku. Należy również zachować ostrożność u pacjentów zagrożonych hiponatremią, na przykład z powodu jednoczesnego przyjmowania leków i marskości wątroby. Hiponatremia jest zwykle odwracalna po odstawieniu paroksetyny.
Krwotoki
Podczas stosowania leków z grupy SSRI zgłaszano przypadki skórnych zaburzeń krwawienia, takich jak wybroczyny i plamica. Zgłaszano inne objawy krwotoczne, na przykład krwotoki żołądkowo-jelitowe i ginekologiczne.
Pacjenci w podeszłym wieku mogą być narażeni na zwiększone ryzyko krwawienia niezwiązanego z miesiączką.
Należy zachować ostrożność u pacjentów przyjmujących SSRI jednocześnie z doustnymi lekami przeciwzakrzepowymi, lekami, o których wiadomo, że wpływają na czynność płytek lub innymi lekami, które mogą zwiększać ryzyko krwawienia (np. atypowe leki przeciwpsychotyczne, takie jak klozapina, fenotiazyna, większość trójpierścieniowych leków przeciwdepresyjnych, kwas acetylosalicylowy, niesteroidowe leki przeciwdepresyjne -leki przeciwzapalne (NLPZ), inhibitory COX-2) oraz u pacjentów z zaburzeniami krzepnięcia w wywiadzie lub stanami, które mogą predysponować do krwawień (patrz punkt 4.8).
Interakcja z tamoksyfenem
Paroksetyna, silny inhibitor CYP2D6, może prowadzić do zmniejszenia stężenia endoksyfenu, jednego z najważniejszych aktywnych metabolitów tamoksyfenu. Dlatego w miarę możliwości należy unikać paroksetyny podczas leczenia tamoksyfenem (patrz punkt 4.5).
Leki wpływające na pH żołądka
U pacjentów przyjmujących zawiesinę doustną na stężenie paroksetyny w osoczu może wpływać pH żołądka. Dane in vitro wykazali, że do uwolnienia aktywnego leku z zawiesiny wymagane jest środowisko kwaśne, dzięki czemu wchłanianie może być zmniejszone u pacjentów z podwyższonym pH żołądka lub z achlorhydrią, jak po zastosowaniu niektórych leków (leki zobojętniające sok żołądkowy, antagoniści receptora histaminergicznego H2, inhibitory pompy protonowej), w niektórych chorobach (np. zanikowe zapalenie żołądka, niedokrwistość złośliwa, przewlekła) Helicobacter pylori) oraz po operacji (wagotomia, gastrektomia). W przypadku stosowania innej postaci farmaceutycznej paroksetyny należy wziąć pod uwagę zależność od pH (np. stężenie paroksetyny w osoczu może się zmniejszyć u pacjentów z podwyższonym pH żołądka, przechodząc z tabletek na zawiesinę doustną). Dlatego zaleca się ostrożność u pacjentów rozpoczynających lub kończących leczenie lekami zwiększającymi pH żołądka. W takich sytuacjach może być konieczne dostosowanie dawki.
Objawy odstawienia obserwowane po przerwaniu leczenia paroksetyną
Objawy odstawienia obserwowane po przerwaniu leczenia są częste, szczególnie w przypadku nagłego przerwania leczenia (patrz punkt 4.8 Działania niepożądane).
W badaniach klinicznych zdarzenia niepożądane obserwowane po przerwaniu leczenia wystąpiły u 30% pacjentów przyjmujących paroksetynę, w porównaniu z 20% pacjentów przyjmujących placebo:
początek objawów odstawienia nie jest taki sam w przypadkach, gdy lek uzależnia lub uzależnia.
Ryzyko wystąpienia objawów odstawiennych może zależeć od kilku czynników, w tym od czasu trwania leczenia, dawki i szybkości zmniejszania dawki.
Zgłaszano zawroty głowy, zaburzenia czucia (w tym parestezje, uczucie wstrząsu elektrycznego i szumy uszne), zaburzenia snu (w tym intensywne sny), pobudzenie lub lęk, nudności, drżenie, splątanie, pocenie się, ból głowy, biegunkę, kołatanie serca, niestabilność emocjonalną. zaburzenia widzenia. Na ogół nasilenie tych objawów jest łagodne do umiarkowanego, jednak u niektórych pacjentów mogą być ciężkie.Zwykle pojawiają się w ciągu pierwszych kilku dni po zaprzestaniu leczenia, ale zdarzały się bardzo rzadkie przypadki, w których pojawiły się u pacjentów, którzy nieumyślnie pominęli jedna dawka.
Na ogół objawy te ustępują samoistnie i zwykle ustępują w ciągu dwóch tygodni, chociaż u niektórych osób mogą trwać dłużej (od dwóch do trzech miesięcy lub dłużej). Zaleca się stopniowe zmniejszanie dawki paroksetyny po przerwaniu leczenia przez okres kilku tygodni lub miesięcy, w zależności od potrzeb pacjenta (patrz „Objawy odstawienia obserwowane po przerwaniu leczenia paroksetyną”, punkt 4.2 Dawkowanie i sposób administracji).
Ostrzeżenia dotyczące zaróbek
Parabeny
Zawiesina doustna paroksetyny zawiera parahydroksybenzoesan metylu (E218) i parahydroksybenzoesan propylu (E216) (parabeny), o których wiadomo, że powodują pokrzywkę; są to na ogół reakcje typu opóźnionego, takie jak kontaktowe zapalenie skóry, ale rzadko mogą wystąpić natychmiastowe reakcje ze skurczem oskrzeli.
Pomarańczowy żółty barwnik
Zawiesina doustna paroksetyny zawiera żółto-pomarańczowy barwnik FCF (E110), który może powodować reakcje alergiczne.
Sorbitol E420
Zawiesina doustna paroksetyny zawiera sorbitol (E420). Pacjenci z rzadką dziedziczną nietolerancją fruktozy nie powinni przyjmować tego leku.
04.5 Interakcje z innymi produktami leczniczymi i inne formy interakcji -
Leki serotoninergiczne
Podobnie jak w przypadku innych leków z grupy SSRI, jednoczesne podawanie z lekami serotoninergicznymi może prowadzić do wystąpienia działań związanych z serotoniną (zespół serotoninowy: patrz punkt 4.4 Specjalne ostrzeżenia i środki ostrożności dotyczące stosowania). Należy zachować ostrożność i ściślej monitorować stan kliniczny, gdy leki serotoninergiczne (takie jak L-tryptofan, tryptany, tramadol, linezolid, chlorek metylotioniniowy (błękit metylenowy) SSRI, lit, petydyna i preparaty z dziurawca - Hypericum perforatum) są podawane jednocześnie z paroksetyną. Zaleca się również ostrożność podczas stosowania fentanylu, stosowanego w znieczuleniu ogólnym lub w leczeniu bólu przewlekłego.Jednoczesne stosowanie paroksetyny i inhibitorów MAO jest przeciwwskazane ze względu na ryzyko wystąpienia zespołu serotoninowego (patrz punkt 4.3 Przeciwwskazania).
Pimozyd
Średnie 2,5-krotne zwiększenie stężenia pimozydu wystąpiło w badaniu z małą pojedynczą dawką pimozydu (2 mg), gdy był on podawany jednocześnie z paroksetyną (w dawce 60 mg). Można to wyjaśnić na podstawie hamującego działania paroksetyny na CYP2D6 Ze względu na zmniejszony indeks terapeutyczny pimozydu i jego znaną zdolność do wydłużania odstępu QT, jednoczesne stosowanie pimozydu i paroksetyny jest przeciwwskazane (patrz punkt 4.3 Przeciwwskazania).
Enzymy odpowiedzialne za metabolizm leków
Na metabolizm i farmakokinetykę paroksetyny może wpływać indukcja lub hamowanie enzymów metabolizujących leki.
W przypadku jednoczesnego podawania paroksetyny z lekiem, o którym wiadomo, że hamuje metabolizm enzymów, należy rozważyć zastosowanie najmniejszych dawek w zakresie dawek.
Nie ma konieczności dostosowania dawki początkowej w przypadku jednoczesnego podawania z lekami, o których wiadomo, że indukują metabolizm enzymów (np. karbamazepina, ryfampicyna, fenobarbital, fenytoina) lub z fosamprenawirem/rytonawirem. Jakakolwiek modyfikacja dawki paroksetyny (po rozpoczęciu lub po odstawieniu leku indukującego metabolizm) powinna być oparta na odpowiedzi klinicznej (tolerancja i skuteczność).
Blokery nerwowo-mięśniowe
SSRI mogą zmniejszać aktywność cholinesterazy osoczowej, powodując przedłużenie działania blokującego przewodnictwo nerwowo-mięśniowe miwakurium i sukcynylocholiny.
Fosamprenawir/rytonawir: Jednoczesne podawanie fosamprenawiru/rytonawiru 700/100 mg dwa razy na dobę z paroksetyną 20 mg na dobę zdrowym ochotnikom przez 10 dni znacząco zmniejsza stężenie paroksetyny w osoczu o około 55%. Stężenia fosamprenawiru/rytonawiru w osoczu podczas jednoczesnego podawania z paroksetyną były podobne do wartości referencyjnych z innych badań, co wskazuje, że paroksetyna nie ma istotnego wpływu na metabolizm fosamprenawiru/rytonawiru. Brak danych dotyczących długoterminowego wpływu jednoczesnego podawania paroksetyny i fosamprenawiru/rytonawiru przez okres dłuższy niż 10 dni.
Procyklidyna: Codzienne podawanie paroksetyny znacząco zwiększa stężenie procyklidyny w osoczu. W przypadku zaobserwowania działania antycholinergicznego dawkę procyklidyny należy zmniejszyć.
Leki przeciwdrgawkowe: karbamazepina, fenytoina, walproinian sodu. Jednoczesne podawanie nie wydaje się wywierać żadnego wpływu na profil farmakokinetyczny i farmakodynamiczny u pacjentów z padaczką.
Siła hamowania paroksetyny na CYP2D6
Podobnie jak inne leki przeciwdepresyjne, w tym inne leki z grupy SSRI, paroksetyna hamuje wątrobowy enzym CYP2D6 cytochromu P450. Hamowanie CYP2D6 może prowadzić do zwiększenia stężenia w osoczu jednocześnie stosowanych leków metabolizowanych przez ten enzym, w tym tych leków, niektórych trójpierścieniowych leków przeciwdepresyjnych (np. klomipramina, nortryptylina i dezypramina), neuroleptyki fenotiazynowe (np. perfenazyna i tiorydazyna, patrz punkt 4.3 Przeciwwskazania), rysperydon, atomoksetyna, niektóre leki przeciwarytmiczne typu 1 C (np. propafenon i flekolainid).
Nie zaleca się stosowania paroksetyny w skojarzeniu z metoprololem podawanym w niewydolności serca ze względu na obniżony indeks terapeutyczny metoprololu w tym wskazaniu.
W literaturze opisano interakcje farmakokinetyczne między inhibitorami CYP2D6 a tamoksyfenem, wykazujące zmniejszenie o 65-75% stężenia endoksyfenu w osoczu, jednej z najaktywniejszych postaci tamoksyfenu. W niektórych badaniach zgłaszano zmniejszoną skuteczność tamoksyfenu podczas jednoczesnego stosowania niektórych leków przeciwdepresyjnych z grupy SSRI.Ponieważ nie można wykluczyć zmniejszonego działania tamoksyfenu, należy unikać jednoczesnego podawania silnych inhibitorów CYP2D6 (w tym paroksetyny), gdy tylko jest to możliwe (patrz punkt 4.4). ).
Alkohol
Podobnie jak w przypadku innych leków psychotropowych, pacjentom należy zalecić unikanie spożywania alkoholu podczas przyjmowania paroksetyny.
Doustne antykoagulanty
Może wystąpić interakcja farmakodynamiczna między paroksetyną a doustnymi lekami przeciwzakrzepowymi. Jednoczesne stosowanie paroksetyny i doustnych leków przeciwzakrzepowych może prowadzić do zwiększenia aktywności przeciwzakrzepowej i ryzyka krwawienia. Dlatego paroksetynę należy stosować ostrożnie u pacjentów leczonych doustnymi lekami przeciwzakrzepowymi (patrz punkt 4.4 Specjalne ostrzeżenia i środki ostrożności dotyczące stosowania).
Niesteroidowe leki przeciwzapalne (NLPZ), kwas acetylosalicylowy i inne leki przeciwpłytkowe
Może wystąpić interakcja farmakodynamiczna między paroksetyną a NLPZ/kwasem acetylosalicylowym. Jednoczesne stosowanie paroksetyny i NLPZ/kwasu acetylosalicylowego może prowadzić do zwiększonego ryzyka krwawienia (patrz punkt 4.4 Specjalne ostrzeżenia i środki ostrożności dotyczące stosowania).
Należy zachować ostrożność u pacjentów przyjmujących SSRI jednocześnie z doustnymi lekami przeciwzakrzepowymi, lekami, o których wiadomo, że wpływają na czynność płytek krwi lub innymi lekami, które mogą zwiększać ryzyko krwawienia (np. atypowe leki przeciwpsychotyczne, takie jak klozapina, fenotiazyna, większość trójpierścieniowych leków przeciwdepresyjnych, kwas acetylosalicylowy, niesteroidowe leki przeciwdepresyjne leki przeciwzapalne (NLPZ), inhibitory COX-2) oraz u pacjentów z zaburzeniami krzepnięcia w wywiadzie lub stanami, które mogą predysponować do krwawień.
Prawastatyna
Interakcje między paroksetyną i prawastatyną obserwowano w badaniach sugerujących, że równoczesne podawanie paroksetyny i prawastatyny może prowadzić do wzrostu stężenia glukozy we krwi. Pacjenci z cukrzycą otrzymujący jednocześnie paroksetynę i prawastatynę mogą wymagać dostosowania dawki leków hipoglikemizujących i (lub) insuliny (patrz punkt 4.4).
Leki wpływające na pH żołądka
Dane in vitro wykazali, że uwalnianie paroksetyny z zawiesiny doustnej jest zależne od pH. Dlatego leki zmieniające pH żołądka (takie jak leki zobojętniające sok żołądkowy, inhibitory pompy protonowej lub antagoniści receptora histaminowego H2) mogą wpływać na stężenie paroksetyny w osoczu u pacjentów przyjmujących zawiesinę doustną (patrz punkt 4.4 i środki ostrożności dotyczące stosowania).
04.6 Ciąża i karmienie piersią -
Ciąża
Niektóre badania epidemiologiczne wykazały zwiększone ryzyko wad wrodzonych, szczególnie sercowo-naczyniowych (np. wady międzykomorowe i przegrody międzyprzedsionkowej) związane ze stosowaniem paroksetyny w pierwszym trymestrze ciąży.Mechanizm jest nieznany.Dane wskazują, że ryzyko urodzenia noworodka z wadami sercowo-naczyniowymi po ekspozycji matki na paroksetynę jest mniejsze niż 2/100 w porównaniu z ryzykiem około 1/100 oczekiwanym dla takich wad w populacji ogólnej.
Paroksetynę należy podawać w okresie ciąży tylko wtedy, gdy jest to ściśle wskazane. Lekarz, w momencie wypisywania recepty, będzie musiał ocenić możliwość leczenia alternatywnego u kobiet w ciąży lub planujących zajście w ciążę. Należy unikać nagłego przerwania ciąży w czasie ciąży (patrz „Objawy odstawienia obserwowane po przerwaniu leczenia paroksetyną”, punkt 4.2 Dawkowanie i sposób podawania).
Należy obserwować noworodki, jeśli matki stosują paroksetynę w późniejszych stadiach ciąży, szczególnie w trzecim trymestrze ciąży.
U noworodków po matczynym stosowaniu paroksetyny w późniejszych stadiach ciąży mogą wystąpić następujące objawy: niewydolność oddechowa, sinica, bezdech, drgawki, niestabilna temperatura ciała, trudności w karmieniu, wymioty, hipoglikemia, hipertonia, hipotonia, hiperrefleksja, drżenie, pobudzenie, drażliwość , letarg, ciągły płacz, senność i trudności z zasypianiem. Objawy te mogą być spowodowane działaniem serotoninergicznym lub objawami odstawienia. W większości przypadków powikłania zaczynają się natychmiast po porodzie lub zaraz po porodzie (mniej niż 24 godziny).
Dane epidemiologiczne sugerują, że stosowanie leków z grupy SSRI podczas ciąży, zwłaszcza w późnej ciąży, może powodować zwiększone ryzyko przetrwałego nadciśnienia płucnego noworodków (PPHN).Obserwowane ryzyko wynosiło około pięć na 1000 ciąż. populacja ogólna jeden do dwóch przypadków PPHN występuje w 1000 ciąż.
Badania na zwierzętach wykazały toksyczny wpływ na reprodukcję, ale nie wykazały bezpośredniego szkodliwego wpływu na przebieg ciąży, rozwój zarodka i płodu, przebieg porodu lub rozwój pourodzeniowy (patrz punkt 5.3 Przedkliniczne dane o bezpieczeństwie).
Czas karmienia
Niewielkie ilości paroksetyny przenikają do mleka matki. W opublikowanych badaniach stężenia w surowicy niemowląt karmionych piersią nie były wykrywalne (objaw działania leku. Ponieważ nie oczekuje się żadnych skutków, można rozważyć karmienie piersią.
Płodność
Dane na zwierzętach wykazały, że paroksetyna może wpływać na jakość nasienia (patrz punkt 5.3). in vitro z materiałem ludzkim może sugerować pewien wpływ na jakość nasienia, jednak przypadki u ludzi z niektórymi SSRI (w tym paroksetyną) wykazały wpływ na jakość nasienia, który wydaje się być odwracalny.
04.7 Wpływ na zdolność prowadzenia pojazdów i obsługiwania maszyn -
Doświadczenie kliniczne wykazało, że leczenie paroksetyną nie wiąże się z zaburzeniami funkcji poznawczych lub psychomotorycznych, jednak, podobnie jak w przypadku wszystkich leków psychoaktywnych, należy zalecić pacjentom zachowanie ostrożności podczas prowadzenia pojazdów i obsługiwania maszyn.
Chociaż paroksetyna nie nasila szkodliwych skutków psychicznych i motorycznych wywołanych spożyciem alkoholu, nie zaleca się jednoczesnego stosowania paroksetyny i alkoholu.
04.8 Działania niepożądane -
Nasilenie i częstość występowania niektórych z wymienionych poniżej działań niepożądanych leku mogą zmniejszać się wraz z kontynuowaniem leczenia i na ogół nie prowadzą do przerwania leczenia. Działania niepożądane są wymienione poniżej według układów narządowych i częstości. Częstotliwości definiuje się jako: bardzo często (≥1/10), często (≥1/100,
Zaburzenia układu krwionośnego i limfatycznego
Niezbyt często: zaburzenia krzepnięcia, szczególnie dotyczące skóry i błon śluzowych (w tym wybroczyny i krwawienia ginekologiczne).
Bardzo rzadko: małopłytkowość.
Zaburzenia układu odpornościowego
Bardzo rzadko: ciężkie i zagrażające życiu reakcje alergiczne (w tym reakcje rzekomoanafilaktyczne i obrzęk naczynioruchowy).
Patologie endokrynologiczne
Bardzo rzadko: zespół nieprawidłowego wydzielania hormonu antydiuretycznego (SIADH).
Zaburzenia metabolizmu i odżywiania
Często: podwyższony poziom cholesterolu, zmniejszony apetyt.
Niezbyt często: zgłaszano zaburzenia kontroli glikemii u pacjentów z cukrzycą (patrz punkt 4.4)
Rzadko: hiponatremia.
Hiponatremię zgłaszano głównie u pacjentów w podeszłym wieku i czasami jest ona spowodowana zespołem nieprawidłowego wydzielania hormonu antydiuretycznego (SIADH).
Zaburzenia psychiczne
Często: senność, bezsenność, pobudzenie, niezwykłe sny (w tym koszmary).
Niezbyt często: splątanie, halucynacje.
Rzadko: reakcje maniakalne, lęk, depersonalizacja, napady paniki, akatyzja (patrz punkt 4.4).
Częstość nieznana: myśli samobójcze, zachowania samobójcze, agresja.
Przypadki myśli i zachowań samobójczych zgłaszano podczas leczenia paroksetyną lub wkrótce po zakończeniu leczenia (patrz punkt 4.4).
Przypadki agresji obserwowano po wprowadzeniu produktu do obrotu.
Objawy te mogą być również spowodowane chorobą podstawową.
Zaburzenia układu nerwowego
Często: zawroty głowy, drżenie, ból głowy, zaburzenia koncentracji.
Niezbyt często: zaburzenia pozapiramidowe.
Rzadko: drgawki, zespół niespokojnych nóg (RLS).
Bardzo rzadko: zespół serotoninowy (objawy mogą obejmować pobudzenie, splątanie, pocenie się, omamy, hiperrefleksję, mioklonie, dreszcze, tachykardię i drżenie).
Istnieją doniesienia o zaburzeniach pozapiramidowych, w tym dystonii ustno-twarzowej, czasami u pacjentów już cierpiących na zaburzenia ruchu lub u pacjentów otrzymujących neuroleptyki.
Zaburzenia oka
Często: niewyraźne widzenie.
Niezbyt często: rozszerzenie źrenic (patrz punkt 4.4 Specjalne ostrzeżenia i środki ostrożności dotyczące stosowania).
Bardzo rzadko: ostra jaskra.
Zaburzenia ucha i błędnika
Częstość nieznana: szum w uszach.
Patologie serca
Niezbyt często: częstoskurcz zatokowy.
Rzadko: bradykardia.
Patologie naczyniowe
Niezbyt często: przejściowy wzrost lub spadek ciśnienia krwi, niedociśnienie ortostatyczne.
Po leczeniu paroksetyną zgłaszano przemijające wzrosty lub spadki ciśnienia krwi, zwykle u pacjentów z istniejącym wcześniej nadciśnieniem lub lękiem.
Zaburzenia układu oddechowego, klatki piersiowej i śródpiersia
Często: ziewanie.
Zaburzenia żołądkowo-jelitowe
Bardzo często: nudności.
Często: zaparcia, biegunka, wymioty, suchość w ustach.
Bardzo rzadko: krwawienie z przewodu pokarmowego.
Zaburzenia wątroby i dróg żółciowych
Rzadko: zwiększenie aktywności enzymów wątrobowych.
Bardzo rzadko: zdarzenia dotyczące wątroby (takie jak zapalenie wątroby, czasami związane z żółtaczką i (lub) niewydolnością wątroby).
Zgłaszano podwyższenie aktywności enzymów wątrobowych. W okresie po wprowadzeniu produktu do obrotu bardzo rzadko zgłaszano również zdarzenia dotyczące wątroby (takie jak zapalenie wątroby, czasami związane z żółtaczką i (lub) niewydolnością wątroby) przedłużone zwiększenie wartości prób wątrobowych.
Zaburzenia skóry i tkanki podskórnej
Często: pocenie się.
Niezbyt często: wysypka skórna, świąd.
Bardzo rzadko: ciężkie reakcje skórne (w tym rumień wielopostaciowy, zespół Stevensa-Johnsona i toksyczna nekroliza naskórka), pokrzywka, reakcje nadwrażliwości na światło.
Zaburzenia nerek i dróg moczowych
Niezbyt często: zatrzymanie moczu, nietrzymanie moczu.
Choroby układu rozrodczego i piersi
Bardzo często: zaburzenia seksualne.
Rzadko: hiperprolaktynemia/mlekotok, zaburzenia miesiączkowania (w tym krwotok miesiączkowy, ból maciczny, brak miesiączki, opóźnione i nieregularne miesiączki).
Bardzo rzadko: priapizm.
Zaburzenia mięśniowo-szkieletowe i tkanki łącznej
Rzadko: bóle stawów, bóle mięśni.
Badania epidemiologiczne, prowadzone głównie u pacjentów w wieku 50 lat i starszych, wykazują zwiększone ryzyko złamań kości u pacjentów otrzymujących SSRI i trójpierścieniowe leki przeciwdepresyjne. Mechanizm prowadzący do tego ryzyka jest nieznany.
Zaburzenia ogólne i stany w miejscu podania
Często: astenia, przyrost masy ciała.
Bardzo rzadko: obrzęk obwodowy.
OBJAWY ODSTAWIENIA OBSERWOWANE PO ODSTĄPIENIU LECZENIA PAROKSETYNĄ
Często: zawroty głowy, zaburzenia czucia, zaburzenia snu, lęk, ból głowy.
Niezbyt często: pobudzenie, nudności, drżenie, splątanie, pocenie się, niestabilność emocjonalna, zaburzenia widzenia, kołatanie serca, biegunka, drażliwość.
Przerwanie leczenia paroksetyną (zwłaszcza nagłe) zwykle prowadzi do objawów odstawienia.
Zgłaszano zawroty głowy, zaburzenia czucia (w tym parestezje, uczucie wstrząsu elektrycznego i szumy uszne), zaburzenia snu (w tym intensywne sny), pobudzenie lub lęk, nudności, drżenie, splątanie, pocenie się, ból głowy, biegunkę, kołatanie serca, niestabilność emocjonalną. zaburzenia widzenia.
Na ogół zdarzenia te mają nasilenie łagodne do umiarkowanego i ustępują samoistnie, jednak u niektórych pacjentów mogą być ciężkie i (lub) przedłużone. Dlatego zaleca się stopniowe odstawianie paroksetyny, polegające na stopniowym zmniejszaniu dawki (patrz punkt 4.2 Dawkowanie i sposób podawania oraz punkt 4.4 Specjalne ostrzeżenia i środki ostrożności dotyczące stosowania).
ZDARZENIA NIEPOŻĄDANE OBSERWOWANE PODCZAS BADAŃ KLINICZNYCH U PACJENTÓW W WIEKU PEDIATRYCZNYM
Zaobserwowano następujące zdarzenia niepożądane:
Nasilone zachowania samobójcze (w tym próby samobójcze i myśli samobójcze), zachowania samookaleczające i nasilone nastawienie wrogie. Myśli samobójcze i próby samobójcze obserwowano głównie w badaniach klinicznych z udziałem młodzieży z ciężkim zaburzeniem depresyjnym. OCD, a zwłaszcza u dzieci poniżej 12. roku życia.
Zaobserwowano dodatkowe zdarzenia: zmniejszenie apetytu, drżenie, pocenie się, hiperkinezę, pobudzenie, labilność emocjonalną (w tym płacz i wahania nastroju), zdarzenia niepożądane związane z krwawieniem, zwłaszcza dotyczące skóry i błon śluzowych.
Zdarzenia obserwowane po odstawieniu/zmniejszeniu dawki paroksetyny to: chwiejność emocjonalna (w tym płacz, wahania nastroju, samookaleczenie, myśli samobójcze i próby samobójcze), nerwowość, zawroty głowy, nudności i ból brzucha (patrz punkt 4.4 Specjalne ostrzeżenia i środki ostrożności dotyczące stosowania).
Więcej informacji na temat pediatrycznych badań klinicznych znajduje się w punkcie 5.1.
Zgłaszanie podejrzewanych działań niepożądanych
Zgłaszanie podejrzewanych działań niepożądanych występujących po dopuszczeniu produktu leczniczego do obrotu jest ważne, ponieważ umożliwia ciągłe monitorowanie stosunku korzyści do ryzyka produktu leczniczego. Osoby należące do fachowego personelu medycznego powinny zgłaszać wszelkie podejrzewane działania niepożądane za pośrednictwem krajowego systemu zgłaszania. www.aifa.gov.it/responsabili.
04.9 Przedawkowanie -
Objawy i oznaki
Na podstawie dostępnych informacji dotyczących przedawkowania paroksetyny wydaje się, że istnieje duży margines bezpieczeństwa.
Doświadczenie z przedawkowaniem paroksetyny wskazuje, że oprócz objawów opisanych w punkcie 4.8 Działania niepożądane zgłaszano gorączkę i mimowolne skurcze mięśni.
Pacjenci na ogół wracali do zdrowia bez poważnych następstw, nawet w przypadkach, gdy paroksetynę przyjmowano w monoterapii do dawek 2000 mg. Zdarzenia takie jak śpiączka lub zmiany w zapisie EKG były sporadycznie zgłaszane, bardzo rzadko zakończone zgonem, ale zazwyczaj, gdy paroksetyna była przyjmowana w skojarzeniu z innymi lekami psychotropowymi, z alkoholem lub bez.
Leczenie
Nie jest znane żadne specyficzne antidotum.
Leczenie powinno opierać się na ogólnych środkach stosowanych w leczeniu przedawkowania leków przeciwdepresyjnych. Aby zmniejszyć wchłanianie paroksetyny, można rozważyć podanie 20-30 g węgla aktywowanego, jeśli to możliwe w ciągu kilku godzin od przedawkowania. Wskazane jest leczenie wspomagające z uważną obserwacją i częstym monitorowaniem parametrów życiowych. Postępowanie z pacjentem powinno odbywać się zgodnie ze wskazaniami klinicznymi.
05.0 WŁAŚCIWOŚCI FARMAKOLOGICZNE -
05.1 "Właściwości farmakodynamiczne -
Grupa farmakoterapeutyczna: leki przeciwdepresyjne – selektywne inhibitory wychwytu zwrotnego serotoniny.
Kod ATC: N06AB05.
Mechanizm akcji
Paroksetyna jest silnym i selektywnym inhibitorem wychwytu zwrotnego 5-hydroksytryptaminy (5-HT; serotonina); uważa się, że jego działanie przeciwdepresyjne i jego skuteczność w leczeniu zaburzeń obsesyjno-kompulsywnych, lęku społecznego / fobii społecznej, zespołu lęku uogólnionego, zespołu stresu pourazowego i lęku napadowego są związane z tym specyficznym hamowaniem wychwytu zwrotnego 5-HT w mózgu neurony.
Paroksetyna nie jest chemicznie spokrewniona z tricyklicznymi, tetracyklicznymi i innymi dostępnymi lekami przeciwdepresyjnymi.
Paroksetyna ma niskie powinowactwo do receptorów cholinergicznych typu muskarynowego, a badania na zwierzętach wykazały jedynie słabe właściwości antycholinergiczne.
Zgodnie z tą selektywnością działania, badania in vitro wykazali, że w przeciwieństwie do trójpierścieniowych leków przeciwdepresyjnych, paroksetyna ma niskie powinowactwo do receptorów alfa 1, alfa 2 i beta, receptorów dopaminy (D2), receptorów 5-HT1 i 5-HT2 oraz receptorów histaminowych (H1). Ten brak interakcji z receptorami postsynaptycznymi in vitro zostało potwierdzone badaniami in vivo, który wykazał brak właściwości depresyjnych na ośrodkowy układ nerwowy i właściwości hipotensyjnych.
Efekty farmakodynamiczne
Paroksetyna nie zmienia funkcji psychomotorycznych i nie nasila depresyjnego działania etanolu.
Podobnie jak inne selektywne inhibitory wychwytu zwrotnego serotoniny, paroksetyna powoduje objawy związane z nadmierną stymulacją receptora serotoninowego przy podawaniu zwierzętom uprzednio leczonym inhibitorami monoaminooksydazy (MAO) lub tryptofanem.
Badania behawioralne i EEG wskazują, że paroksetyna jest słabo aktywująca w dawkach na ogół wyższych niż te wymagane do hamowania wychwytu zwrotnego serotoniny. Właściwości aktywujące nie są z natury „podobne do amfetaminy”. Badania na zwierzętach wskazują, że paroksetyna jest dobrze tolerowana przez układ sercowo-naczyniowy.Paroksetyna nie powoduje znaczących zmian ciśnienia krwi, częstości akcji serca i EKG po podaniu zdrowym osobom.
Badania wskazują, że paroksetyna, w przeciwieństwie do leków przeciwdepresyjnych hamujących wychwyt zwrotny noradrenaliny, wykazuje mniejszą skłonność do hamowania przeciwnadciśnieniowego działania guanetydyny.
Paroksetyna w leczeniu zaburzeń depresyjnych wykazuje skuteczność porównywalną ze standardowymi lekami przeciwdepresyjnymi.
Istnieją również dowody na to, że paroksetyna może mieć wartość terapeutyczną u pacjentów, którzy nie reagują na standardowe leczenie.
Podanie dawki rano nie wpływa negatywnie na jakość ani długość snu. Ponadto pacjenci mogą zgłaszać poprawę snu, gdy reagują na terapię paroksetyną.
Analiza samobójstw u dorosłych
Analiza swoista dla paroksetyny badań klinicznych przeprowadzonych w porównaniu z placebo u dorosłych pacjentów z zaburzeniami psychicznymi wykazała większą częstość zachowań samobójczych u młodych dorosłych (w wieku od 18 do 24 lat) leczonych paroksetyną w porównaniu z placebo (2,19% w porównaniu do 0,92%) . W starszej grupie wiekowej nie zaobserwowano takiego wzrostu. U dorosłych (w każdym wieku) z dużą depresją obserwowano zwiększoną częstość zachowań samobójczych u pacjentów leczonych paroksetyną w porównaniu z placebo (0,32% w porównaniu do 0,05%); wszystkie zdarzenia były próbami samobójczymi. Jednak większość takich prób paroksetyny (8 z 11) miała miejsce u młodych dorosłych (patrz również punkt 4.4).
Odpowiedź na dawkę
W badaniach z ustaloną dawką krzywa odpowiedzi na dawkę jest płaska, co wskazuje na brak korzyści w zakresie skuteczności stosowania dawek wyższych niż zalecane.Jednak istnieją pewne dane kliniczne sugerujące, że późniejsze zwiększanie dawki może być korzystne dla niektórych pacjentów.
Skuteczność długoterminowa
Długoterminową skuteczność paroksetyny w depresji wykazano w 52-tygodniowym badaniu podtrzymującym zaprojektowanym w celu oceny zapobiegania nawrotom: nawroty u pacjentów leczonych paroksetyną (20-40 mg na dobę) wystąpiły w 12% przypadków, w porównaniu z 28% przypadków u pacjentów przyjmujących placebo.
Długoterminową skuteczność paroksetyny w leczeniu OCD zbadano w trzech 24-tygodniowych badaniach podtrzymujących, zaprojektowanych w celu oceny zapobiegania nawrotom.W jednym z trzech badań uzyskano istotną różnicę w odsetku pacjentów z nawrotami między paroksetyną ( 38%) i placebo (59%).
Długoterminową skuteczność paroksetyny w leczeniu lęku napadowego wykazano w 24-tygodniowym badaniu podtrzymującym zaprojektowanym w celu oceny zapobiegania nawrotom: nawroty u pacjentów leczonych paroksetyną (10-40 mg na dobę) wystąpiły w 5% przypadków, w porównaniu z 30% pacjentów przyjmujących placebo. Zostało to poparte 36-tygodniowym badaniem podtrzymującym.
Nie wykazano wystarczająco długofalowej skuteczności paroksetyny w leczeniu zaburzeń lękowych społecznych i uogólnionych oraz zespołu stresu pourazowego.
Zdarzenia niepożądane obserwowane w badaniach klinicznych u dzieci
Podczas krótkoterminowych badań klinicznych (do 10-12 tygodni) u dzieci i młodzieży, następujące działania niepożądane obserwowano u pacjentów leczonych paroksetyną z częstością co najmniej 2% pacjentów, a zdarzenia te występowały z częstością co najmniej dwukrotnie wyższe niż placebo: nasilenie zachowań samobójczych (w tym prób samobójczych i myśli samobójczych), zachowania samookaleczające i nasilenie wrogiego nastawienia.Myśli samobójcze i próby samobójcze obserwowano głównie w badaniach klinicznych z udziałem młodzieży z ciężkimi zaburzeniami depresyjnymi. postawa występowała szczególnie u dzieci z OCD, szczególnie u dzieci poniżej 12. roku życia. apetyt, drżenie, pocenie się, hiperkineza, pobudzenie, labilność emocjonalna (w tym płacz i wahania nastroju).
W badaniach, w których stosowano schemat zmniejszania dawki, objawami zgłaszanymi w fazie zmniejszania dawki lub po odstawieniu paroksetyny, obserwowanymi z częstością co najmniej 2% pacjentów i występującymi z co najmniej dwukrotnie większą częstością niż placebo, były: chwiejność emocjonalna (w tym płacz, wahania nastroju, samookaleczenia, myśli samobójcze i próby samobójcze), nerwowość, zawroty głowy, nudności i ból brzucha (patrz punkt 4.4 Specjalne ostrzeżenia i środki ostrożności dotyczące stosowania).
W pięciu badaniach w grupach równoległych, trwających od ośmiu tygodni do ośmiu miesięcy, zdarzenia niepożądane związane z krwawieniem, głównie dotyczące skóry i błon śluzowych, obserwowano z częstością 1,74% u pacjentów leczonych paroksetyną w porównaniu z częstością 0,74% obserwowaną u pacjentów leczonych placebo.
05.2 "Właściwości farmakokinetyczne -
Wchłanianie
Paroksetyna jest dobrze wchłaniana po podaniu doustnym i podlega metabolizmowi pierwszego przejścia.
Ze względu na metabolizm pierwszego przejścia, ilość paroksetyny dostępna w krążeniu ogólnoustrojowym jest mniejsza niż wchłaniana z przewodu pokarmowego. W przypadku zwiększonego obciążenia organizmu po podaniu większych dawek pojedynczych lub dawek wielokrotnych dochodzi do częściowego wysycenia efektu pierwszego przejścia i zmniejszenia klirensu osoczowego. Prowadzi to do nieproporcjonalnego wzrostu stężenia paroksetyny w osoczu, a zatem parametry farmakokinetyczne nie są stałe, co skutkuje kinetyka nieliniowa, jednak nieliniowość jest na ogół niewielka i ogranicza się do tych osobników, którzy osiągają niskie stężenia w osoczu przy niskich dawkach.
Poziomy ogólnoustrojowe w stanie stacjonarnym są osiągane w ciągu 7-14 dni od rozpoczęcia leczenia preparatami o natychmiastowym lub kontrolowanym uwalnianiu, a farmakokinetyka nie wydaje się zmieniać podczas długotrwałego leczenia.
Dystrybucja
Paroksetyna jest szeroko rozpowszechniona w tkankach, a obliczenia farmakokinetyczne wskazują, że tylko 1% paroksetyny obecnej w organizmie znajduje się w osoczu. Około 95% paroksetyny obecnej w osoczu wiąże się z białkami w stężeniach terapeutycznych.
Nie wykazano korelacji między stężeniami paroksetyny w osoczu a skutkami klinicznymi (zdarzeniami niepożądanymi i skutecznością).
Biotransformacja
Głównymi metabolitami paroksetyny są polarne i sprzężone produkty utleniania i metylacji, które są łatwo usuwane. Ze względu na ich względny brak aktywności farmakologicznej, jest bardzo mało prawdopodobne, że przyczynią się one do działania terapeutycznego paroksetyny.
Metabolizm nie narusza selektywności działania paroksetyny na neuronalny wychwyt zwrotny serotoniny.
Eliminacja
Wydalanie z moczem niezmienionej paroksetyny wynosi na ogół mniej niż 2%, podczas gdy metabolitów około 64% dawki. Około 36% dawki jest wydalane z kałem, prawdopodobnie z żółcią, z czego niezmieniona paroksetyna stanowi mniej niż „1% dawki. W ten sposób paroksetyna jest prawie całkowicie eliminowana przez metabolizm.
Wydalanie metabolitów jest dwufazowe i początkowo jest wynikiem metabolizmu pierwszego przejścia, a następnie jest kontrolowane przez ogólnoustrojową eliminację paroksetyny.
Okres półtrwania w fazie eliminacji jest zmienny, ale zazwyczaj wynosi około jednego dnia.
Specjalne populacje pacjentów
Osoby w podeszłym wieku i niewydolność nerek/wątroby
U osób w podeszłym wieku oraz u osób z ciężką niewydolnością nerek i u osób z niewydolnością wątroby obserwowano zwiększenie stężenia paroksetyny w osoczu, ale zakres stężeń w osoczu jest podobny jak u zdrowych osób dorosłych.
05.3 Przedkliniczne dane o bezpieczeństwie -
Badania toksykologiczne przeprowadzono na małpach rezus i szczurach albinosach; u obu gatunków profil metaboliczny jest podobny do opisanego u ludzi. Zgodnie z oczekiwaniami w przypadku amin lipofilowych, w tym trójpierścieniowych leków przeciwdepresyjnych, u szczurów wykryto fosfolipidozę. zalecany zakres dawek klinicznych.
Rakotwórczość: W dwuletnich badaniach przeprowadzonych na myszach i szczurach paroksetyna nie wykazywała działania rakotwórczego.
Genotoksyczność: W serii testów nie zaobserwowano genotoksyczności in vitro I in vivo.
Badania toksycznego wpływu na reprodukcję na szczurach wykazały, że paroksetyna wpływa na płodność samców i samic poprzez zmniejszenie wskaźnika płodności i wskaźnika ciąż.U szczurów zaobserwowano wzrost śmiertelności potomstwa i opóźnienie kostnienia. Prawdopodobnie są one związane z toksycznością dla matki i nie są brane pod uwagę mieć bezpośredni wpływ na płód/noworodka.
06.0 INFORMACJE FARMACEUTYCZNE -
06.1 Substancje pomocnicze -
Tablety
Rdzeń tabletu : dwuzasadowy fosforan wapnia dwuwodny (E341), sól sodowa karboksymetyloskrobi (typ A), magnezu stearynian (E470b).
Powłoka tabletu : hypromeloza (E464), makrogol 400, polisorbat 80 (E433), dwutlenek tytanu (E171).
Zawiesina doustna
Potas polakryliny, celuloza dyspergowalna (E460), glikol propylenowy, glicerol (E422), sorbitol (E420), parahydroksybenzoesan metylu (E218), parahydroksybenzoesan propylu (E216), dwuwodny cytrynian sodu (E331), bezwodny kwas cytrynowy (E330), sacharyna ( E954), naturalny aromat pomarańczowy, naturalny aromat cytrynowy, barwnik żółtopomarańczowy FCF (E110), emulsja simetikonowa, woda oczyszczona.
06.2 Niezgodność "-
Nieistotne.
06.3 Okres ważności "-
Tablety
3 lata.
Zawiesina doustna
2 lata (1 miesiąc po pierwszym otwarciu).
06.4 Specjalne środki ostrożności przy przechowywaniu -
Tablety
Nie przechowywać w temperaturze powyżej 30°C.
Przechowywać w oryginalnym opakowaniu, aby chronić je przed światłem
Zawiesina doustna
Nie przechowywać w temperaturze powyżej 25°C.
06.5 Rodzaj opakowania bezpośredniego i zawartość opakowania -
Tablety
Blister z zabezpieczeniem przed dziećmi z nieprzezroczystego polichlorku winylu (PVC), z dnem aluminiowo-papierowym. Można również stosować plastikowe pojemniki (butelki) z polipropylenu, z zamknięciem polietylenowym.
Wielkości opakowań: 50x1, 4, 10, 14, 20, 28, 30, 50, 56, 60, 98, 100, 250 i 500 tabletek.
Nie wszystkie rozmiary opakowań mogą być wprowadzone na rynek.
Zawiesina doustna
Butelka ze szkła oranżowego z zamknięciem z polipropylenu zabezpieczającego przed dostępem dzieci i uszczelką zabezpieczającą z polietylenu.
Dołączona jest polipropylenowa miarka.
Opakowanie: 150 ml
06.6 Instrukcje użytkowania i obsługi -
Brak specjalnych instrukcji.
07.0 POSIADACZ „POZWOLENIA NA DOPUSZCZENIE DO OBROTU” -
GlaxoSmithKline S.p.A. - Via A. Fleming 2 - Werona
08.0 NUMER POZWOLENIA NA DOPUSZCZENIE DO OBROTU -
Eutimil 20 mg tabletki powlekane – 12 tabletek – A.I.C. n. 027964016
Eutimil 20 mg tabletki powlekane - 28 tabletek - A.I.C. n. 027964030
Eutimil 20 mg tabletki powlekane – 50 tabletek – A.I.C. n. 027964042
Eutimil 2 mg/ml zawiesina doustna – butelka 150 ml – A.I.C. n. 027964028
09.0 DATA PIERWSZEGO ZEZWOLENIA LUB PRZEDŁUŻENIA ZEZWOLENIA -
12 tabletek powlekanych 20 mg: 07.06.1993 / 18.06.2012
28 tabletek powlekanych 20 mg: 31.05.1999 / 18.06.2012
50 tabletek powlekanych 20 mg: 06.12.1999 / 18.06.2012
Butelka 150 ml zawiesiny doustnej 2 mg/ml: 10.04.2000 / 18.06.2012
10.0 DATA ZMIAN TEKSTU -
10/2015