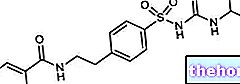
Składniki aktywne: Imikwimod
Krem Aldara 5%
Dlaczego stosuje się Aldarę? Po co to jest?
Krem Aldara można stosować w trzech różnych sytuacjach.
Lekarz może przepisać krem Aldara w celu leczenia:
- Kłykciny kończyste (kłykciny kończyste), które pojawiają się na powierzchni genitaliów (narządów płciowych) i wokół odbytu (obszar okołoodbytowy)
- Powierzchowny rak podstawnokomórkowy.
Jest to powszechny, wolno rozwijający się rak skóry z bardzo małą szansą na rozprzestrzenienie się na inne części ciała. Zwykle występuje u osób starszych lub w średnim wieku, szczególnie o jasnej karnacji i jest spowodowane nadmierną ekspozycją na światło słoneczne. Nieleczony rak podstawnokomórkowy może szpecić, szczególnie na twarzy. Dlatego ważne jest, aby to rozpoznać i interweniować wcześnie.
- Rogowacenie słoneczne.
Rogowacenie słoneczne charakteryzuje się występowaniem szorstkich obszarów skóry u osób, które w ciągu życia były nadmiernie wystawione na działanie promieni słonecznych. Niektóre z nich są kolorowe, inne szarawe, różowe, czerwone lub brązowe. Mogą być płaskie i częściowo zachodzące na siebie lub uniesione, szorstkie, twarde i brodawkowate. Lek Aldara należy stosować w przypadku płaskiego rogowacenia słonecznego twarzy i skóry głowy u pacjentów ze zdrowym układem odpornościowym tylko wtedy, gdy lekarz uznał, że Aldara jest najwłaściwszym sposobem leczenia.
Krem Aldara wspomaga układ odpornościowy organizmu w wytwarzaniu substancji fizjologicznych, które pomagają zwalczać powierzchownego raka podstawnokomórkowego, rogowacenie słoneczne lub wirusa odpowiedzialnego za brodawki.
Przeciwwskazania Kiedy nie należy stosować leku Aldara
Nie stosować kremu Aldara:
- W przypadku nadwrażliwości (alergii) na imikwimod (substancję czynną) lub którykolwiek ze składników kremu Aldara.
Dzieci i młodzież:
- Nie zaleca się stosowania u dzieci i młodzieży.
Środki ostrożności dotyczące stosowania Informacje ważne przed zastosowaniem leku Aldara
- Jeśli pacjent stosował wcześniej krem Aldara lub inny podobny lek, należy powiedzieć o tym lekarzowi przed rozpoczęciem leczenia.
- Poinformuj lekarza, jeśli masz choroby układu odpornościowego.
- Nie należy stosować kremu Aldara, dopóki leczony obszar nie zagoi się po wcześniejszym leczeniu medycznym lub chirurgicznym.
- Unikaj kontaktu z oczami, ustami i nozdrzami. W przypadku przypadkowego kontaktu krem usunąć spłukując wodą.
- Nie nakładaj kremu na obszary wewnętrzne.
- Nie nakładaj więcej kremu niż zalecił lekarz.
- Po nałożeniu kremu Aldara nie należy przykrywać brodawek bandażami itp.
- Jeśli odczuwasz dyskomfort w dotkniętym obszarze, zmyj krem, myjąc go łagodnym mydłem i wodą. Jak tylko problem zniknie, możesz wznowić swoje aplikacje.
- Należy poinformować lekarza, jeśli u pacjenta występują nieprawidłowa morfologia krwi (morfologia krwi).
Ze względu na sposób działania kremu Aldara istnieje możliwość, że krem może pogorszyć wcześniej istniejący stan zapalny w obszarze zabiegowym.
- Jeśli jesteś leczony z powodu brodawek narządów płciowych, postępuj zgodnie z następującymi dodatkowymi środkami ostrożności:
Mężczyźni z brodawkami pod napletkiem powinni codziennie wycofywać napletek i myć spód. Jeśli to mycie nie jest wykonywane codziennie, jest bardzo prawdopodobne, że mogą pojawić się objawy usztywniającego obrzęku i utraty wyściółki skóry, a w konsekwencji trudności w cofnięciu napletka. W przypadku wystąpienia takich objawów należy natychmiast przerwać leczenie i poinformować o tym lekarza.
Jeśli masz otwarte rany: nie rozpoczynaj leczenia kremem Aldara, dopóki całkowicie się nie zagoją.
Jeśli masz brodawki wewnętrzne: Nie należy stosować kremu Aldara w cewce moczowej (otworze, przez który przepływa mocz), pochwie, szyjce macicy ani w innym miejscu wewnątrz odbytu (odbytnicy). Nie należy stosować tego leku przez więcej niż jeden cykl leczenia, jeśli lekarz zdiagnozował u Ciebie poważne problemy z układem odpornościowym, albo z powodu choroby, albo z powodu leków, które już stosujesz.
Jeśli jesteś nosicielem wirusa HIV, musisz poinformować o tym swojego lekarza, ponieważ wykazano, że krem Aldara ma ograniczoną skuteczność w tej kategorii pacjentów.
Jeśli zdecydujesz się na odbycie stosunku płciowego, gdy brodawki nadal są obecne, nałóż krem Aldara po, a nie przed stosunkiem. Krem Aldara może uszkodzić prezerwatywy lub membrany, dlatego nie należy go pozostawiać na skórze podczas stosunku płciowego. Pamiętaj, że krem Aldara nie chroni przed ryzykiem przeniesienia wirusa HIV ani innych chorób przenoszonych drogą płciową.
- Jeśli pacjent jest leczony z powodu raka podstawnokomórkowego lub rogowacenia słonecznego, należy postępować zgodnie z poniższymi dodatkowymi środkami ostrożności:
Podczas leczenia kremem Aldara nie należy używać lamp ani łóżek opalających i unikać ekspozycji na światło słoneczne w jak największym stopniu. Wychodząc z domu noś odzież ochronną i kapelusze z szerokim rondem.
Podczas terapii kremem Aldara i do czasu gojenia obszar leczenia prawdopodobnie będzie wyglądał zupełnie inaczej niż normalna skóra.
Interakcje Jakie leki lub pokarmy mogą zmienić działanie Aldara
Należy powiedzieć lekarzowi lub farmaceucie, jeśli pacjent przyjmuje lub ostatnio przyjmował jakiekolwiek inne leki, nawet te wydawane bez recepty.
Nie są znane leki niezgodne z kremem Aldara.
Ostrzeżenia Ważne jest, aby wiedzieć, że:
Ciąża i karmienie piersią:
Przed zażyciem jakiegokolwiek leku należy zasięgnąć porady lekarza lub farmaceuty.
Należy poinformować lekarza, jeśli pacjentka jest w ciąży lub planuje zajść w ciążę, a lekarz wyjaśni ryzyko i korzyści związane ze stosowaniem kremu Aldara podczas ciąży. Badania na zwierzętach nie wykazały żadnego bezpośredniego ani pośredniego szkodliwego wpływu na ciążę.
Nie należy karmić piersią podczas leczenia kremem Aldara, ponieważ nie wiadomo, czy imikwimod przenika do mleka ludzkiego.
Ważne informacje o niektórych składnikach kremu Aldara:
Hydroksybenzoesan metylu (E218) i hydroksybenzoesan propylu (E216) mogą powodować reakcje alergiczne (prawdopodobnie opóźnione). Alkohol cetylowy i stearylowy mogą powodować miejscowe reakcje skórne (takie jak kontaktowe zapalenie skóry).
Dawka, sposób i czas podania Jak stosować Aldara: dawkowanie
Dzieci i młodzież:
Nie zaleca się stosowania u dzieci i młodzieży.
Dorośli ludzie:
Krem Aldara należy zawsze stosować zgodnie z zaleceniami lekarza. W razie wątpliwości należy zwrócić się do lekarza lub farmaceuty.
Dokładnie umyj ręce przed i po nałożeniu kremu.
Po nałożeniu kremu Aldara nie należy zakrywać leczonego obszaru bandażami lub plastrami. Po każdym użyciu kremu otwieraj nową saszetkę. Wyrzucić saszetkę z kremem pozostałym po użyciu.Nie przechowywać otwartej saszetki do późniejszego użycia.
Częstotliwość i czas trwania leczenia są różne w zależności od tego, czy dotyczą brodawek narządów płciowych, raka podstawnokomórkowego czy rogowacenia słonecznego (patrz szczegółowe instrukcje dla każdego wskazania).
Instrukcja aplikacji kremu Aldara
- Jeśli jesteś leczony z powodu brodawek narządów płciowych:
Instrukcja składania wniosków - (poniedziałek, środa i piątek)
- Przed pójściem spać umyj ręce i obszar, który ma być leczony, łagodnym mydłem i wodą. Wysusz dobrze.
- Otwórz nową saszetkę i wyciśnij trochę kremu na opuszki palców.
- Cienką warstwę kremu Aldara nanieść na wcześniej umyte i osuszone miejsca brodawek i delikatnie masować, aż krem całkowicie się wchłonie.
- Po nałożeniu kremu wyrzuć otwartą saszetkę i umyj ręce wodą z mydłem.
- Pozostaw krem Aldara na brodawkach na około 6-10 godzin. Unikaj kąpieli lub prysznica w tym czasie.
- Po około 6-10 godzinach umyj miejsce nałożenia kremu Aldara łagodnym mydłem i wodą.
Nakładaj krem Aldara 3 razy w tygodniu. Na przykład nakładaj krem w poniedziałki, środy i piątki. Każda saszetka zawiera ilość kremu wystarczającą do pokrycia brodawek o powierzchni 20 cm2.
Mężczyźni z brodawkami znajdującymi się pod napletkiem będą musieli cofać go i myć obszar codziennie (patrz sekcja „Zachować szczególną ostrożność”).
Kontynuuj stosowanie kremu Aldara zgodnie z instrukcją, aż do całkowitego wygojenia brodawek (około połowa kobiet i mężczyzn, którzy osiągnęli pełną regenerację, ma kurację odpowiednio przez 8 i 12 tygodni, chociaż w niektórych przypadkach brodawki mogą się zagoić. 4 tygodnie leczenia).
Nie stosować kremu Aldara dłużej niż 16 tygodni w leczeniu każdego epizodu brodawek.
W przypadku wrażenia, że działanie kremu Aldara jest za mocne lub za słabe, należy poinformować o tym lekarza lub farmaceutę.
- W przypadku leczenia raka podstawnokomórkowego:
Instrukcja składania wniosków - (poniedziałek, wtorek, środa, czwartek i piątek) 1
- Przed pójściem spać umyj ręce i obszar, który ma być leczony, łagodnym mydłem i wodą. Wysusz dobrze.
- Otwórz nową saszetkę i wyciśnij trochę kremu na opuszki palców.
- Nałóż krem Aldara na dotknięty obszar i 1 cm (około 0,5 cala) otaczającego obszaru. Delikatnie masuj obszar, aż krem całkowicie się wchłonie.
- Po nałożeniu kremu otwartą saszetkę należy wyrzucić.Umyć ręce wodą z mydłem.
- Pozostaw krem Aldara na skórze na około 8 godzin. Unikaj kąpieli lub prysznica w tym czasie. 6. Po około 8 godzinach umyj miejsce nałożenia kremu Aldara łagodnym mydłem i wodą.
Nakładaj tyle kremu Aldara, aby pokryć leczony obszar i 1 cm otaczającego obszaru, codziennie przez 5 kolejnych dni w tygodniu przez 6 tygodni. Na przykład nakładaj krem od poniedziałku do piątku. Nie nakładaj kremu w soboty i niedziele.
- Jeśli pacjent jest leczony z powodu rogowacenia słonecznego
Instrukcja składania wniosków - (poniedziałek, środa i piątek)
- Przed pójściem spać umyj ręce i obszar, który ma być leczony, łagodnym mydłem i wodą. Wysusz dobrze.
- Otwórz nową saszetkę i wyciśnij trochę kremu na opuszki palców.
- Nakładaj krem tylko na dotknięty obszar. Delikatnie masuj obszar, aż krem całkowicie się wchłonie.
- Po nałożeniu kremu otwartą saszetkę należy wyrzucić.Umyć ręce wodą z mydłem.
- Pozostaw krem Aldara na skórze na około 8 godzin. Unikaj kąpieli lub prysznica w tym czasie.
- Po około 8 godzinach umyj miejsce aplikacji kremu Aldara łagodnym mydłem i wodą.
Nakładaj krem Aldara 3 razy w tygodniu. Na przykład nałóż krem w poniedziałek, środę i piątek. Każda saszetka zawiera wystarczającą ilość kremu, aby pokryć powierzchnię 25 cm2 (około 4 cale2). Kontynuuj kurację przez 4 tygodnie. Cztery tygodnie po zakończeniu pierwszego zabiegu lekarz przyjrzy się skórze. Jeśli zmiany nie zniknęły, może być konieczne dodatkowe 4 tygodnie leczenia.
Przedawkowanie Co zrobić w przypadku przyjęcia zbyt dużej dawki leku Aldara
Zastosowanie większej niż zalecana dawki kremu Aldara:
Nadmiar usunąć, zmyjąc go łagodnym mydłem i wodą.Po ustąpieniu jakiejkolwiek reakcji skórnej można wznowić leczenie.W przypadku przypadkowego połknięcia kremu Aldara należy skontaktować się z lekarzem.
W przypadku pominięcia zastosowania kremu Aldara:
W przypadku pominięcia dawki, należy jak najszybciej nałożyć krem i kontynuować zgodnie z wcześniej ustalonym harmonogramem.
Nie nakładaj kremu częściej niż raz dziennie.
W przypadku dalszych pytań dotyczących stosowania tego produktu należy zwrócić się do lekarza lub farmaceuty.
Skutki uboczne Jakie są skutki uboczne Aldara
Częstotliwość działań niepożądanych określa się w następujący sposób:
Bardzo częste działania niepożądane (mogą wystąpić u więcej niż 1 na 10 pacjentów)
Częste działania niepożądane (mogą wystąpić u mniej niż 1 na 10 pacjentów)
Niezbyt częste działania niepożądane (mogą wystąpić u mniej niż 1 na 100 pacjentów).
Rzadkie działania niepożądane (mogą wystąpić u mniej niż 1 na 1000 pacjentów).
Bardzo rzadkie działania niepożądane (mogą wystąpić u mniej niż 1 na 10 000 pacjentów).
Jak każdy lek, Aldara może powodować działania niepożądane, chociaż nie u każdego one wystąpią.
W przypadku złego samopoczucia podczas przyjmowania kremu Aldara należy jak najszybciej poinformować o tym lekarza lub farmaceutę.
Niektórzy pacjenci obserwowali zmiany koloru skóry w miejscu nałożenia kremu Aldara. Chociaż zmiany te na ogół ulegają poprawie z czasem, u niektórych pacjentów mogą mieć trwały charakter.
Jeśli Twoja skóra źle reaguje na nałożenie kremu Aldara, należy przerwać kurację, przemyć obszar łagodnym mydłem i wodą i skontaktować się z lekarzem lub farmaceutą.
U niektórych pacjentów wykazano zmniejszenie liczby komórek krwi. Zmniejszenie liczby komórek krwi może zwiększyć podatność na infekcje, ułatwić powstawanie siniaków lub zmęczenie.
Rzadko zgłaszano ciężkie reakcje skórne. Jeśli zauważysz zmiany lub plamy na skórze, które zaczynają się jako małe czerwone obszary i powiększają się, aby upodobnić się do małych zmian w kształcie tarczy, którym towarzyszą objawy, takie jak swędzenie, gorączka, ogólne złe samopoczucie, problemy ze stawami, zaburzenia widzenia, pieczenie, ból lub swędzące oczy i ból ust, należy przerwać stosowanie kremu Aldara i natychmiast powiadomić lekarza.
U niewielkiej liczby pacjentów wystąpiła utrata włosów w leczonym obszarze lub okolicy.
W przypadku nasilenia się któregokolwiek z działań niepożądanych lub zauważenia jakichkolwiek działań niepożądanych niewymienionych w tej ulotce, należy poinformować o tym lekarza lub farmaceutę.
- Jeśli jesteś leczony z powodu brodawek narządów płciowych:
Wiele niepożądanych efektów kremu Aldara wynika z jego miejscowego działania na skórę.
Bardzo częste objawy to zaczerwienienie (u 61% pacjentów), nadżerki (u 30% pacjentów), łuszczenie i obrzęk. Możliwe jest również wystąpienie podskórnych stwardnień, drobnych owrzodzeń, strupów podczas procesu gojenia oraz małych podskórnych pęcherzy. Może również wystąpić swędzenie (u 32% pacjentów), pieczenie (u 26% pacjentów) lub ból (u 8% pacjentów) w miejscach nałożenia kremu Aldara.Większość z tych reakcji jest umiarkowana. do normy w ciągu 2 tygodni od zaprzestania stosowania.
U niektórych pacjentów (4% lub mniej) zgłaszano ból głowy, niezbyt często gorączkę i zespół grypowy oraz bóle mięśni i stawów: wypadanie macicy; ból podczas stosunku u kobiet; trudności z erekcją; zwiększona potliwość; uczucie mdłości; objawy żołądkowe i jelitowe; dzwonienie lub dzwonienie w uszach; zaczerwienienie; zmęczenie; zawroty głowy; migrena; mrowienie; bezsenność, depresja; brak apetytu; powiększone gruczoły; infekcje bakteryjne, grzybicze i wirusowe (np. opryszczka wargowa); infekcje pochwy i kandydoza drogi doustnej; kaszel i przeziębienie z bólem gardła.
Poważne lub bolesne reakcje występowały bardzo rzadko, szczególnie w przypadku nadmiernego stosowania produktu w stosunku do zalecanej ilości. Bolesne reakcje skórne w otworze pochwy utrudniają kobietom oddawanie moczu. W takich sytuacjach należy natychmiast zgłosić się do lekarza.
- Jeśli jesteś leczony z powodu raka podstawnokomórkowego:
Wiele działań niepożądanych kremu Aldara wynika z jego miejscowego działania na skórę.Miejscowe reakcje skórne mogą być oznaką prawidłowego działania leku.
Bardzo często na leczonej skórze może być wyczuwalne lekkie swędzenie.
Częste objawy to: mrowienie, niewielki obrzęk skóry, ból, pieczenie, podrażnienie, krwawienie, zaczerwienienie lub wysypka.
Jeśli w trakcie leczenia reakcja skórna stanie się nadmiernie uciążliwa, należy skontaktować się z lekarzem. Mogą zalecić przerwanie stosowania kremu Aldara na kilka dni.Jeśli masz ropę lub inne objawy infekcji, należy porozmawiać z lekarzem.Oprócz reakcji skórnych, innymi częstymi objawami są obrzęk węzłów chłonnych i ból pleców.
Niezbyt często niektórzy pacjenci zgłaszali zmiany w miejscu aplikacji (wydzielina, zapalenie, obrzęk, strupy, zmiany skórne, pęcherze, zapalenie skóry) lub drażliwość, nudności, suchość w ustach, objawy grypy i zmęczenie.
- Jeśli pacjent jest leczony z powodu rogowacenia słonecznego
Wiele działań niepożądanych kremu Aldara wynika z jego miejscowego działania na skórę.Miejscowe reakcje skórne mogą być oznaką prawidłowego działania leku.
Bardzo często na leczonej skórze można wyczuć lekkie swędzenie
Częste skutki to: ból, pieczenie, podrażnienie lub zaczerwienienie. Jeśli w trakcie leczenia reakcja skórna stanie się nadmiernie uciążliwa, należy skontaktować się z lekarzem. Może to zalecić zaprzestanie stosowania kremu Aldara na kilka dni (tj. odpoczynek od leczenia).
Jeśli masz ropę lub inne oznaki infekcji, porozmawiaj z lekarzem. Oprócz reakcji skórnych innymi częstymi skutkami są bóle głowy, anoreksja, nudności, bóle mięśni i stawów oraz zmęczenie.
Niezbyt często niektórzy pacjenci obserwowali zmiany w miejscu podania (krwawienie, stan zapalny, wydzielina, uczulenie, obrzęk, niewielki obrzęk skóry, dreszcze, tworzenie się strupów lub blizn, owrzodzenie lub uczucie ciepła lub dyskomfortu) lub zapalenie błony śluzowej nosa. , zatkany nos, objawy grypy lub grypy, depresja, podrażnienie oczu, obrzęk powiek, ból gardła, biegunka, rogowacenie słoneczne, zaczerwienienie, obrzęk twarzy, owrzodzenia, ból kończyn, gorączka, osłabienie lub drżenie.
Wygaśnięcie i przechowywanie
Przechowywać w miejscu niedostępnym i niewidocznym dla dzieci.
Nie przechowywać w temperaturze powyżej 25°C
Nie używać po upływie daty ważności podanej na opakowaniu.
Po otwarciu saszetek nie wolno ponownie używać
Leków nie należy wyrzucać do kanalizacji ani domowych pojemników na odpadki. Należy zapytać farmaceutę, jak usunąć leki, których się już nie używa, co pomoże chronić środowisko.
Co zawiera krem Aldara
- Substancją czynną jest imikwimod. Każda saszetka zawiera 250 mg kremu (100 mg kremu zawiera 5 mg imikwimodu).
- Pozostałe składniki to: kwas izostearynowy, alkohol benzylowy, alkohol cetylowy, alkohol stearylowy, wazelina biała, polisorbat 60, stearynian sorbitanu, glicerol, hydroksybenzoesan metylu (E218), hydroksybenzoesan propylu (E216), guma ksantanowa, woda oczyszczona.
Jak wygląda krem Aldara i co zawiera opakowanie
- Każda saszetka kremu Aldara 5% zawiera 250 mg żółtawobiałego kremu.
- Każde opakowanie zawiera 12 lub 24 jednorazowych saszetek z folii poliestrowej/aluminiowej. Nie wszystkie rozmiary opakowań mogą być wprowadzone na rynek.
Ulotka pakietu źródłowego: AIFA (Włoska Agencja Leków). Treść opublikowana w styczniu 2016 r. Przedstawione informacje mogą być nieaktualne.
Aby mieć dostęp do najbardziej aktualnej wersji, warto wejść na stronę AIFA (Włoskiej Agencji Leków). Zastrzeżenie i przydatne informacje.
01.0 NAZWA PRODUKTU LECZNICZEGO
ALDARA 5% KREM
02.0 SKŁAD JAKOŚCIOWY I ILOŚCIOWY
Każda saszetka 250 mg kremu zawiera 12,5 mg imikwimodu (5%).
100 mg kremu zawiera 5 mg imikwimodu.
Substancje pomocnicze:
hydroksybenzoesan metylu (E218)
hydroksybenzoesan propylu (E216)
alkohol cetylowy
sterylny alkohol
Pełny wykaz substancji pomocniczych, patrz punkt 6.1.
03.0 POSTAĆ FARMACEUTYCZNA
Krem
Krem o żółtawo-białym kolorze
04.0 INFORMACJE KLINICZNE
04.1 Wskazania terapeutyczne
Imikwimod w kremie jest wskazany do miejscowego leczenia:
Kłykciny kończyste zewnętrzne narządów płciowych i okołoodbytniczych (kłykciny kończyste) u dorosłych pacjentów
Małe powierzchowne raki podstawnokomórkowe (sBCC) u dorosłych pacjentów
Klinicznie typowe niehipertroficzne, niehiperkeratotyczne rogowacenie słoneczne (AK) obecne na twarzy i czaszce u dorosłych pacjentów z prawidłową odpornością, gdy wielkość lub liczba zmian ogranicza „skuteczność i/lub akceptowalność” krioterapii lub gdy inne opcje leczenia miejscowego są przeciwwskazane lub nieodpowiednie.
04.2 Dawkowanie i sposób podawania
Dawkowanie
Częstotliwość stosowania i czas trwania leczenia imikwimodem w kremie różni się w zależności od różnych wskazań.
Brodawki zewnętrznych narządów płciowych u dorosłych pacjentów:
Imiquimod krem należy nakładać 3 razy w tygodniu (na przykład: poniedziałek, środa i piątek lub wtorek, czwartek i sobota) przed snem i musi pozostać na skórze przez okres 6-10 godzin.
Leczenie imikwimodem w kremie należy kontynuować do zniknięcia widocznych brodawek narządów płciowych lub okołoodbytniczych lub przez maksymalnie 16 tygodni na jeden epizod brodawek.
Ilość, która ma być zastosowana, patrz rozdział 4.2 Metoda aplikacji.
Powierzchowne raki podstawnokomórkowe u dorosłych pacjentów:
Nakładaj imikwimod w kremie przez 6 tygodni, 5 razy w tygodniu (np. od poniedziałku do piątku) przed pójściem spać i pozostaw na około 8 godzin.
Ilość, która ma być zastosowana, patrz rozdział 4.2 Metoda aplikacji.
Rogowacenie słoneczne u dorosłych pacjentów
Leczenie musi rozpocząć i monitorować lekarz. Imikwimod w kremie należy nakładać 3 razy w tygodniu (np. w poniedziałek, środę i piątek) przez 4 tygodnie przed pójściem spać i pozostawić do działania na skórę na około 8 godzin. Należy nałożyć odpowiednią dawkę kremu, aby pokryć leczony obszar.Gojenie rogowacenia słonecznego należy ocenić po kolejnych 4 tygodniach od zakończenia leczenia.Jeżeli objawy rogowacenia słonecznego utrzymują się na leczonym obszarze, leczenie należy powtórzyć do kolejne 4 tygodnie.
Maksymalna zalecana dawka to jedna saszetka. Maksymalny zalecany czas trwania leczenia to 8 tygodni.
Należy rozważyć „przerwanie leczenia”, jeśli wystąpią intensywne miejscowe reakcje zapalne (patrz punkt 4.4) lub jeśli „zakażenie” zostanie wykryte w leczonym obszarze. W tym ostatnim przypadku należy zastosować odpowiednie środki. Każdy okres leczenia nie powinien przekraczać 4 tygodni, nawet w przypadku pominięcia dawek lub okresów karencji.
Jeśli leczona zmiana lub zmiany wykazują niepełną odpowiedź na badanie podejmować właściwe kroki 4-8 tygodni po drugim okresie leczenia należy zastosować inną terapię (patrz punkt 4.4).
Informacje mające zastosowanie do wszystkich wskazań:
W przypadku pominięcia dawki pacjent powinien jak najszybciej nałożyć krem, kontynuując zgodnie z ustalonym harmonogramem. Nie należy jednak nakładać kremu częściej niż raz dziennie.
Pacjenci pediatryczni
Nie zaleca się stosowania imikwimodu u dzieci i młodzieży.Brak dostępnych danych dotyczących stosowania imikwimodu u dzieci i młodzieży w zatwierdzonych wskazaniach.
Produktu Aldara nie należy stosować u dzieci z mięczakiem zakaźnym ze względu na brak skuteczności w tym wskazaniu (patrz punkt 5.1).
Procedura aplikacji
Brodawki zewnętrznych narządów płciowych:
Imiquimod krem należy nakładać na obszar dotknięty brodawkami, uprzednio umyty, cienką warstwą, masując aż do całkowitego wchłonięcia. Nakładać produkt tylko na zmienione chorobowo miejsca, ostrożnie unikając aplikacji na powierzchnie wewnętrzne.Imiquimod krem należy nakładać przed snem.W ciągu 6-10 godzin leczenia należy unikać kąpieli i prysznica.Po tym okresie należy koniecznie Krem imikwimod usuwa się za pomocą łagodnego mydła i wody.
Nałożenie nadmiernej ilości kremu lub długotrwały kontakt kremu ze skórą może spowodować ciężkie reakcje w miejscu nałożenia (patrz punkty 4.4, 4.8 i 4.9).Jedna saszetka jednorazowego użytku wystarcza do pokrycia brodawki o powierzchni 20 cm2 Po otwarciu saszetek nie wolno ponownie używać.Dokładnie umyć ręce przed i po nałożeniu kremu.
Leczenie brodawek u nieobrzezanych mężczyzn powinno być poprzedzone cofnięciem napletka i towarzyszyć temu codzienne mycie okolicy (patrz punkt 4.4).
Powierzchowne raki podstawnokomórkowe:
Przed nałożeniem imikwimodu w kremie pacjent powinien umyć leczony obszar łagodnym mydłem i wodą, dokładnie go osuszając. Nałożyć dawkę kremu wystarczającą do pokrycia obszaru zabiegowego, przedłużając aplikację na skórze wokół guza o jeden centymetr. Krem należy nakładać, wykonując lekki masaż na leczonym obszarze, aż do całkowitego wchłonięcia. Krem należy nałożyć przed snem i pozostawić do działania na skórę na około 8 godzin. W tym czasie unikaj pryszniców lub kąpieli. Po tym okresie należy koniecznie zmyć imikwimod krem za pomocą łagodnego mydła i wody.
Po otwarciu saszetek nie wolno ponownie używać. Dokładnie umyj ręce przed i po nałożeniu kremu.
Odpowiedź na leczenie nowotworu imikwimodem w kremie należy ocenić po 12 tygodniach od zakończenia leczenia. Jeśli odpowiedź guza na leczenie jest niepełna, należy zastosować inną terapię (patrz punkt 4.4).
Jeśli miejscowa reakcja skórna na imikwimod w kremie powoduje nadmierny dyskomfort dla pacjenta lub obserwuje się infekcje w miejscu leczenia, stosowanie leku można wstrzymać na kilka dni (patrz punkt 4.4). W przypadku infekcji należy zastosować dodatkowe odpowiednie środki.
Rogowacenie słoneczne:
Przed nałożeniem imikwimodu w kremie pacjenci powinni umyć leczony obszar łagodnym mydłem i wodą, a następnie dokładnie wysuszyć. Nałożyć odpowiednią dawkę kremu, aby pokryć leczony obszar.Krem należy nakładać, wykonując lekki masaż na leczonym obszarze, aż do całkowitego wchłonięcia.
Krem należy nałożyć przed snem i pozostawić do działania na skórę na około 8 godzin. W tym czasie unikaj pryszniców lub kąpieli. Po tym okresie należy bezwzględnie usunąć imikwimod kremu za pomocą łagodnego mydła i wody.Po otwarciu saszetek nie wolno ponownie używać.Umyj dokładnie ręce przed i po nałożeniu kremu.
04.3 Przeciwwskazania
Nadwrażliwość na substancję czynną lub na którąkolwiek substancję pomocniczą.
04.4 Specjalne ostrzeżenia i odpowiednie środki ostrożności dotyczące stosowania
Brodawki zewnętrznych narządów płciowych, powierzchowny rak podstawnokomórkowy i rogowacenie słoneczne:
Unikaj kontaktu z oczami, ustami i nozdrzami.
Możliwe, że imikwimod w kremie powoduje „zaostrzenie procesów zapalnych skóry.
Imikwimod w kremie należy stosować ostrożnie u pacjentów z chorobami autoimmunologicznymi (patrz punkt 4.5). Przed leczeniem tych pacjentów imikwimodem należy przeprowadzić analizę korzyści/ryzyka pod kątem możliwości pogorszenia choroby autoimmunologicznej.Imikwimod w kremie należy stosować ostrożnie u pacjentów po przeszczepieniu narządu (patrz punkt 4.5). Należy przeprowadzić analizę ryzyka/korzyści leczenia imikwimodem tych pacjentów, związaną z możliwością odrzucenia narządu lub reakcji immunologicznej przeszczep przeciwko gospodarzowi.
Terapia imikwimodem w kremie nie jest zalecana do czasu całkowitego wygojenia skóry, która wcześniej została poddana jakimkolwiek innym zabiegom farmakologicznym lub chirurgicznym. Nakładanie na uszkodzoną skórę może spowodować ogólnoustrojowe wchłanianie imikwimodu, co prowadzi do zwiększonego ryzyka działań niepożądanych (patrz punkty 4.8 i 4.9).
Nie zaleca się stosowania bandaży okluzyjnych podczas leczenia brodawek narządów płciowych i okołoodbytniczych kremem z imikwimodem.
Substancje pomocnicze: hydroksybenzoesan metylu (E218), hydroksybenzoesan propylu (E216), alkohol cetylowy i alkohol stearylowy mogą powodować reakcje alergiczne.
Rzadko mogą wystąpić intensywne miejscowe reakcje zapalne z wysiękiem lub nadżerką, nawet po kilku zastosowaniach imikwimodu w kremie. Miejscowym reakcjom zapalnym mogą towarzyszyć lub nawet poprzedzać je ogólnoustrojowe objawy grypopodobne, takie jak złe samopoczucie, gorączka, nudności, bóle mięśni i sztywność. W takim przypadku należy rozważyć przerwanie leczenia.Imikwimod należy stosować ostrożnie u pacjentów z zaburzeniami czynności hematologicznych (patrz punkt 4.8 d).
Brodawki zewnętrznych narządów płciowych:
Istnieją ograniczone dane dotyczące stosowania imikwimodu w kremie u mężczyzn z brodawkami zlokalizowanymi pod napletkiem.Względna tolerancja nieobrzezanych mężczyzn leczonych imikwimodem w kremie 3 razy w tygodniu, zgodnie z zasadami codziennej higieny napletka, jest oparta na serii mniej niż 100 pacjentów. W innych badaniach, w których nie przestrzegano codziennej higieny napletka, wystąpiły dwa ciężkie przypadki stulejki i jeden przypadek zwężenia prowadzącego do obrzezania. Leczenie tej populacji pacjentów jest zatem zalecane tylko tym mężczyznom, którzy są w stanie lub chcą przestrzegać zasad codziennej higieny napletka. Wczesne objawy zwężenia mogą obejmować miejscowe reakcje skórne (takie jak nadżerka, owrzodzenie, obrzęk i stwardnienie) lub narastające trudności w cofnięciu napletka. Natychmiast przerwij leczenie, jeśli pojawią się te objawy. W oparciu o aktualnie dostępną wiedzę nie zaleca się leczenia brodawek cewkowych, wewnątrzpochwowych, szyjnych, odbytniczych czy wewnątrzodbytowych. Nie należy rozpoczynać leczenia imikwimodem w kremie na tkankach z owrzodzeniem lub otwartymi ranami, aż do całkowitego wygojenia dotkniętego obszaru.
Częste są miejscowe reakcje skórne, takie jak rumień, nadżerki, przeczosy/łuszczenie i obrzęk. Zgłaszano również inne reakcje miejscowe, takie jak stwardnienia, owrzodzenia, strupy i pęcherze. W przypadku nie tolerowanej reakcji skórnej, należy usunąć krem, myjąc okolicę łagodnym mydłem i wodą. Leczenie imikwimodem w kremie można wznowić po ustąpieniu reakcji skórnej.
Ryzyko ciężkich miejscowych reakcji skórnych może wzrosnąć po zastosowaniu dawek większych niż zalecane (patrz punkt 4.2). Jednak u pacjentów, którzy stosowali imikwimod zgodnie z zaleceniami rzadko obserwowano ciężkie reakcje miejscowe wymagające leczenia i (lub) powodujące przejściową niezdolność do pracy. Kiedy te reakcje wystąpiły w ujściu cewki moczowej, niektóre kobiety miały trudności z oddawaniem moczu, czasami z pilną potrzebą cewnikowania i leczenia dotkniętego obszaru.
Nie ma doświadczenia klinicznego dotyczącego stosowania imikwimodu w kremie po leczeniu innymi lekami na miejscowo stosowane brodawki narządów płciowych lub okołoodbytnicze.
Krem z imikwimodem należy usunąć ze skóry przed stosunkiem płciowym. Krem z imikwimodem może uszkodzić prezerwatywy lub membrany, dlatego nie zaleca się jednoczesnego stosowania imikwimodu w kremie.
Wskazane jest rozważenie alternatywnych metod antykoncepcji.
U pacjentów z obniżoną odpornością nie zaleca się powtórnego leczenia imikwimodem w kremie po nawrocie brodawek.
Chociaż ograniczone dostępne dane wykazały wyższy wskaźnik redukcji brodawek u pacjentów zakażonych wirusem HIV, imikwimod w kremie nie wykazał podobnej skuteczności pod względem znikania brodawek w tej grupie pacjentów.
Powierzchowne raki podstawnokomórkowe:
Imikwimod nie był oceniany w leczeniu raka podstawnokomórkowego zlokalizowanego w promieniu 1 cm od powiek, nosa, warg i linii włosów.
Podczas terapii i do czasu gojenia dotknięta skóra prawdopodobnie będzie wyglądać zupełnie inaczej niż normalna skóra. Miejscowe reakcje skórne są normalne, ale zwykle zmniejszają się podczas leczenia lub ustępują po przerwaniu leczenia imikwimodem w kremie. Istnieje związek między całkowitym tempem wyleczenia a nasileniem miejscowych reakcji skórnych (np. rumienia). Takie miejscowe reakcje skórne mogą być związane ze stymulacją miejscowej odpowiedzi immunologicznej. Stosowanie można zawiesić na kilka dni i można przerwać leczenie imikwimodem w kremie. wznowione po ustąpieniu reakcji skórnej.
Wynik zabiegu można określić po regeneracji skóry poddanej zabiegowi, około 12 tygodni po zakończeniu zabiegu.
Brak doświadczenia klinicznego ze stosowaniem imikwimodu w kremie u pacjentów z obniżoną odpornością.
Doświadczenie kliniczne nie jest dostępne u pacjentów z nawracającym powierzchownym rakiem podstawnokomórkowym lub leczonych wcześniej innymi terapiami, dlatego nie zaleca się stosowania leku u tych pacjentów.
Dane z otwartego badania klinicznego wskazują, że duże guzy (> 7,25 cm2) rzadziej reagują na leczenie imikwimodem.
Leczony powierzchowny obszar skóry musi być chroniony przed działaniem promieni słonecznych.
Rogowacenie słoneczne
Zmiany rogowacenia słonecznego klinicznie nietypowe lub podejrzewane o złośliwość należy wykonać biopsją w celu ustalenia odpowiedniego leczenia.
Imikwimod nie został przebadany w leczeniu rogowacenia słonecznego na powiekach, wewnętrznej stronie nozdrzy lub uszu ani w obszarze warg w obrębie zabarwionej granicy.
Dostępne dane dotyczące stosowania imikwimodu w leczeniu rogowacenia słonecznego w miejscach anatomicznych innych niż twarz i czaszka są bardzo ograniczone.Nie zaleca się stosowania w leczeniu rogowacenia na przedramionach i dłoniach, ponieważ dostępne dane nie potwierdzają skuteczności imikwimodu dla tego wskazania.
Nie zaleca się stosowania imikwimodu w leczeniu zmian rogowacenia słonecznego ze znaczną hiperkeratozą lub przerostem, takich jak stwardnienia skóry.
Podczas terapii i do czasu gojenia dotknięta skóra prawdopodobnie będzie wyglądać zupełnie inaczej niż normalna skóra. Miejscowe reakcje skórne są normalne, ale zwykle zmniejszają się podczas leczenia lub ustępują po przerwaniu leczenia imikwimodem w kremie. Istnieje związek między wskaźnikiem całkowitego wyzdrowienia a nasileniem miejscowych reakcji skórnych (np. rumień). Takie miejscowe reakcje skórne mogą być powiązane ze stymulacją miejscowej odpowiedzi immunologicznej. Miejscowa reakcja skórna powinna tego wymagać, stosowanie może zostać wstrzymane na kilka dni.. Leczenie imikwimodem w kremie można wznowić po ustąpieniu reakcji skórnej.
Jeśli pominięto jedną lub więcej dawek lub po okresie karencji, każdy okres leczenia nie powinien przekraczać 4 tygodni.
Wynik kliniczny terapii można określić po regeneracji skóry poddanej zabiegowi, około 4-8 tygodni po zakończeniu leczenia.
Brak doświadczenia klinicznego ze stosowaniem imikwimodu w kremie u pacjentów z obniżoną odpornością.
Ponowne leczenie wygojonego rogowacenia słonecznego po jednym lub dwóch cyklach leczenia i nawrotach nie jest zalecane, ponieważ brak jest danych dotyczących któregokolwiek z tych zastosowań.
Dane z otwartego badania klinicznego wskazują, że u pacjentów z więcej niż 8 zmianami rogowacenia słonecznego występuje zmniejszona częstość całkowitego wygojenia w porównaniu z pacjentami z mniej niż 8 zmianami.
Powierzchnię leczonej skóry należy chronić przed ekspozycją na słońce.
04.5 Interakcje z innymi produktami leczniczymi i inne formy interakcji
Nie przeprowadzono badań interakcji, w tym badań z lekami immunosupresyjnymi. Interakcje z lekami ogólnoustrojowymi byłyby ograniczone, ponieważ wchłanianie imikwimodu w kremie jest minimalne.
Ze względu na właściwości immunostymulujące imikwimod w kremie należy stosować ostrożnie u pacjentów poddawanych leczeniu immunosupresyjnemu (patrz punkt 4.4).
04.6 Ciąża i laktacja
Brak danych klinicznych dotyczących stosowania imikwimodu w czasie ciąży.Badania na zwierzętach nie wykazują bezpośredniego ani pośredniego szkodliwego wpływu na ciążę, rozwój zarodka lub płodu, przebieg porodu lub rozwój pourodzeniowy (patrz punkt 5.3). Zachowaj środki ostrożności, gdy przepisano je kobietom w ciąży.
Po jednorazowym lub wielokrotnym podawaniu miejscowym nie stwierdzono ilościowego poziomu imikwimodu (> 5 ng/ml) w surowicy, dlatego nie jest możliwe podanie konkretnych zaleceń dotyczących stosowania w okresie laktacji.
04.7 Wpływ na zdolność prowadzenia pojazdów i obsługiwania maszyn
Nie przeprowadzono badań dotyczących zdolności prowadzenia pojazdów i obsługiwania maszyn.
Na podstawie działań niepożądanych zgłoszonych w punkcie 4.8 jest mało prawdopodobne, aby leczenie miało jakikolwiek wpływ na zdolność prowadzenia pojazdów i obsługiwania maszyn.
04.8 Działania niepożądane
Ogólny opis:
Brodawki zewnętrznych narządów płciowych:
W badaniach klinicznych wykonywanych w dawce trzech aplikacji tygodniowo najczęściej spotykanymi działaniami niepożądanymi na lek i prawdopodobnie lub prawdopodobnie w związku z leczeniem imikwimodem w kremie były te, które ograniczały się do obszaru aplikacji w miejscu brodawek (33,7% pacjentów leczonych imikwimodem). Zgłaszano również pewne ogólnoustrojowe działania niepożądane, takie jak ból głowy (3,7%), objawy grypy (1,1%) i ból mięśni (1,5%).
Poniżej przedstawiono działania niepożądane zgłoszone przez 2292 pacjentów leczonych imikwimodem w kremie w otwartych badaniach klinicznych kontrolowanych placebo. Takie niepożądane zdarzenia są uważane przynajmniej w prawdopodobnym związku przyczynowo-skutkowym z leczeniem imikwimodem.
Powierzchowny rak podstawnokomórkowy:
W badaniach przeprowadzonych przy 5 aplikacjach tygodniowo, 58% pacjentów zgłosiło co najmniej jedno zdarzenie niepożądane. Najczęściej zgłaszanymi działaniami niepożądanymi i uważanymi za prawdopodobne lub prawdopodobnie związane z leczeniem imikwimodem w kremie są te ograniczone do obszaru aplikacji, z częstością 28,1%. U pacjentów leczonych imikwimodem w kremie zgłaszano pewne ogólnoustrojowe działania niepożądane, takie jak ból pleców (1,1%) i objawy grypy (0,5%).
Poniżej przedstawiono działania niepożądane zgłoszone przez 185 pacjentów leczonych imikwimodem w kremie w kontrolowanych placebo badaniach klinicznych III fazy dotyczących powierzchownego raka podstawnokomórkowego. Takie niepożądane zdarzenia są uważane przynajmniej w prawdopodobnym związku przyczynowo-skutkowym z leczeniem imikwimodem.
Rogowacenie słoneczne
W badaniach rejestracyjnych, w których dawkowano 3 razy w tygodniu przez maksymalnie dwa cykle leczenia w każdym z 4 tygodni, 56% pacjentów leczonych imikwimodem zgłosiło co najmniej jedno zdarzenie niepożądane. Najczęściej zgłaszanymi zdarzeniami niepożądanymi podczas tych badań i uważanymi za prawdopodobne lub prawdopodobnie związane z leczeniem imikwimodem w kremie są zaburzenia w miejscu nałożenia (22% pacjentów leczonych imikwimodem). Pacjenci leczeni imikwimodem zgłaszali pewne działania niepożądane ogólnoustrojowe, w tym ból mięśni (2%).
Poniżej wymieniono działania niepożądane zgłoszone przez 252 pacjentów leczonych imikwimodem w kremie w badaniach klinicznych III fazy kontrolowanych placebo dotyczących rogowacenia słonecznego. Takie zdarzenia niepożądane mogą być uważane za przyczynowo-skutkowe związane z leczeniem imikwimodem.
b) Tabela zdarzeń niepożądanych:
Częstość występowania zdefiniowano jako bardzo często (≥1/10), często (≥1/100,
c) Zdarzenia niepożądane, które występują często:
Brodawki zewnętrznych narządów płciowych:
Badacze biorący udział w badaniach klinicznych kontrolowanych placebo, w których stosowano imikwimod w kremie 3 razy w tygodniu, zostali poproszeni o ocenę objawów klinicznych wskazanych w protokole (reakcje skórne). Oceny te wskazują, że najczęstszymi miejscowymi reakcjami skórnymi były rumień (61%), nadżerka (30%), przeczos/łuszczenie (23%) i obrzęk (14%) (patrz punkt 4.4). Miejscowe reakcje skórne, takie jak rumień, prawdopodobnie wynikają z działania farmakologicznego imikwimodu w kremie.
Odległe reakcje skórne, głównie o charakterze rumieniowym, zgłaszano również w badaniach kontrolowanych placebo (44%). Takie reakcje obserwowano w miejscach bez brodawek, które prawdopodobnie miały kontakt z imikwimodem w kremie. Większość reakcji skórnych miała nasilenie łagodne lub umiarkowane i ustępowała w ciągu 2 tygodni od zakończenia leczenia.
Jednak w niektórych przypadkach reakcje te okazały się ciężkie i wymagały leczenia i (lub) powodowały niepełnosprawność.W bardzo rzadkich przypadkach ciężkie reakcje w ujściu cewki moczowej powodowały u kobiet bolesne oddawanie moczu (patrz punkt 4.4).
Powierzchowny rak podstawnokomórkowy:
Badacze biorący udział w badaniach klinicznych kontrolowanych placebo, w których stosowano imikwimod w kremie 5 razy w tygodniu, zostali poproszeni o ocenę objawów klinicznych wskazanych w protokole (reakcje skórne). Oceny te wskazują, że najczęstszymi miejscowymi reakcjami skórnymi były: ciężki rumień (31%), ciężkie nadżerki (13%) oraz ciężkie strupy i stwardnienie (19%). Miejscowe reakcje skórne, takie jak rumień, prawdopodobnie wynikają z działania farmakologicznego imikwimodu w kremie.
Podczas leczenia imikwimodem w kremie obserwowano zakażenia skóry. Chociaż nie wystąpiły żadne poważne następstwa, zawsze należy brać pod uwagę możliwość infekcji uszkodzonej skóry.
Rogowacenie słoneczne
W badaniach klinicznych z imikwimodem w kremie aplikowanym 3 razy w tygodniu przez 4 lub 8 tygodni działaniami niepożądanymi w miejscu nałożenia były podrażnienie miejsca nałożenia (14%) i pieczenie rany (5%). Bardzo często ciężki rumień (24%) oraz ciężki strup i stwardnienie (20%). Miejscowe reakcje skórne, takie jak rumień, są prawdopodobnie przedłużeniem działania farmakologicznego imikwimodu w kremie.Informacje na temat okresów karencji podano w punktach 4.2 i 4.4 Podczas leczenia imikwimodem w kremie obserwowano zakażenia skóry.W przypadku wystąpienia ciężkich następstw istnieje możliwość wystąpienia należy zawsze rozważyć zakażenie uszkodzonej skóry.
d) Zdarzenia niepożądane mające zastosowanie do wszystkich wskazań:
Po zastosowaniu imikwimodu w kremie zgłoszono kilka przypadków miejscowej hipopigmentacji i hiperpigmentacji. Te zmiany koloru skóry mogą być trwałe u niektórych pacjentów. Podczas obserwacji 162 pacjentów, 5 lat po zakończeniu leczenia z powodu sBCC, łagodna hipopigmentacja była u 37% badanych, umiarkowaną hipopigmentację u 6%, u 56% tych pacjentów nie stwierdzono hipopigmentacji, nie odnotowano przypadków hiperpigmentacji.
Badania kliniczne przeprowadzone nad stosowaniem imikwimodu w leczeniu rogowacenia słonecznego wykazały częstość występowania łysienia 0,4% (5/1214) w leczonym obszarze lub w okolicy. Po wprowadzeniu do obrotu otrzymaliśmy zgłoszenia o podejrzeniu łysienia występującego w przebiegu leczenia powierzchownego raka podstawnokomórkowego i brodawek zewnętrznych narządów płciowych.
W badaniach klinicznych obserwowano zmniejszenie stężenia hemoglobiny, liczby białych krwinek oraz bezwzględnych granulocytów obojętnochłonnych i płytek krwi.Spadek ten nie jest uważany za klinicznie istotny u pacjentów z prawidłową rezerwą krwi.Nie brano pod uwagę pacjentów ze zmniejszoną rezerwą krwi. Po wprowadzeniu produktu do obrotu zgłaszano zmniejszenie parametrów hematologicznych wymagające interwencji klinicznej, a także zwiększenie aktywności enzymów wątrobowych po wprowadzeniu produktu do obrotu.
Zgłaszano rzadkie przypadki zaostrzenia chorób autoimmunologicznych.
W badaniach klinicznych zgłaszano rzadkie przypadki dermatologicznych reakcji na lek odległych od miejsca podania, w tym rumienia wielopostaciowego. postmarketingowe obejmują rumień wielopostaciowy, zespół Stevena Johnsona i toczeń rumieniowaty skórny.
e) Pacjenci pediatryczni:
Imikwimod oceniano w kontrolowanych badaniach klinicznych z udziałem dzieci i młodzieży (patrz punkty 4.2 i 5.1).
Nie odnotowano reakcji ogólnoustrojowych. Reakcje w miejscu podania występowały częściej po podaniu imikwimodu niż po placebo, jednak częstość i nasilenie tych reakcji nie różniły się od obserwowanych u dorosłych w ramach zatwierdzonych wskazań.Nie występowały one u dzieci i młodzieży poważne działania niepożądane związane ze stosowaniem imikwimodu.
04.9 Przedawkowanie
Przedawkowanie ogólnoustrojowe z powodu miejscowo stosowanego kremu imikwimodu jest mało prawdopodobne, biorąc pod uwagę minimalne wchłanianie przez skórę. Badania na królikach wykazały, że śmiertelna jest tylko dawka skórna powyżej 5 g/kg. Długotrwałe przedawkowanie imikwimodu w kremie może spowodować ciężkie miejscowe reakcje skórne.
Po przypadkowym spożyciu po podaniu pojedynczej dawki 200 mg imikwimodu, co odpowiada zawartości około 16 saszetek, występują nudności, wymioty, ból głowy, ból mięśni i gorączka. Najpoważniejszym działaniem niepożądanym zgłaszanym po wielokrotnym przyjmowaniu dawek ≥200 mg jest niedociśnienie, które ustępuje po podaniu doustnym lub dożylnym płynów.
05.0 WŁAŚCIWOŚCI FARMAKOLOGICZNE
05.1 Właściwości farmakodynamiczne
Grupa farmakoterapeutyczna: chemioterapeutyki do stosowania miejscowego, leki przeciwwirusowe: kod ATC: D06BB10.
Imikwimod jest modyfikatorem odpowiedzi immunologicznej Badania nad wiązaniami wysyceniami wskazują na istnienie receptora błonowego dla imikwimodu na odpowiadających komórkach układu odpornościowego Imikwimod nie ma bezpośredniej aktywności przeciwwirusowej Zwierzęta, imikwimod działa na infekcje wirusowe i działa jako środek przeciwnowotworowy głównie poprzez indukcja interferonu alfa i innych cytokin W badaniach klinicznych indukcja interferonu alfa i innych cytokin po nałożeniu imikwimodu w kremie na tkankę brodawek narządów płciowych. Badanie farmakokinetyczne wykazało zwiększone ogólnoustrojowe stężenia interferonu alfa i innych cytokin po miejscowym zastosowaniu imikwimodu.
Brodawki zewnętrznych narządów płciowych
Studia kliniczne
Wyniki 3 pilotażowych badań skuteczności III fazy wykazały, że leczenie imikwimodem przez 16 tygodni jest znacznie skuteczniejsze niż placebo w indukowaniu całkowitego wygojenia leczonych brodawek.
U 119 kobiet leczonych imikwimodem całkowity wskaźnik wyleczeń wyniósł 60% w porównaniu do 20% stwierdzonych u 105 pacjentów otrzymujących placebo (95% CI: 20% - 61%, p
U 157 mężczyzn leczonych imikwimodem odsetek całkowitych wyleczeń wyniósł 23% w porównaniu do 5% stwierdzonych u 161 pacjentów otrzymujących placebo (95% CI: 3% - 36%, p
Powierzchowny rak podstawnokomórkowy:
Studia kliniczne:
Skuteczność imikwimodu podawanego 5 razy w tygodniu przez 6 tygodni oceniano w dwóch badaniach klinicznych z podwójnie ślepą próbą, kontrolowanych placebo.W badaniu histologicznym guzami docelowymi były pojedyncze pierwotne powierzchowne raki podstawnokomórkowe o minimalnej wielkości 0,5 cm2 i maksymalnej średnica 2 cm. Wykluczono guzy zlokalizowane w promieniu 1 cm od oczu, nosa, ust, uszu i linii włosów.
W zbiorczej analizie obu badań wygojenie histologiczne zaobserwowano u 82% (152/185) pacjentów. W przypadkach, w których uwzględniono ocenę kliniczną, wygojenie oceniane na podstawie złożonego klinicznego i histologicznego punktu końcowego zaobserwowano u 75% (139/185) pacjentów.Wyniki te są istotne statystycznie (p
Dane z 5-letniego otwartego, długoterminowego niekontrolowanego badania wskazują, że szacunkowo 77,9% [95% CI (71,9%, 83,8%)] wszystkich pacjentów początkowo poddanych leczeniu zostało wyleczonych klinicznie i pozostało tak przez 60 miesięcy.
Rogowacenie słoneczne:
Studia kliniczne:
Skuteczność imikwimodu podawanego 3 razy w tygodniu przez jeden lub dwa 4-tygodniowe cykle oddzielone 4-tygodniowym okresem karencji oceniano w dwóch badaniach klinicznych z podwójnie ślepą próbą, kontrolowanych placebo. bez hiperkeratozy, bez przerostu, w strefie leczenia 25 cm2 na łysej czaszce lub twarzy Leczono 4-8 zmian rogowacenia słonecznego Częstość całkowitego wygojenia (imikwimod minus placebo) w zbiorczych badaniach klinicznych wyniosła 46,1% ( CI 39,0%, 53,1%).
Dane zebrane w odstępie jednego roku od dwóch połączonych badań obserwacyjnych wskazują na odsetek nawrotów wynoszący 27% (35/128 pacjentów) u pacjentów wyleczonych klinicznie po jednym lub dwóch cyklach leczenia. Częstość nawrotów pojedynczej zmiany wynosiła 5,6% (41/737).Odpowiadająca częstość nawrotów dla placebo wynosiła 47% (8/17 pacjentów) i 7,5% (6/80 zmian).Częstość progresji w raku płaskonabłonkowym ( SCC) zgłoszono u 1,6% (2/128 pacjentów).
Brak danych dotyczących częstości występowania nawrotów i progresji choroby powyżej jednego roku.
Pacjenci pediatryczni
Zatwierdzone wskazania: brodawki zewnętrznych narządów płciowych, rogowacenie słoneczne i powierzchowny rak podstawnokomórkowy są stanami, których na ogół nie obserwuje się w populacji pediatrycznej i dlatego nie były badane.
Krem Aldara oceniano w 4 randomizowanych, kontrolowanych vs. nośnik, podwójnie ślepa próba u dzieci w wieku od 2 do 15 lat z mięczakiem zakaźnym (imikwimod n = 576, nośnik n = 313). Badania te nie wykazały skuteczności imikwimodu w żadnym z badanych schematów dawkowania (3 razy w tygodniu przez ≤ 16 tygodni i 7 razy w tygodniu przez ≤ 8 tygodni).
05.2 Właściwości farmakokinetyczne
Brodawki zewnętrznych narządów płciowych, powierzchowny rak podstawnokomórkowy i rogowacenie słoneczne:
U ludzi, mniej niż 0,9% pojedynczej dawki miejscowo zastosowanego imikwimodu znakowanego radioizotopem zostało wchłonięte przez skórę.Mała wchłonięta dawka leku była natychmiast wydalana z moczem i kałem w średnim stosunku 3:1. nie wykazały mierzalnych poziomów leku w surowicy (> 5 ng/ml).
Ekspozycja ogólnoustrojowa (penetracja przezskórna) została obliczona na podstawie odzysku węgla 14 z imikwimodu [14C] obecnego w moczu i kale.
W badaniu z udziałem 58 pacjentów z rogowaceniem słonecznym, którym podawano 3 aplikacje na tydzień przez 16 tygodni, zaobserwowano minimalne ogólnoustrojowe wchłanianie 5% imikwimodu w kremie przez skórę.
Stopień wchłaniania przezskórnego nie zmienił się istotnie między pierwszą a ostatnią aplikacją, a maksymalne stężenia leku we krwi pod koniec 16. tygodnia obserwowano między godziną 9 a 12 i wynosiły odpowiednio 0. 1, 0,2 i 1,6 ng/ml dla na twarz (12,5 mg, jednorazowa saszetka), owłosioną skórę głowy (25 mg, 2 saszetki) oraz dłonie/ramiona (75 mg, 6 saszetek). Nie zaobserwowano proporcjonalności dawki.W poprzednim badaniu po podaniu podskórnym obliczono pozorny okres półtrwania wynoszący około 10 razy obserwowany okres półtrwania wynoszący 2 godziny. Wskazuje to na przedłużony pobyt leku w skórze. W 16. tygodniu ilość leku w moczu wynosiła mniej niż 0,6% zastosowanej dawki u tych pacjentów.
Pacjenci pediatryczni
Zbadano właściwości farmakokinetyczne imikwimodu po jednorazowym i wielokrotnym zastosowaniu miejscowym u dzieci z mięczakiem zakaźnym (MC). Dane dotyczące ekspozycji ogólnoustrojowej wykazały, że wartość wchłaniania imikwimodu po miejscowym zastosowaniu na skórę pacjentów w wieku od 6 do 12 lat była niska i porównywalna z wartością obserwowaną u zdrowych osób dorosłych z rogowaceniem słonecznym lub rakiem podstawnokomórkowym powierzchownym. U dzieci w wieku 2-5 lat wchłanianie na podstawie wartości Cmax było wyższe niż u dorosłych.
05.3 Przedkliniczne dane o bezpieczeństwie
Dane niekliniczne z konwencjonalnych badań farmakologicznych, bezpieczeństwa, mutagenności i teratogenności nie wykazały żadnego szczególnego ryzyka dla ludzi.
W badaniu toksyczności skórnej u szczurów, którym podawano dawki 0,5 i 2,5 mg/kg przez cztery miesiące, zaobserwowano znaczne zmniejszenie masy ciała i wzrost masy śledziony, podczas gdy nie stwierdzono ich. . U obu gatunków pojawiło się miejscowe podrażnienie skóry, szczególnie przy wysokich dawkach.
W dwuletnim badaniu rakotwórczości podawania skórnego myszom trzy dni w tygodniu nie stwierdzono guzów w miejscu aplikacji. Stwierdzono jednak, że częstość występowania guzów wątrobowokomórkowych u leczonych zwierząt jest wyższa niż u osobników kontrolnych.Mechanizm leżący u podstaw tego zjawiska nie jest znany, ale ponieważ imikwimod ma niskie wchłanianie ogólnoustrojowe przez ludzką skórę i nie jest mutagenny, prawdopodobieństwo wystąpienia u ludzi ryzyka ogólnoustrojowego uważa się, że ekspozycja jest dość niska.Ponadto nie zaobserwowano nowotworów w dwuletnim badaniu rakotwórczości po podaniu doustnym u szczurów.
Fotorakotwórczość imikwimodu w kremie została oceniona w badaniu przeprowadzonym na bezwłosych szczurach albinosach poddanych działaniu symulowanego słonecznego promieniowania ultrafioletowego (UVR). Krem imikwimod nakładano na zwierzęta trzy razy w tygodniu, a następnie naświetlano je 5 dni w tygodniu przez 40 tygodni. Szczury leczono przez dodatkowe 12 tygodni, łącznie 52 tygodnie. Nowotwory rozwinęły się wcześniej iw większej liczbie w grupie szczurów, które otrzymały krem placebo niż w grupie kontrolnej napromieniowanej promieniowaniem UV o niskiej intensywności. Znaczenie tych wyników u ludzi nie jest znane. Miejscowe podawanie imikwimodu w kremie nie powodowało rozwoju nowotworu w żadnej dawce w porównaniu z grupą placebo kremu.
06.0 INFORMACJE FARMACEUTYCZNE
06.1 Zaróbki
Kwas izostearynowy
alkohol benzylowy
alkohol cetylowy
sterylny alkohol
biała wazelina
polisorbat 60
stearynian sorbitanu
glicerol
hydroksybenzoesan metylu (E218)
hydroksybenzoesan propylu (E216)
guma ksantanowa
woda oczyszczona.
06.2 Niekompatybilność
Nie dotyczy
06.3 Okres ważności
2 lata
06.4 Specjalne środki ostrożności przy przechowywaniu
Przechowywać w temperaturze nieprzekraczającej 25°C.
Po otwarciu saszetek nie wolno ponownie używać.
06.5 Rodzaj opakowania bezpośredniego i zawartość opakowania
Opakowania po 12 lub 24 jednorazowych saszetek poliestrowo/aluminiowych. 250 mg kremu. Nie wszystkie rozmiary opakowań mogą być wprowadzone na rynek.
06.6 Instrukcje użytkowania i obsługi
Brak specjalnych instrukcji
07.0 PODMIOT POZWOLENIA NA DOPUSZCZENIE DO OBROTU
Meda AB
Dudziarzy väg 2
170 73 Solna
Szwecja
08.0 NUMER POZWOLENIA NA DOPUSZCZENIE DO OBROTU
UE / 1/98/080 / 001-002
034405011
09.0 DATA PIERWSZEGO ZEZWOLENIA LUB PRZEDŁUŻENIA ZEZWOLENIA
Data pierwszego zezwolenia: 18.09.1998
Data ostatniego przedłużenia: 03.09.2008