Ogólność
Choroby neuronu ruchowego to ogólna nazwa nadana grupie stanów neurodegeneracyjnych, które w szczególności wpływają na dobre zdrowie i funkcjonowanie neuronów ruchowych.
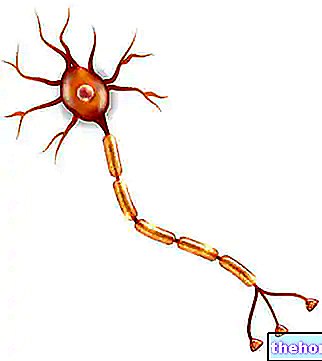
Neurony ruchowe to komórki nerwowe odpowiedzialne za kontrolowanie dobrowolnych mięśni, gruczołów, części serca i mięśni gładkich.

Najbardziej znane choroby neuronu ruchowego to: ALS, pierwotne stwardnienie boczne, postępujący zanik mięśni, postępujące porażenie opuszkowe i porażenie rzekomoopuszkowe.
Obecnie lekarze nie znają dokładnych przyczyn wszystkich tych patologii.
Lista objawów choroby neuronu ruchowego jest bardzo zmienna i zależy od tego, jakie zadania wykonują zaangażowane neurony ruchowe.Na przykład w ALS zaangażowanie neuronu ruchowego jest całkowite, dlatego pacjent skarży się na trudności w różnych obszarach, od chodzenia do język na zdolność oddychania i żucia.
Rozpoznanie choroby neuronu ruchowego wymaga kilku testów, ponieważ nie ma specyficznego testu diagnostycznego.
Na chwilę obecną nie ma konkretnych terapii, tylko leczenie objawowe.
Co to jest choroba neuronu ruchowego?
Choroba neuronu ruchowego to termin medyczny określający każdy postępujący zwyrodnieniowy stan neurologiczny, który w szczególności wpływa na komórki nerwowe znane jako neurony ruchowe lub neurony ruchowe.
W medycynie postępujące zwyrodnieniowe schorzenie neurologiczne, takie jak ogólna choroba neuronów, nazywane jest chorobą neurodegeneracyjną.
JAKIE SĄ I JAKIE FUNKCJE SPEŁNIAJĄ MOTONEURONS?
Pochodzące z mózgu lub rdzenia kręgowego neurony ruchowe są specjalnymi komórkami nerwowymi, które dzięki swojej sieci aksonów kontrolują mięśnie dobrowolne, gruczoły, serce i mięśnie gładkie.
Układ nerwowy człowieka obejmuje dwie klasy neuronów ruchowych: górne neurony ruchowe (lub pierwsze neurony ruchowe) i dolne neurony ruchowe (lub drugie neurony ruchowe).
Te dwie klasy neuronów ruchowych są porównywalne do dwóch biegaczy biorących udział w sztafecie w parach. W rzeczywistości górne neurony ruchowe reprezentują pierwszego sportowca (czyli tego, który rozpoczyna wyścig z pałką), ponieważ są one punktami przetwarzania i wyjścia sygnałów nerwowych przeznaczonych dla dobrowolnych mięśni szkieletowych, gruczołów itp. Natomiast dolne neurony ruchowe reprezentują drugiego zawodnika (czyli tego, który po otrzymaniu pałki od pierwszego zawodnika kończy bieg), ponieważ są ośrodkami odbioru i dostarczania sygnałów nerwowych pochodzących z górnego motoru. neurony.
W istocie zatem górne neurony ruchowe są twórcami tych sygnałów nerwowych, których ostateczne dostarczenie do dobrowolnych mięśni, gruczołów itp. to zależy od dolnych neuronów ruchowych.
Wracając do porównania z dwoma biegaczami sztafetowymi, punktem dostarczania pałki między górnymi a dolnymi neuronami ruchowymi jest rdzeń kręgowy.
Ważne funkcje zależą od dobrego zdrowia ludzkich neuronów ruchowych, takich jak oddychanie, chodzenie, połykanie, mówienie, trzymanie przedmiotów, uwalnianie wydzieliny gruczołowej itp.
Rodzaje
Pod hasłem „choroba neuronu ruchowego” znajdują się różne patologie, wszystkie wyraźnie związane z „zaangażowaniem neuronów ruchowych”.
Patologie należące do grupy chorób neuronu ruchowego obejmują:
- Stwardnienie zanikowe boczne, lepiej znane jako ALS. Jest to najczęstsza i najsłynniejsza choroba neuronu ruchowego;
- Pierwotne stwardnienie boczne, znane również pod akronimem SLP;
- Postępujący zanik mięśni lub AMP;
- Postępujące porażenie opuszkowe, znane również jako PBP;
- Paraliż rzekomoopuszkowy;
- Rdzeniowy zanik mięśni, zwany także skrótem SMA. Jego umieszczenie na liście chorób neuronu ruchowego zawsze było niepewne i było powodem ciągłych debat społeczności medyczno-naukowej.
Niektóre z tych rodzajów chorób neuronu ruchowego są poważniejsze niż inne.
Zdecydowanie najpoważniejszą chorobą neuronu ruchowego jest ALS.
Tabela. Epidemiologia niektórych typów chorób neuronu ruchowego.
WAŻNE WYJAŚNIENIE DOTYCZĄCE TERMINOLOGII „CHOROBA MOTONEURON”
W medycynie termin „choroba neuronu ruchowego” może być używany jako nazwa grupy chorób neurodegeneracyjnych – które są wskazane powyżej – lub jako jeden z wielu synonimów ALS. Nie ma „bardziej poprawnego” znaczenia niż inne, jednak w tym artykule wybrano pierwszą opcję.
Powoduje
Choroba neuronu ruchowego powstaje w wyniku degeneracji i zaniku neuronów ruchowych. Degeneracja i atrofia neuronów ruchowych stopniowo wpływa na ich stan zdrowia i zdolność do kontrolowania dobrowolnych mięśni, gruczołów itp.
Dziś, pomimo licznych badań na ten temat, przyczyny procesów degeneracji i atrofii neuronów ruchowych (a więc przyczyny generycznej choroby neuronu ruchowego) pozostają tajemnicą, z wyjątkiem patologicznych postaci o dziedzicznym charakterze genetycznym (np.: SMA, niektóre podtypy ALS itp.).
SLA
W ALS degeneracja i atrofia neuronów ruchowych wpływają zarówno na górne, jak i dolne neurony ruchowe.
PIERWOTNE STWARDNIANIE BOCZNE
W pierwotnym stwardnieniu bocznym zwyrodnienie i atrofia neuronów ruchowych dotyczą tylko górnych neuronów ruchowych.
POSTĘPUJĄCY ZANIK MIĘŚNI
W postępującym stwardnieniu mięśni proces degeneracji i atrofii neuronów ruchowych dotyczy tylko dolnych neuronów ruchowych.
POSTĘPUJĄCY PARALIŻ OPOROWY
W postępującym porażeniu opuszkowym większość dowodów naukowych wskazuje, że degeneracja i atrofia neuronów ruchowych dotyczą głównie dolnych neuronów ruchowych.
PARALIZ Pseudobulbarowy
W porażeniu rzekomoopuszkowym proces degeneracji i atrofii neuronów ruchowych dotyczy górnych neuronów ruchowych pnia mózgu, które są częścią tzw. drogi korowo-opuszkowej.
SMA
W SMA zwyrodnienie i atrofia neuronów ruchowych dotyczy niektórych dolnych neuronów ruchowych.
Objawy, oznaki i powikłania
Możliwe objawy i oznaki choroby neuronu ruchowego obejmują:
- Poczucie słabości i uległości rozproszone w różnych częściach ciała (np.: tułów, ramiona, dłoń, szczęka, nogi, stopy, biodra itp.);
- Problemy z żuciem i połykaniem oraz spastyczność języka;
- Problemy z chodzeniem, problemy z równowagą i występowaniem spastyczności kończyn;
- Wstrząsy w ramionach
- Niezdolność do chwytania rękami;
- Nawracające skurcze mięśni i drgawki;
- Trudność z utrzymaniem głowy w górze
- Trudności w utrzymaniu wyprostowanej postawy
- Niewyraźna mowa (dyzartria)
- Utrata refleksu
- Trudności z oddychaniem.
Aby uniknąć wątpliwości, należy określić, że zakres obrazu symptomatologicznego zależy od rodzaju obecnej choroby neuronu ruchowego.Na przykład ALS obejmuje wszystkie wymienione powyżej objawy kliniczne, podczas gdy porażenie rzekomoopuszkowe obejmuje tylko te objawy kliniczne, które za przedmiot zdolność połykania, umiejętność żucia, języka i mowy.
POWIKŁANIA
W wyniku postępującej i nieuniknionej degeneracji neuronów ruchowych każda choroba neuronu ruchowego wiąże się, mniej lub bardziej długo, z wystąpieniem poważnych powikłań, z których niektóre mogą zakończyć się zgonem.
Omawiane komplikacje odpowiadają w rzeczywistości znacznemu pogorszeniu różnych objawów wymienionych powyżej.
Dlatego trudności z chodzeniem zamieniają się w „całkowitą niezdolność” do używania nogi (pacjenci w tym stanie faktycznie potrzebują wózka inwalidzkiego); dyzartria staje się całkowitym brakiem mowy (niektórzy pacjenci używają specjalnych urządzeń elektronicznych do komunikacji) problemy z żuciem i połykaniem nasilają się do tego stopnia, że pacjent potrzebuje wsparcia medycznego w celu sztucznego odżywiania trudności z oddychaniem stają się całkowitą niezdolnością do oddychania (pacjenci potrzebują stałego wsparcia dla oddychanie) i tak dalej.
Każda choroba neuronu ruchowego ma bardzo różne czasy i modalności ewolucji symptomatologii.
Na przykład w przypadku ALS końcowy etap choroby następuje po 1-3 latach od wystąpienia pierwszych objawów; w postępującym porażeniu opuszkowym, już po 6 miesiącach; w stwardnieniu bocznym pierwotnym po roku lub dwóch dziesiątkach lat, w AMP po 2-4 latach; itp.
GŁÓWNA PRZYCZYNA ŚMIERCI
U większości pacjentów z zagrażającą życiu chorobą neuronów (np. ALS lub postępujące porażenie opuszkowe) śmierć następuje z powodu ciężkiej niewydolności oddechowej lub ciężkiego zapalenia płuc.
Diagnoza
Obecnie brak jest wysoce swoistego testu diagnostycznego, który pozwala z całą pewnością zidentyfikować daną chorobę neuronu ruchowego.
Dlatego, aby zdiagnozować chorobę neuronu ruchowego, lekarze muszą uciekać się do różnych testów, z których niektóre mają również na celu wykluczenie patologii o podobnych objawach (diagnoza różnicowa).
Testy do diagnozowania choroby neuronu ruchowego obejmują:
- Badanie fizykalne;
- Elektromiografia i testy szybkości przewodzenia nerwów;
- Badania laboratoryjne krwi i moczu;
- MRI i / lub tomografia komputerowa mózgu i rdzenia kręgowego (do diagnostyki różnicowej);
- Biopsja mięśnia (do diagnostyki różnicowej);
- Nakłucie lędźwiowe (do diagnostyki różnicowej).
Terapia
W chwili obecnej każda choroba neuronu ruchowego jest stanem nieuleczalnym, w tym sensie, że nie ma terapii zdolnych do zatrzymania postępującej degeneracji neuronów ruchowych ani, tym bardziej, terapii zdolnych do leczenia zdegenerowanych neuronów ruchowych.
Jedynymi metodami leczenia, na których mogą polegać osoby z chorobą neuronu ruchowego, są terapie objawowe (lub terapie objawowe). Jak można zrozumieć, terapia objawowa to terapia mająca na celu złagodzenie jednego lub szeregu objawów w celu poprawy jakości życia pacjenta.
Terapie objawowe chorób neuronu ruchowego różnią się w zależności od występujących objawów: na przykład, jeśli choroba neuronu ruchowego upośledza umiejętności chodzenia, żucia i połykania, pacjent będzie potrzebował wsparcia podczas chodzenia lub poruszania się (np. kule lub krzesło na kółkach) oraz wsparcia żywieniowego ( np. sztuczne odżywianie)
Skuteczność terapii objawowych zależy od stopnia zaawansowania choroby neuronu ruchowego: istnieją choroby neuronu ruchowego, których objawy są bardziej uleczalne niż w innych przypadkach.
Rokowanie
Choroby neuronu ruchowego powodują nieodwracalne i nieuleczalne uszkodzenia układu nerwowego, poważnie wpływają na jakość życia pacjentów, a w niektórych postaciach są śmiertelne.
Wszystko to wyjaśnia, dlaczego w przypadku ogólnej choroby neuronu ruchowego lekarze zazwyczaj przedstawiają niekorzystne rokowanie.
W wyjątkowych przypadkach pacjent przeżywa około dziesięciu lat.
Mniejszość pacjentów żyje z chorobą od około dwudziestu lat.












--dimetindene.jpg)