Patogenne wirusy brodawczaka
Wprowadzenie: wśród ponad 100 genotypów wirusa brodawczaka zidentyfikowanych do tej pory jako odpowiedzialne za infekcje w organizmie człowieka:
- niektóre (w szczególności HPV 16 i 18, ale także 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66, 68 ...) stanowią niezbędną przyczynę raka szyjki macicy, znanego również jako rak szyjki macicy
- inne (zwłaszcza HPV 6 i 11) są odpowiedzialne za pojawienie się brodawek narządów płciowych, inaczej zwanych brodawkami ostrymi, ale nie wiążą się ze znacznym wzrostem ryzyka onkogennego
- jeszcze inne (HPV 2 i HPV 4 u primis, ale także HPV 1, 3, 26, 29, 57 i inne) biorą udział w powstawaniu tzw. wiąże się ze znacznym wzrostem ryzyka onkogennego i nie powoduje brodawek narządów płciowych.
Aby nie wprowadzać zamieszania, w dalszej części artykułu skupimy się tylko na brodawkach narządów płciowych i raku szyjki macicy.
Infekcja
- Przenoszenie wirusów brodawczaka, które infekują błonę śluzową narządów płciowych, odbywa się prawie wyłącznie drogą płciową, chociaż możliwe jest także przenoszenie przez mieszane używanie zakażonej bielizny – przynajmniej teoretycznie, a ponadto, nawet w rzadkich przypadkach, możliwe jest przeniesienie z matki na płód. czas dostawy.
- Przenoszenie wirusa HPV drogą płciową zwykle następuje podczas pełnego stosunku płciowo-genitalnego i anogenitalnego, ale jest również możliwe poprzez stosunek ustno-genitalny, ustno-analny, manualno-genitalny lub przez zwykły kontakt zewnętrznych narządów płciowych. „Zakażenie HPV narządów płciowych u dziewic jest rzadkie, ale może wynikać ze stosunku niepenetrującego. Prezerwatywy mogą zmniejszyć ryzyko transmisji, ale nie zapewniają pełnej ochrony; dzieje się tak, ponieważ wirus może również namnażać się na poziomie trzonu prącia, krocza i pachwiny
Infekcja HPV
Jak często to jest?
- Wirus brodawczaka jest zdecydowanie najczęstszą infekcją przenoszoną drogą płciową; brak objawów sprzyja jego rozprzestrzenianiu się, ponieważ większość osób dotkniętych chorobą nie jest świadoma trwającego procesu zakaźnego
- Do 70-80% osób aktywnych seksualnie zaraża się wirusem HPV w ciągu swojego życia, a do 50% zaraża się typem onkogennym. Ogromnej większości tych podmiotów udaje się wyeliminować proces zakaźny w krótkim czasie, nie ponosząc żadnych szkód; w szczególności szacuje się, że w 80-90% przypadków układ odpornościowy człowieka w naturalny sposób pokonuje infekcję w ciągu 2-3 lat: infekcja jest zatem przemijająca, bezobjawowa i goi się samoistnie (łatwiej w infekcjach o niskim ryzyku onkogennym, około 90 % przypadków, w porównaniu do osób o wysokim ryzyku onkogennym, około 70% przypadków).
- Wielokrotne infekcje więcej niż jednym serotypem HPV występują u 20-30% kobiet HPV-dodatnich.
- Populacją najbardziej narażoną na zarażenie i przeniesienie zakażenia są osoby aktywne seksualnie w wieku od 14 do 19 lat, okres, który zwykle zbiega się z początkiem aktywności seksualnej.
Pamiętaj, że u zdrowych kobiet ze sprawnym układem odpornościowym infekcja HPV jest często blokowana w zarodku: w rzeczywistości system obronny organizmu zapobiega powodowaniu szkód przez wirusa. Niestety, u niektórych pacjentów wirus nie jest całkowicie pokonany iw sprzyjających warunkach może powoli indukować konwersję „normalnych” komórek (zwłaszcza tych powierzchownych szyjki macicy) w komórki zepsute i rakowe.
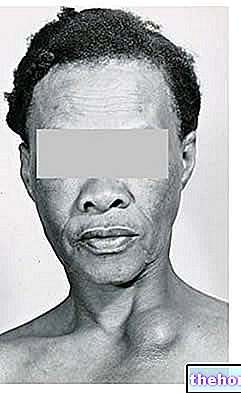
- Każdego roku we Włoszech odnotowuje się około 3000 nowych przypadków raka szyjki macicy, z których zdecydowaną większość przypisuje się zakażeniom HPV o wysokim ryzyku onkogennym.Pozostałe nowotwory związane z zakażeniem wirusem brodawczaka są rzadsze pod względem epidemiologicznym. Przypuszcza się, że w przyszłości ta liczba ma się zmniejszyć dzięki niedawnemu wprowadzeniu biwalentnej i czterowalentnej szczepionki przeciw HPV.
- Tylko 1% kobiet wysokiego ryzyka HPV dodatnich rozwija raka szyjki macicy.Utrzymywanie się onkogennego typu HPV w czasie jest silnie związane ze zmianami przedrakowymi i ryzykiem inwazyjności.
U około 1% kobiet HPV-dodatnich z wysokim ryzykiem onkogennym rozwija się nowotwór szyjki macicy, od momentu zarażenia do zachorowania na raka szyjki macicy występuje kilkuletni okres utajenia, mierzalny co najmniej dekadę. kobieta nie skarży się na żadne szczególne objawy, dlatego „rozpoznanie najpierw wczesnej infekcji, a następnie zmian przednowotworowych, poprzez badanie cytologiczne i test DNA HPV, pozwala lekarzom na interwencję, zanim nowotwór się ujawni.
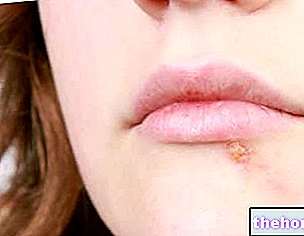
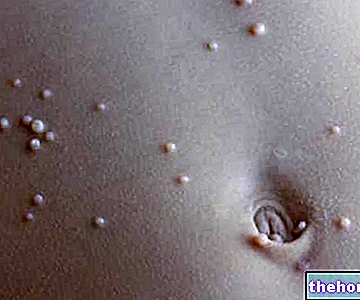
- Około 1% aktywnych seksualnie dorosłych w Stanach Zjednoczonych ma obecnie brodawki narządów płciowych; od 1 do 5% osób zakażonych HPV rozwija brodawki narządów płciowych, które czasami są na tyle małe, że utrudniają ich „wykrycie; brodawki narządów płciowych stanowią jedną z najczęstszych choroby przenoszone drogą płciową, drugie po zapaleniu pochwy, mogą być dokuczliwe, ale zwykle nie wiążą się ze zwiększonym ryzykiem onkogennym, chyba że występuje koinfekcja szczepami HPV wysokiego ryzyka. że częstość występowania zmniejszy się w niedalekiej przyszłości ze względu na niedawne wprowadzenie czterowalentnej szczepionki przeciw HPV, która chroni zarówno przed szczepami najbardziej zaangażowanymi w raka szyjki macicy, jak i tymi typowo odpowiedzialnymi za brodawki narządów płciowych
- Niektóre choroby przypisywane zakażeniu HPV są częstsze w populacji seropozytywnych (zakażenie HIV), u homoseksualnych i biseksualnych mężczyzn oraz u osób z osłabionym układem odpornościowym; inne czynniki ryzyka to palenie papierosów, długotrwałe stosowanie doustnych środków antykoncepcyjnych oraz alkohol i narkotyki nadużycia (zachowania często związane z rozwiązłością seksualną)
Szczepionki
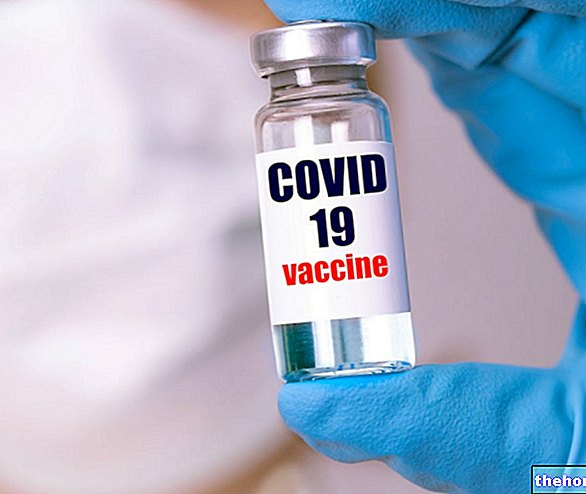
Profilaktyka szczepionkowa zapewnia ochronę przed infekcjami HPV.
Szczepionka biwalentna pomaga zapobiegać zakażeniom tylko dwoma najczęściej onkogennymi szczepami HPV (HPV 16 i HPV 18).
Szczepionka czterowalentna zapewnia dobrą ochronę przed zaangażowanymi genotypami:
- w zdecydowanej większości łagodnych ran brodawkowatych, takich jak brodawki narządów płciowych (HPV 6 i HPV 11),
- w rozwoju zmian przedrakowych i nowotworowych szyjki macicy (HPV 16 i HPV 18).
9-walentna szczepionka rozszerza ochronę na dodatkowe 5 szczepów (HPV 31, HPV 33, HPV 45, HPV 52, HPV 58).
W każdym razie należy pamiętać, że ochrona zapewniana przez szczepionkę przeciw HPV nie jest absolutna; z tego powodu jest to również ważne dla zaszczepionych kobiet
- poddawać się regularnym badaniom ginekologicznym
- nie spuszczaj swojej czujności, jeśli chodzi o zapobieganie innym chorobom przenoszonym drogą płciową, które mogą być przenoszone przez stosunek seksualny bez zabezpieczenia.