Ogólność
Mielosupresja to stan chorobowy charakteryzujący się zmniejszoną produkcją krwinek przez szpik kostny.
Znany również jako mielosupresja lub mielotoksyczność, stanowi jeden z najważniejszych skutków ubocznych chemioterapii stosowanej w leczeniu raka. Nie wszystkie z tych leków wywołują mielosupresję, a ich zasięg zależy - podobnie jak od rodzaju leku - także od dawki, sposobu podawania, stanu zdrowia pacjenta i liczby wcześniej podanych podań.
Immunosupresyjne leczenie farmakologiczne może również powodować mielosupresję, stosowane w przypadku chorób autoimmunologicznych (np. reumatoidalne zapalenie stawów, choroba Leśniowskiego-Crohna, twardzina skóry, toczeń itp.) lub przeszczepów narządów. Bardzo rzadko stan ten stanowi efekt uboczny długotrwałych terapii. niesteroidowe leki przeciwzapalne lub tiazydowe leki moczopędne.
Parwowirus B19 atakuje komórki prekursorowe krwinek czerwonych, które wykorzystuje do replikacji. Infekcja, często bezobjawowa, może powodować problemy z mielosupresją (zwłaszcza anemię) u osób z upośledzoną funkcją szpiku kostnego lub układu odpornościowego.
Szczególnie ciężka mielosupresja nazywana jest mieloablacją.

Następstwa
U osób z mielosupresją szpik kostny nie jest w stanie syntetyzować odpowiedniej ilości komórek krwi.
Poniższa tabela przedstawia schematycznie dominujące funkcje komórek krwi i konsekwencje ich patologicznego zmniejszenia.
Ogólnie rzecz biorąc, konsekwencje mielosupresji są tym poważniejsze, im wyraźniejsza jest redukcja komórek krwi.
Szczególnie niepokojące w dziedzinie onkologii są poziomy białych krwinek, a zwłaszcza granulocytów neutrofili; dzieje się tak, ponieważ ich nadmierne zmniejszenie sprawia, że pacjent jest podatny na rozwój wielu różnych potencjalnie śmiertelnych infekcji.
Biorąc pod uwagę zagrożenia dla przeżycia pacjenta, stosowanie leków odpowiedzialnych za mielosupresję jest przeciwwskazane w przypadku:
- ciężkie trwające infekcje;
- poważne upośledzenie funkcji szpiku kostnego;
- niedawne szczepienie dowolną żywą szczepionką (nawet atenuowaną).
Należy również pamiętać, że:
- zahamowanie czynności szpiku kostnego wywołane lekami mielotoksycznymi jest na ogół zależne od dawki (wzrasta wraz ze wzrostem dawki leku);
- wiele kombinacji leków mielotoksycznych może nasilać mielosupresję poprzez działanie addytywne lub synergistyczne;
- mielosupresja może podlegać skumulowanym efektom tych samych terapii chemioterapeutycznych; oznacza to, że może się pogorszyć po wielokrotnych cyklach leczenia farmakologicznego.
Mielosupresja chemioterapii
Wiele leków chemioterapeutycznych ma negatywny wpływ na tkanki charakteryzujące się wysokim tempem obrotu komórkowego, tak jak ma to miejsce np. w mieszkach włosowych, błonach śluzowych czy krwi.
W szczególności komórki krwi są syntetyzowane w szpiku kostnym w procesie zwanym hematopoezą. Proces ten rozpoczyna się od progenitorowych komórek macierzystych, które mają zdolność różnicowania się w różne linie krwiotwórcze, które dają początek odpowiednio białym i czerwonym krwinkom oraz płytkom krwi.
Leki chemioterapeutyczne powodują uszkodzenia tych komórek progenitorowych, podczas gdy na ogół nie powodują znaczących uszkodzeń dojrzałych komórek krwi.
Ponieważ przeciętny czas życia dojrzałych krwinek białych wynosi 12-16 godzin, płytek krwi 10-24 dni, a krwinek czerwonych 100-130 dni, pierwszym skutkiem mielosupresji chemioterapii jest niedobór krwinek białych, natomiast niedobór czerwonych krwinek pojawia się jako ostatni.
Słowniczek
- Leukopenia: niedobór białych krwinek;
- Anemia: niedobór hemoglobiny (Uwaga: hemoglobina jest zawarta w krwinkach czerwonych);
- Małopłytkowość (lub trombocytopenia): niedobór płytek;
- Pancytopenia: uogólniony niedobór wszystkich komórek krwi.
Leczenie
W przypadku ciężkiej mielosupresji leczenie medyczne jest niezbędne, aby spróbować przywrócić prawidłowy poziom krwinek. Te ostatnie, między innymi, stanowią ważny wskaźnik przy podejmowaniu decyzji, kiedy pacjent może przejść nowy cykl chemioterapii immunosupresyjnej, ponieważ powtarzanie leczenia, gdy wartości krwi są nadal zbyt niskie, stanowi poważne zagrożenie dla życia pacjenta. pacjent.
Metody leczenia mielosupresji są różne, podobnie jak powiązane cele:
- szerokie spektrum profilaktyki antybiotykowej oraz stosowanie strategii i środków pomocniczych (mycie rąk, noszenie masek, rękawiczek itp.), aż do „izolacji w „sterylnych” pomieszczeniach: leczenie to ma na celu zapobieganie poważnym zakażeniom pacjenta z neutropenią;
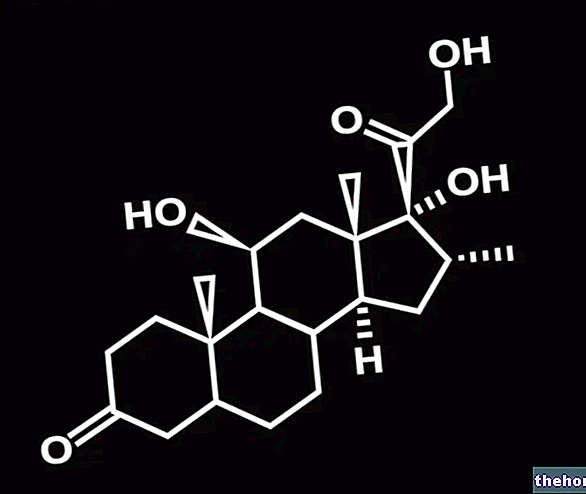
- podawanie erytropoetyny i analogów erytropoetyny: mają na celu stymulację syntezy czerwonych krwinek, zapobieganie anemii;
- podawanie specyficznych czynników wzrostu dla pewnych subpopulacji białych krwinek (np. filgrastym, lenograstym lub pegfilgrastym);
- podawanie interleukiny-11: sprzyja dojrzewaniu prekursorów płytek krwi w szpiku kostnym;
- transfuzje krwi: transfuzje krwi pełnej lub jej poszczególnych składników (np. płytek krwi) mogą być konieczne w celu ograniczenia poważnych konsekwencji związanych z mielosupresją.
Niektóre z tych zabiegów można również wykonywać w celach profilaktycznych.
Czas potrzebny do osiągnięcia nadiru (tj. najniższego punktu wartości krwinek w czasie), jak również mediana czasu normalizacji wartości krwi u pacjenta z mielosupresją, zależą od leku lub kombinacji leków i stosowane dawki. Ogólnie rzecz biorąc, satysfakcjonujący powrót do zdrowia zajmuje średnio od trzech do sześciu tygodni.
Pojawienie się powikłań po mielosupresji, oprócz zagrożenia życia pacjenta, osłabia skuteczność leczenia przeciwnowotworowego; może w rzeczywistości powodować opóźnienia w kolejnych cyklach lub zmniejszenie dawki podawanej następnie chemioterapii.