Zapalenie nadkłykcia to ogólny termin odnoszący się do bolesnego zespołu dotykającego okolice łokcia.
Ze względu na częste występowanie w tenisie, zapalenie nadkłykcia jest również nazywane „łokciem tenisisty”.
![]()
Jest to spowodowane przeciążeniem funkcjonalnym lub nadmiernym i ciągłym używaniem stawu.Istnieje indywidualna predyspozycja, ale w wyniku niewłaściwego podejścia każdy może zachorować na zapalenie nadkłykcia.
Najbardziej zaangażowane sporty to: tenis, baseball, golf, szermierka, badminton, squash, rzut oszczepem lub dyskiem itp.
Najbardziej interesujące zawody to: hydraulik, murarz, ogrodnik, stolarz, rzeźnik, kucharz, stolarz, krawiec, malarz itp.
Inne czynności, których to dotyczy, to: zabawa, ogrodnictwo (przycinanie roślin) itp.
Zapalenie nadkłykcia dotyczy głównie grupy wiekowej od 30 do 50 lat.
Początkowo objawowe tylko podczas ruchu ścięgien w stanie zapalnym, jeśli jest ciężkie, zapalenie nadkłykcia może pogorszyć się do tego stopnia, że nawet w spoczynku może wystąpić bolesny obraz.
Opublikowane materiały mają na celu umożliwienie szybkiego dostępu do porad, sugestii i ogólnych środków zaradczych, które lekarze i podręczniki zwykle udostępniają w leczeniu zapalenia nadkłykcia; wskazania te nie mogą w żaden sposób zastępować opinii lekarza prowadzącego lub innych specjalistów opieki zdrowotnej w tej dziedzinie, którzy są leczenie pacjenta.
Co robić
- Profilaktyka jest zawsze najskuteczniejszym sposobem zmniejszenia możliwości kontuzji (patrz sekcja Zapobieganie).
- Rozpoznanie zaburzenia: jeśli chodzi o komplikacje ścięgien, bezwzględnie konieczna jest natychmiastowa interwencja, ponieważ są one trudne do wyleczenia. Objawy to:
- Łagodny, ale nasilający się ból po zewnętrznej stronie łokcia.
- Obrzęk i ból podczas odpoczynku.
- Słabość siły chwytu dłoni.
- Poranna sztywność.
- Trudność w wyprostowaniu nadgarstka.
- Badanie lekarskie: rozpoznanie objawów NIE może mieć na celu samodzielnego prowadzenia terapii, ale zrozumienia rozległości zaburzenia.Rozpoznanie postawi ortopeda lub rzadziej lekarz ogólny. Aby potwierdzić podejrzenie badania czynnościowego (palpacja, test Cozena, test Millisa) oraz wykonać diagnostykę różnicową, specjalista zaleci kilka badań, takich jak:
- Radiografia i USG: oferują „obraz (choć słabej jakości) stanów zapalnych ścięgien.
- Promienie rentgenowskie: aby wykluczyć artrozę i zapalenie stawów łokciowych lub zwapnienia ścięgien.
- Rezonans magnetyczny szyjki macicy: aby wykluczyć przepuklinę krążka międzykręgowego.
- Elektromiografia (EMG): aby wykluczyć ucisk nerwów.
- Po pozytywnej diagnozie ortopeda rozpocznie leczenie nieoperacyjne (ustępujące w 80-90% przypadków):
- Całkowity odpoczynek przez kilka tygodni:
- Początkowo wymuszony za pomocą szyny lub gipsu.
- Następnie zależny od woli podmiotu, który musi unikać niepotrzebnego lub nieplanowanego nagabywania.
- Terapia lekami przeciwzapalnymi.
- Dla tenisistów: odpowiedni sprzęt sportowy (mniej sztywna rakieta, mniej napięte struny, amortyzatory) itp.
- Terapia rehabilitacyjna: ekstrakcja fizjoterapeutyczna służy wzmocnieniu mięśni przedramienia.
- Zabiegi medyczne: technologiczne (fale uderzeniowe, ultradźwięki, tecar itp.), krioterapia (jeśli kompromis dotyczy części mięśniowej) lub termoterapia (jeśli uszkodzenie dotyczy wyłącznie ścięgien) w zależności od przypadku.
- Zastosowanie szelek: na przykład nałokietniki; są środkiem paliatywnym, ale mogą łagodzić objawy.
Uwaga: Jeśli zapalenie nadkłykcia dotyczy zarówno mięśni, jak i ścięgien, między ciepłem a krioterapią zaleca się preferowanie krioterapii.
- W razie potrzeby skorzystaj z zabiegu chirurgicznego (patrz poniżej Zabiegi medyczne).
- W przewlekłym zapaleniu nadkłykcia należy komplikować, niszczyć (falami moczowymi) lub chirurgicznie usuwać zwapnienia ścięgien.
Czego nie robić
- Nie przyjmuj żadnych zasad zapobiegawczych, zwłaszcza jeśli istnieje wyraźna predyspozycja do nawrotu.
- Zignoruj objawy, szczególnie w przypadku znaczącej historii medycznej.
- Nie zwracaj się o pomoc lekarską i staraj się leczyć stan, przyjmując dostępne bez recepty leki przeciwzapalne.
- Nie wykonuj badań diagnostycznych pod kątem zapalenia nadkłykcia.
- Nie przeprowadzaj badań diagnostycznych w celu wykluczenia patologii, które mogą powodować objawy podobne do zapalenia nadkłykcia.
- Używanie, ładowanie lub nawet przeciążanie i tak już skompromitowanego łokcia.
- Nie należy przyjmować przepisanej terapii lekami przeciwzapalnymi.
- W momencie powrotu do zdrowia wczesne użycie sprzętu, który może zaostrzyć zaburzenie.
- Nie stosuj terapii rehabilitacyjnej.
- Nie korzystaj z technologicznych metod leczenia, jeśli są zalecane.
- Wyklucz a priori możliwość operacji.
- Jeśli zapalenie nadkłykcia nadal występuje wielokrotnie, wyeliminuj aktywność odpowiedzialną za ostry.
Co zjeść
Nie ma diety zaprojektowanej tak, aby zapobiegać i leczyć zapalenie nadkłykcia lepiej lub szybciej.
Jednak niektóre sztuczki mogą się przydać:
- Zwiększ spożycie cząsteczek przeciwzapalnych:
- Omega 3: są kwasem eikozapentaenowym (EPA), dokozaheksaenowym (DHA) i alfa-linolenem (ALA) Działają przeciwzapalnie.Dwa pierwsze są bardzo aktywne biologicznie i występują głównie w: sardynkach, makreli, bonito, sardynelli , śledź , alletterato, boczek tuńczyka, belona, wodorosty, kryl itp. Trzeci jest mniej aktywny, ale stanowi prekursor EPA; jest zawarty głównie we frakcji tłuszczowej niektórych środków spożywczych pochodzenia roślinnego lub w olejach: sojowym, lnianym , nasiona kiwi, pestki winogron itp.
- Przeciwutleniacze:
- Witaminy: witaminami antyoksydacyjnymi są karotenoidy (prowitamina A), witamina C i witamina E. Karotenoidy zawarte są w warzywach i owocach czerwonych lub pomarańczowych (morele, papryka, melony, brzoskwinie, marchew, kabaczek, pomidory itp.); są również obecne w skorupiakach i mleku. Witamina C jest typowa dla kwaśnych owoców i niektórych warzyw (cytryny, pomarańcze, mandarynki, grejpfruty, kiwi, papryka, pietruszka, cykoria, sałata, pomidory, kapusta itp.). Witamina E znajduje się w lipidowej części wielu nasion i pokrewnych olejów (z kiełków pszenicy, kukurydzy, sezamu, kiwi, pestek winogron itp.).
- Minerały: cynk i selen. Pierwszy zawarty jest głównie w: wątrobie, mięsie, mleku i produktach pochodnych, niektórych małżach (zwłaszcza ostrygach). Druga zawarta jest głównie w: mięsie, produktach rybnych, żółtku jaja, mleku i produktach pochodnych, żywności wzbogaconej (ziemniaki itp.).
- Polifenole: proste fenole, flawonoidy, garbniki. Są bardzo bogate: warzywa (cebula, czosnek, cytrusy, czereśnie itp.), owoce i nasiona towarzyszące (granat, winogrona, jagody itp.), wino, nasiona oleiste, kawa, herbata, kakao, rośliny strączkowe i produkty pełnoziarniste itp.
Czego NIE jeść
- Jedyną grupą pokarmów (lub lepszych napojów), które nie są zalecane w przypadku zapalenia nadkłykcia, są napoje alkoholowe.Alkohol etylowy ma działanie moczopędne i zaburza metabolizm poprzez zmianę skuteczności składników aktywnych.
- Ponadto przypominamy, że nadmiar kwasów omega 6 „mógłby” mieć diametralnie odwrotny skutek niż „spożycie omega 3. Dobrą praktyką jest ograniczanie wprowadzania” pokarmów bogatych w linolowy, gamma-linolenowy, diomo- kwas gamma-linolenowy i arachidonowy Zawarte są głównie w: oleju z nasion (zwłaszcza orzeszków ziemnych), większości suszonych owoców, niektórych roślinach strączkowych itp.
Naturalne kuracje i środki zaradcze
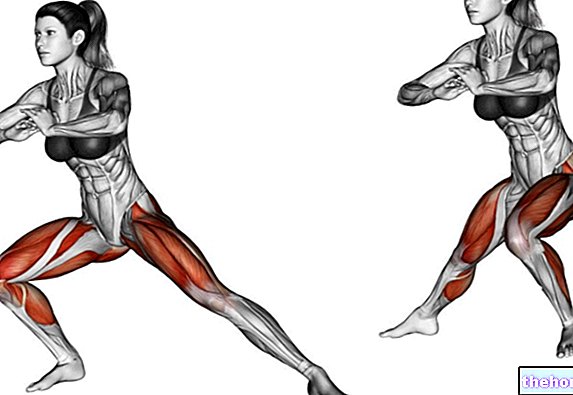
- Rozciąganie: Rozciąganie może być statyczne lub dynamiczne, aktywne lub pasywne. W zapaleniu nadkłykcia pełni rolę profilaktyczną, ale także terapeutyczną w przewlekłej fazie leczenia.
- Masaż fizjoterapeutyczny, manipulacje osteopatyczne, manipulacje szyjki macicy i mięśnia powięziowego, miofibroliza przezskórna (patrz poniżej Zabiegi medyczne).
- Ćwiczenia ruchowe wzmacniające: stosowane zarówno w terapii zachowawczej, jak i w rehabilitacji pooperacyjnej.
- Krioterapia: terapia zimnem jest przydatna w zmniejszeniu bólu i stanów zapalnych mięśni, powinna być wykonywana 2 lub 3 razy dziennie, nie należy nakładać lodu bezpośrednio; wręcz przeciwnie, należy go umieścić w woreczku zabezpieczającym z wodą i nałożyć za pomocą wełnianej szmatki, aby chronić skórę.
- Ciepłe okłady: zwiększają przepływ krwi i mogą przyspieszyć powrót do zdrowia po urazach ścięgien. Nie należy ich stosować w obecności zmian naczyniowych.
- Szelki, bandaże i bandaże: są to narzędzia, które czasami przydają się do zmniejszenia objawów. Pełnią funkcję amortyzowania wstrząsów i towarzyszącego im ruchu. W praktyce sportowej nie mogą być bardzo ciasne; wręcz przeciwnie, podczas pracy można je mocniej dokręcać, uważając, aby nie zaburzać krążenia.
Leczenie farmakologiczne
- Środki przeciwbólowe: są stosowane w celu zmniejszenia bólu. Są przyjmowane doustnie.
- Paracetamol: na przykład Tachipirina®, Efferalgan® i Panadol®.
- Niesteroidowe leki przeciwzapalne (NLPZ):
- Systemowe do stosowania doustnego: są częściej stosowane niż miejscowe, ponieważ struktury dotknięte stanem zapalnym są trudno dostępne podczas aplikacji na skórę. Są silniejsze, nawet jeśli są generyczne niż maści i żele. Mogą wymagać zastosowania gastroprotektora.Osoby z zaburzeniami czynności wątroby lub nerek nie zawsze są w stanie je przyjąć.
- Ibuprofen: np. Brufen®, Moment®, Spidifen®, Nurofen®, Arfen®, Actigrip gorączka i ból® i Vicks gorączka i ból®).
- Ketoprofen: na przykład Artrosilene®, Orudis®, Oki®, Fastum żel®, Flexen „Retard”® i Ketodol®.
- Diklofenak: na przykład Dicloreum®, Deflamat®, Voltaren Emulgel® i Flector®.
- Naproksen: na przykład Momendol®, Synflex® i Xenar®.
- Do stosowania miejscowego: są to głównie maści lub żele. Mają tę zaletę, że działają miejscowo, nie obciążając żołądka i wątroby; jednak są mniej skuteczne. Należy sprecyzować, że nie jest to najodpowiedniejsza kategoria farmakologiczna i utrzymywanie się ich stosowania (choć w początkowych stadiach) może sprzyjać pogorszeniu stanu zapalnego.
- Ibuprofen 10% sól lizynowa lub 2,5% Ketoprofen (na przykład Dolorfast®, Lasonil®, Fastum gel® itp.).
- Kortykosteroidy:
- Do wstrzykiwania przez infiltrację: stosuje się je tylko wtedy, gdy doustne NLPZ nie są dobrze tolerowane z powodu: alergii, wrzodów żołądka, cukrzycy itp. Stosowane przez długi czas mają wiele skutków ubocznych na tkankę łączną. Są najbardziej drastycznym, ale i najskuteczniejszym rozwiązaniem farmakologicznym:
- Metyloprednizolon: na przykład Depo-Medrol ® w połączeniu z lidokainą (miejscowy środek znieczulający).
Zapobieganie
- Ogrzewanie: ma funkcję rozgrzewania mięśni i ścięgien łokcia, zwiększając elastyczność i funkcjonalność zaangażowanych struktur.
- Zbliżając się do nowego sportu (tenis, baseball, rakiety itp.) wskazane jest stopniowe zwiększanie intensywności wysiłku.
- Rozciąganie i ruchomość stawów: są kontrowersyjne i mniej skuteczne niż inne obszary ciała. Aby ćwiczyć w spoczynku po intensywnej aktywności, ale ZAWSZE GORĄCE, mają podstawowe znaczenie dla zwiększenia elastyczności i zdolności do poruszania się. Jednak ostatnie badania nie wykazały korelacji z redukcją urazów stawów.
- W przypadku wcześniejszego urazu zastosowanie bandaży funkcjonalnych lub specjalnych aparatów ortodontycznych okazało się całkiem przydatne w zmniejszaniu ryzyka nawrotu.
Zabiegi medyczne
- Masaż fizjoterapeutyczny, bierne rozciąganie i manipulacje osteopatyczne: terapie manualne mogą poprawić stan zapalny nadkłykcia poprzez rozluźnienie skurczonych mięśni (potencjalnie odpowiedzialnych za początek zapalenia nadkłykcia i trudności w gojeniu).
- Manipulacje Cyriax i mięśniowo-powięziowe: wyeliminować zwłóknienie, które może powstać podczas procesu gojenia w tkankach. Są one szczególnie wskazane, gdy zapalenie nadkłykcia wiąże się z upośledzeniem mięśni i ścięgien.
- Miofibroliza przezskórna: ma również na celu przeciwdziałanie zwłóknieniu zlokalizowanemu w punktach spustowych.Wykorzystuje mechaniczne działanie wywierane przez ręczny nacisk instrumentów zwanych fibrolizerami.
- Fale uderzeniowe: mogą przyspieszyć gojenie w przypadku uszkodzenia tkanek miękkich Polegają na zlokalizowanym uwalnianiu impulsów akustycznych Efektem jest zwiększenie aktywności metabolicznej tkanki docelowej i zerwanie wszelkich zwapnień ścięgien objawiających się w formy przewlekłe (rzadsze).
- Laseroterapia: jest to zabieg wykorzystujący promienie elektromagnetyczne bezpośrednio na dotknięty obszar. Wiązka elektronów z lasera działa na błonę komórkową i mitochondria, zwiększając aktywność metaboliczną, zmniejszając ból i stan zapalny, powodując rozszerzenie naczyń krwionośnych i zwiększając drenaż limfatyczny.
- Terapia Tecar: metoda terapeutyczna wykorzystująca kondensator elektryczny do leczenia urazów mięśni stawów. Mechanizm terapii tecar opiera się na przywróceniu ładunku elektrycznego w uszkodzonych komórkach, aby zapewnić ich szybszą regenerację.
- Kinesio taping: wykorzystuje przyczepność przylepnych i elastycznych bandaży, które czasami zawierają niewielkie farmakologiczne stężenia środków przeciwzapalnych. Powinny pełnić funkcję drenującą, lekko przeciwbólowo-przeciwzapalną i usztywniającą.
- Chirurgia: stosowana dopiero po 6-12 miesiącach od rozpoczęcia leczenia zachowawczego z niepowodzeniem, prawie zawsze polega na usunięciu chorej części mięśnia i ponownym wprowadzeniu go do kości. Przeprowadza się go głównie na otwartej przestrzeni i rzadziej w artroskopii.
- Rehabilitacja pooperacyjna: rozpoczyna się po około 7 dniach. W ósmym tygodniu przystępujemy do wzmacniania i po 6 miesiącach będzie można wrócić do zajęć przeciążeniowych.