Ogólność
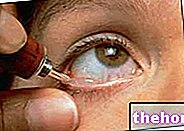
Przeszczep rogówki, zwany także keratoplastyką, to operacja polegająca na częściowym lub całkowitym zastąpieniu rogówki, operację tę stosuje się w przypadku uszkodzonej lub niefunkcjonalnej rogówki, w celu zastąpienia jej analogiem zdrowym, syntetycznym lub pobranym od niedawno zmarłego dawca.

Istnieją trzy rodzaje przeszczepu rogówki: keratoplastyka perforująca (lub penetrująca), keratoplastyka płytkowa i keratoplastyka śródbłonka.
Po operacji pacjent musi przestrzegać kilku ważnych zaleceń lekarskich, aby uniknąć nieprzyjemnych powikłań.
Przeszczepiona rogówka może trwać do 25 lat.
Co to jest przeszczep rogówki?
Przeszczep rogówki, inaczej keratoplastyka, to zabieg chirurgiczny, poprzez który lekarz operujący zapewnia całkowitą lub częściową wymianę pierwotnej rogówki, już niefunkcjonalnej i mocno uszkodzonej, podobnym zdrowym elementem pochodzenia syntetycznego lub od niedawno zmarłego dawcy.
CZYM JEST ROGÓWKA?
Rogówka to przezroczysta, wielowarstwowa błona, która znajduje się z przodu oka i pokrywa tęczówkę i źrenicę.
Pozbawiona naczyń krwionośnych (a więc nieunaczynionych), ta konkretna błona stanowi pierwszą „soczewkę”, na którą napotyka światło, gdy dociera do oka.
Na szczególną uwagę zasługują co najmniej trzy funkcje rogówki:
- Ochrona i wsparcie struktur ocznych;
- Filtracja niektórych długości fal ultrafioletowych → rogówka umożliwia przechodzenie promieni świetlnych przez tkankę oka, zamiast ich odbijania lub pochłaniania.
- Załamanie światła → rogówka odpowiada za 65-75% zdolności oka do tego, aby promienie światła pochodzące z zewnątrz zbiegały się w dołku, czyli centralnym obszarze siatkówki.

Zastosowania
Rogówka to bardzo delikatna część oka o bardzo małej zdolności do samonaprawy.
To wyjaśnia, dlaczego zranienie go sprawia, że operacja przeszczepu jest niezbędna.
Najczęstsze schorzenia wymagające przeszczepu rogówki to:
- Stożek rogówki: jest zdecydowanie główną przyczyną przeszczepu rogówki;
- Choroby zwyrodnieniowe tkanki rogówki;
- Perforacja rogówki;
- Infekcje rogówki, które nie reagują na żadne leczenie antybiotykami;
- Obecność blizn na rogówce.
Procedura
Chirurdzy oka mogą wykonać operację przeszczepu rogówki na co najmniej trzy sposoby, których nazwa brzmi:
- Perforująca keratoplastyka lub keratoplastyka penetrująca;
- Keratoplastyka blaszkowata;
- Keratoplastyka śródbłonka.
Podczas gdy perforowana keratoplastyka obejmuje wymianę całej grubości rogówki i stanowi najstarszą metodę operacyjną, keratoplastyka płytkowa i keratoplastyka śródbłonka umożliwiają wymianę niektórych warstw rogówki i stanowią najnowocześniejsze metody interwencji.
KERATOPLASTYKA PERFOROWANA LUB PENETRUJĄCA
Do perforacji keratoplastyki lekarz operujący używa noża introligatorskiego, zwanego trepan, przez który przecina fragment uszkodzonej rogówki, na całej jej grubości.
Po resekcji usuwa uszkodzoną sekcję rogówki i zastępuje ją „nową”, syntetyczną lub pobraną od dawcy.
Przeszczep „nowej” rogówki wymaga założenia kilku szwów, których usunięcie w niektórych sytuacjach może nastąpić nawet po 12 miesiącach od zabiegu.
Operacja perforacji keratoplastyki może odbywać się w znieczuleniu ogólnym lub w znieczuleniu miejscowym: w pierwszym przypadku pacjent jest nieprzytomny i niewrażliwy na ból przez cały czas trwania operacji; w drugim jednak podczas operacji pozostaje przytomny, ale mimo to nie odczuwa bólu.
Operacja klasycznej perforującej keratoplastyki trwa 45-60 minut, łącznie ze znieczuleniem.
Z reguły hospitalizacja jest przewidziana na jedną noc, aby pacjent mógł lepiej wyzdrowieć po znieczuleniu i pierwszych efektach zabiegu chirurgicznego.
KERATOPLASTYKA PŁYTOWA
Poprzez keratoplastykę płytkową chirurdzy oka przeszczepiają najbardziej zewnętrzną i prawdopodobnie środkową warstwę rogówki.
Stosowane oprzyrządowanie może składać się z wyżej wymienionych trepan lub w konkretnym laserze przeznaczonym do tego celu.
Po resekcji uszkodzonych warstw rogówki następuje nałożenie zdrowych warstw rogówki, pobranych od dawcy lub pochodzenia syntetycznego.
Przeszczep zdrowych warstw rogówki wymaga wykonania kilku szwów, dokładnie tak jak w przypadku keratoplastyki penetrującej.
Istnieją dwa podtypy keratoplastyki płytkowej:
- Keratoplastyka blaszkowata przedniego: polega na usunięciu i wymianie zewnętrznych warstw rogówki.
- Głęboka keratoplastyka blaszkowata przednia: polega na usunięciu i wymianie zewnętrznych i centralnych warstw rogówki.
Po zakończeniu zabiegu keratoplastyki płytkowej pacjent może wrócić do domu po kilku godzinach od zakończenia operacji, o ile warunki są stabilne.
KERATOPLASTYKA ŚRODKOWA
Poprzez keratoplastykę śródbłonka chirurdzy oka przeszczepiają najgłębsze warstwy rogówki i ewentualnie tzw. zręb rogówki (uwaga: opis anatomiczny rogówki jest tutaj).
Podobnie jak w przypadku keratoplastyki płytkowej, stosowane narzędzia mogą składać się ze zwykłych trepan lub w przeznaczonej do tego celu wiązce laserowej.
Po resekcji uszkodzonych warstw rogówki następuje nałożenie zdrowych warstw rogówki, pobranych od dawcy lub pochodzenia syntetycznego.
Do przeszczepienia zdrowych warstw rogówki nie są potrzebne szwy, ale pęcherzyk powietrza stworzony specjalnie w celu utrzymania przeszczepu rogówki na miejscu. Pęcherzyk ten ulega samoistnej resorpcji w ciągu kilku dni, czyli czasu potrzebnego na trwałe przymocowanie przeszczepu do reszty rogówki.
Istnieją dwa podtypy keratoplastyki śródbłonkowej:
- Keratoplastyka śródbłonka z rozbiórki (lub stripping) błony Descemeta: polega na zastąpieniu najbardziej wewnętrznych warstw rogówki i 20% zrębu rogówki.
- Keratoplastyka śródbłonka błony Descemeta: polega jedynie na wymianie najgłębszych warstw rogówki.
Po zakończeniu zabiegów keratoplastyki śródbłonkowej pacjent może wrócić do domu po kilku godzinach od zakończenia operacji, o ile warunki są stabilne.
Faza pooperacyjna
Bezpośrednio po zabiegu przeszczepienia rogówki pacjent:
- Musi nosić opatrunek ochronny założony w celu ochrony operowanego oka przez co najmniej cały dzień;
- Możesz odczuwać lekki ból oka. To normalne;
- Może cierpieć na niewyraźne widzenie. To normalne.
REKOMENDACJE POOPERACYJNE
Po powrocie do domu pacjent powinien zwrócić uwagę na:
- Nie pocieraj oczu;
- Nie wywieraj nadmiernego wysiłku fizycznego i nie podnoś ciężarów;
- Nie chodź do miejsc zakurzonych, zanieczyszczonych lub gdzie krąży dym;
- Używaj okularów przeciwsłonecznych, dopóki słońce nie powoduje dyskomfortu;
- Nie uprawiaj sportów kontaktowych, chyba że lekarz zaleci inaczej;
- Nosić okulary ochronne podczas niektórych aktywności sportowych, nawet jeśli od zabiegu minęło kilka miesięcy;
- Nie moczyć oka podczas kąpieli i pod prysznicami przez co najmniej miesiąc;
- Nie wznawiaj jazdy, dopóki lekarz nie zaleci inaczej;
- Chronić oko bandażem przez co najmniej kilka tygodni.
Zagrożenia i komplikacje
Jednym z najbardziej przerażających powikłań przeszczepu rogówki jest odrzucenie lub przesadna reakcja, uruchomiona przez układ odpornościowy, przeciwko „nowemu” wszczepionemu narządowi. Co więcej, układ odpornościowy konkretnego organizmu celowo służy do rozpoznawania i atakowania wszystkiego, co jest obce samemu organizmowi.
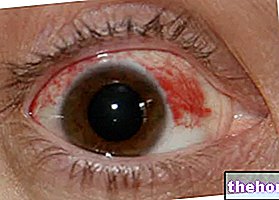
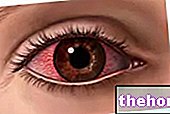
Zjawisko dość powszechne – dotyczy bowiem co piątego biorcy przeszczepu (a więc 20% pacjentów) – odrzucenie rogówki objawia się różnymi objawami i objawami, w tym:
- Rozmazany obraz
- zaczerwienienie oczu;
- Wrażliwość na światło (światłowstręt);
- Ból w operowanym oku.
W przypadku wystąpienia takich objawów wskazane jest jak najszybsze skontaktowanie się z lekarzem, aby przedstawić mu problem. Dzięki odpowiednim środkom możliwe jest zatrzymanie ewolucji powikłania.
Ryzyko odrzucenia jest zwiększone w przypadku stanów zapalnych oczu, spowodowanych na przykład zadymieniem, podrażnieniami, kurzem lub szczególnie wietrznymi dniami.
INNE POWIKŁANIA
Oprócz odrzucenia przeszczep rogówki może również prowadzić do innych powikłań, takich jak:
- Astygmatyzm;
- Jaskra;
- zapalenie błony naczyniowej oka;
- Odwarstwienie siatkówki;
- Ponowne pojawienie się stanu chorobowego, który spowodował konieczność przeszczepu;
- Małe ponowne otwarcie ran chirurgicznych. Pamiętaj, że naprawa rogówki jest bardzo powolna, więc uszkodzona przez nią rana goi się bardzo powoli;
- Infekcje, zwłaszcza przy gojeniu się ran pooperacyjnych.
Wyniki
Wizja osoby po przeszczepie rogówki może ustabilizować się w ciągu kilku tygodni, a także po roku lub dłużej.
Na czas ma wpływ kilka czynników, w tym: tryb interwencji i stan rogówki w momencie operacji.
Zazwyczaj, jeśli wszystko idzie dobrze, przeszczepione rogówki zachowują swoją przezroczystość przez około 25 lat.
Czytelnicy mogą zapoznać się z niektórymi najczęściej zadawanymi pytaniami dotyczącymi przeszczepu rogówki, klikając tutaj.