
Zespół Stevensa-Johnsona, często będący konsekwencją niektórych rodzajów leków, może być czasami spowodowany infekcjami lub innymi czynnikami.
Peeling skóry jest jednym z charakterystycznych objawów omawianego zespołu; Pacjenci poddawani jego rozwojowi są zwykle hospitalizowani i poddawani niezbędnej opiece podtrzymującej i leczeniu. Jeśli zespół jest spowodowany przez leki, należy natychmiast przerwać ich przyjmowanie.
W przypadku szybkiej diagnozy rokowanie jest na ogół dobre.
oraz błony śluzowe (nekroliza), których konsekwencje mogą być niezwykle poważne.
Roczna częstość występowania zespołu Stevensa-Johnsona wynosi około 1-5 / 1 000 000, dlatego na szczęście jest to bardzo rzadka reakcja.
Kilka źródeł uważa zespół Stevensa-Johnsona za ograniczoną odmianę toksycznej martwicy naskórka (lub zespół Lyella, szczególny rodzaj rumienia polimorficznego), charakteryzujący się podobną, ale bardziej rozległą i ciężką symptomatologią niż zespół Stevensa-Johnsona.
Zespół Stevensa-Johnsona i toksyczna nekroliza naskórka: jakie są różnice?
Obrazy objawów zespołu Stevensa-Johnsona i martwicy toksyczno-rozpływnej naskórka są do siebie bardzo podobne. Obydwa charakteryzują się zniszczeniem, a następnie złuszczaniem skóry, które jednak w zespole przedmiotu wyrobu dotyczy ograniczonych obszarów ciała (mniej niż 10% całej powierzchni ciała); natomiast w martwicy toksyczno-rozpływnej naskórka dotyczy większych obszarów skóry (ponad 30% powierzchni ciała).
Z drugiej strony zajęcie od 15% do 30% powierzchni skóry uważa się za nakładanie się zespołu Stevensa-Johnsona i toksycznej nekrolizy naskórka.
(takie jak, na przykład, ko-trimoksazol i sulfasalazyna);Inne przyczyny
Inne możliwe przyczyny odpowiedzialne za wystąpienie zespołu Stevensa-Johnsona to:
- Zakażenia o charakterze wirusowym lub bakteryjnym (w szczególności podtrzymywane przez Mykoplazma zapalenie płuc);
- Podawanie niektórych rodzajów szczepionek;
- Choroba przeszczep przeciwko gospodarzowi (lub GVHD).
Jacy ludzie są zagrożeni rozwojem zespołu Stevensa-Johnsona?
Ryzyko rozwoju zespołu Stevensa-Johnsona jest większe:
- U pacjentów z HIV i AIDS;
- U pacjentów z upośledzonym układem odpornościowym (na przykład z powodu leków);
- U pacjentów z zakażeniami wywołanymi przez Pneumocystis jirovecii;
- U pacjentów z toczniem rumieniowatym układowym;
- U pacjentów cierpiących na przewlekłe choroby reumatyczne;
- U pacjentów z zespołem Stevensa-Johnsona w wywiadzie.
Wreszcie wysunięto również hipotezę o istnieniu pewnej predyspozycji genetycznej do rozwoju zespołu Stevensa-Johnsona.
;
Na tym etapie wielu pacjentów może również odczuwać niewyjaśnione pieczenie i/lub ból skóry.
W przypadku, gdy zespół Stevensa-Johnsona jest spowodowany lekami, powyższe objawy zwiastunowe pojawiają się w ciągu 1-3 tygodni od rozpoczęcia terapii, natomiast opisane poniżej objawy skórne i śluzówkowe pojawiają się po 4-6 tygodniach od rozpoczęcia leczenia.
Objawy wpływające na skórę i błony śluzowe
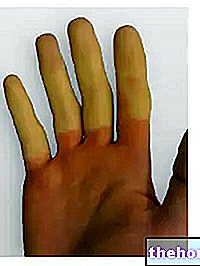
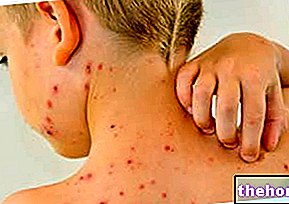
Po wystąpieniu wyżej wymienionych objawów prodromalnych pojawiają się objawy dotyczące skóry i błon śluzowych. Zaczynają się od „płaskiej i czerwonej wysypki, która zwykle zaczyna się na twarzy, szyi i tułowiu, a następnie rozprzestrzenia się na resztę ciała. W konkretnym przypadku zespołu Stevensa-Johnsona ta wysypka dotyczy mniej niż 10% powierzchni. cielesny.
Po pojawieniu się wysypki pojawiają się pęcherze, które mają tendencję do złuszczania się w ciągu 1-3 dni.Pęcherze mogą również pojawiać się na narządach płciowych, dłoniach, stopach, występują na błonach śluzowych (np. w jamie ustnej, gardle, itp.) i może nawet obejmować nabłonek wewnętrzny, taki jak nabłonek dróg oddechowych, dróg moczowych itp. Oczy są również ogólnie dotknięte tworzeniem się pęcherzy i strupów: są one opuchnięte, zaczerwienione i bolesne.
Oprócz wyraźnego złuszczania się skóry można również spotkać wypadanie paznokci i włosów.
Wyraźnie widać, że w takim stanie pacjent odczuwa znaczny ból, który jest związany z „równie zauważalnym obrzękiem. Ponadto, w zależności od obszarów, w których tworzą się pęcherze i gdzie występuje złuszczanie, u pacjenta mogą wystąpić trudności w oddychaniu, trudności w oddawaniu moczu, trudności w utrzymaniu otwarte oczy, trudności w połykaniu, mówieniu, jedzeniu, a nawet piciu.
Powikłania zespołu Stevensa-Johnsona
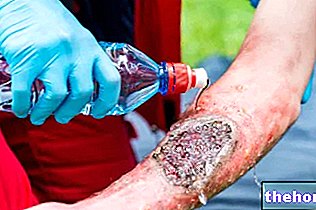
Powikłania zespołu Stevensa-Johnsona występują głównie z powodu martwicy, a następnie złuszczania się skóry i błon śluzowych. W przypadku braku funkcji barierowej, jaką zazwyczaj spełnia skóra, można spotkać się z:
- Ogromna utrata elektrolitów i płynów;
- Skurcze różnego rodzaju infekcji (bakteryjnych, wirusowych, grzybiczych itp.), które również mogą prowadzić do sepsy.
Innym poważnym powikłaniem jest „początek” niewydolności różnych narządów (niewydolność wielonarządowa).
skóry, co skutkuje badaniem histologicznym, chociaż nie jest to zabieg często wykonywany.
Niestety, wczesna diagnoza, gdy zespół jest jeszcze w stadium początkowym i objawia się objawami zwiastunowymi, nie zawsze jest możliwa. W rzeczywistości, ponieważ objawy te są raczej niespecyficzne, można napotkać „błędną ocenę”, co w konsekwencji prowadzi do opóźnienia w identyfikacji prawdziwej przyczyny złego samopoczucia pacjenta.
Z jakimi chorobami nie należy mylić zespołu Stevensa-Johnsona?
Objawy i objawy wywoływane przez zespół Stevensa-Johnsona mogą być podobne do wywoływanych przez inne choroby skóry i błon śluzowych, z którymi jednak nie należy go mylić. Bardziej szczegółowo, diagnostykę różnicową należy umieścić w odniesieniu do:
- Della „polimorficzny rumień drobny i większy;
- Toksycznej nekrolizy naskórka lub zespołu Lyella, jeśli wolisz;
- Zespół wstrząsu toksycznego;
- Złuszczającego zapalenia skóry;
- Pęcherzyca.
Jeśli zespół jest spowodowany przyjmowaniem leków, leczenie lekami należy natychmiast przerwać.
Niestety, chociaż istnieją pewne leki, które można podawać, aby powstrzymać postęp zespołu, nie ma prawdziwego lekarstwa na zespół Stevensa-Johnsona. W każdym razie pacjenci hospitalizowani z powodu omawianego zespołu muszą otrzymać odpowiednie leczenie wspomagające.
Terapia wspomagająca
Opieka podtrzymująca jest niezbędna, aby zapewnić przeżycie pacjenta. Może się różnić w zależności od warunków tego ostatniego.
- Utracone płyny i elektrolity będą musiały być podawane pozajelitowo. To samo dotyczy żywienia, jeśli pacjent nie jest w stanie samodzielnie się nim zająć z powodu zmian chorobowych zgłaszanych na skórze i błonach śluzowych jamy ustnej, gardła itp.
- Pacjenci z zajęciem oczu będą musieli odbyć specjalistyczne wizyty i poddać się ukierunkowanemu leczeniu, aby zapobiec lub przynajmniej ograniczyć szkody wywoływane przez zespół.
- Zmiany skórne typowe dla zespołu Stevensa-Johnsona należy leczyć codziennie i leczyć w taki sam sposób jak oparzenia.
- W przypadku infekcji wtórnych należy kontynuować leczenie tych ostatnich, ustalając odpowiednie terapie przeciwko patogenowi wywołującemu chorobę (stosując np. antybiotyki – pod warunkiem, że nie są znane indukowanie danego zespołu – leki przeciwgrzybicze, itp.) .
Leki skracające czas trwania zespołu Stevensa-Johnsona
Próbując powstrzymać zespół Stevensa-Johnsona lub w każdym razie skrócić jego czas trwania, można uciekać się do stosowania leków, takich jak:
- Cyklosporyna, podawana w celu zahamowania działania limfocytów T.
- Kortykosteroidy do stosowania ogólnoustrojowego, w celu tłumienia działania układu odpornościowego, ale jednocześnie przydatne w przeciwdziałaniu bólowi.
- immunoglobuliny IV (IgEV) w dużych dawkach; podawany wcześnie. Powinny one zatrzymywać aktywność przeciwciał i blokować działanie ligandu receptora FAS.
Jednak stosowanie tych leków jest przedmiotem rozbieżnych opinii wśród lekarzy.
W rzeczywistości stosowanie kortykosteroidów jest skorelowane ze wzrostem śmiertelności i może sprzyjać wystąpieniu infekcji lub maskować możliwą sepsę; chociaż takie leki wykazały pewną skuteczność w poprawianiu uszkodzeń oczu.
Podobnie, choć podanie IgEV pozwala na uzyskanie dobrych wyników początkowych, to według badań klinicznych i analiz retrospektywnych uzyskane wyniki końcowe są sprzeczne. W rzeczywistości z tych eksperymentów i analiz wyszło, że IgEV może być nie tylko nieskuteczne, ale potencjalnie może wiązać się ze wzrostem śmiertelności.
Inne zabiegi
W niektórych przypadkach można również wykonać plazmaferezę w celu usunięcia pozostałości reaktywnych metabolitów leków i przeciwciał, które mogą być przyczyną zespołu Stevensa-Johnsona.
W każdym razie, najbardziej odpowiednie leczenie dla każdego pacjenta zostanie ustalone przez lekarza na podstawie jego stanu oraz na podstawie stadium, w którym zespół Stevensa-Johnsona jest zdiagnozowany.


















.jpg)