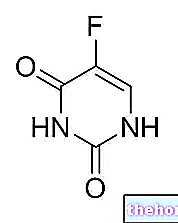
Składniki aktywne: Imatinib
Glivec 50 mg kapsułki twarde
Ulotki informacyjne Glivec są dostępne dla wielkości opakowań:- Glivec 50 mg kapsułki twarde
- Glivec 100 mg kapsułki twarde
Wskazania Dlaczego stosuje się Glivec? Po co to jest?
Glivec to lek zawierający substancję czynną o nazwie imatynib. W chorobach wymienionych poniżej lek działa poprzez hamowanie wzrostu nieprawidłowych komórek. Należą do nich niektóre rodzaje raka.
Glivec jest wskazany u pacjentów dorosłych i dzieci w leczeniu:
- Przewlekła białaczka szpikowa (CML). Białaczka to nowotwór białych krwinek. Białe krwinki zwykle pomagają organizmowi zwalczać infekcje.Przewlekła białaczka szpikowa jest formą białaczki, w której pewne nieprawidłowe białe krwinki (zwane komórkami szpikowymi) zaczynają rosnąć poza kontrolą.
- Ostra białaczka limfoblastyczna z chromosomem Philadelphia (Ph + ALL). Białaczka to nowotwór białych krwinek. Białe krwinki zwykle pomagają organizmowi zwalczać infekcje. Ostra białaczka limfoblastyczna jest formą białaczki, w której niektóre nieprawidłowe białe krwinki (zwane limfoblastami) zaczynają rosnąć w sposób niekontrolowany. Glivec hamuje wzrost tych komórek.
Glivec jest również wskazany u dorosłych pacjentów w leczeniu:
- Choroby mielodysplastyczne / mieloproliferacyjne (MDS / MPD). Jest to grupa chorób krwi, w których niektóre komórki krwi zaczynają wymykać się spod kontroli. Glivec hamuje wzrost tych komórek w niektórych podtypach tych chorób.
- Zespół hipereozynofilowy (HES) i/lub przewlekła białaczka eozynofilowa (CEL). Są to choroby krwi, w których komórki krwi (tzw. eozynofile) zaczynają wymykać się spod kontroli. Glivec hamuje wzrost tych komórek w pewnym podtypie tych chorób.
- Złośliwe nowotwory podścieliskowe przewodu pokarmowego (GIST). GIST to nowotwór żołądka i jelit, który powstaje w wyniku niekontrolowanego wzrostu komórek podtrzymujących tkanki tych narządów.
- Dermatofibrosarcoma protuberans (DFSP). DFSP to guz tkanki podskórnej, w którym niektóre komórki zaczynają rosnąć w sposób niekontrolowany. Glivec hamuje wzrost tych komórek.
W pozostałej części tej ulotki przy omawianiu tych chorób będą używane skróty.
W przypadku jakichkolwiek pytań dotyczących sposobu działania leku Glivec lub przyczyny przepisania leku Glivec należy skonsultować się z lekarzem.
Przeciwwskazania Kiedy nie należy stosować preparatu Glivec
Lek Glivec będzie przepisywany wyłącznie przez lekarzy mających doświadczenie w leczeniu nowotworów krwi i nowotworów litych.
Należy ściśle przestrzegać wszystkich zaleceń lekarza, nawet jeśli różnią się one od ogólnych informacji zawartych w tej ulotce.
Nie należy przyjmować leku Glivec:
- jeśli pacjent ma uczulenie na imatynib lub którykolwiek z pozostałych składników tego leku (wymienionych w punkcie 6).
Jeśli dotyczy to pacjenta, należy skonsultować się z lekarzem bez przyjmowania leku Glivec.
Jeśli uważasz, że możesz być uczulony, ale nie masz pewności, poproś lekarza o poradę
Środki ostrożności dotyczące stosowania Informacje ważne przed przyjęciem leku Glivec
Przed zastosowaniem leku Glivec należy porozmawiać z lekarzem:
- jeśli u pacjenta występują lub kiedykolwiek występowały problemy z wątrobą, nerkami lub sercem.
- jeśli pacjent przyjmuje lewotyroksynę po usunięciu tarczycy.
Jeśli którakolwiek z powyższych sytuacji dotyczy pacjenta, przed przyjęciem leku Glivec należy skonsultować się z lekarzem.
W trakcie leczenia lekiem Glivec należy natychmiast poinformować lekarza, jeśli pacjent bardzo szybko przybierze na wadze. Glivec może powodować zatrzymanie wody w organizmie (poważne zatrzymanie płynów).
Podczas przyjmowania leku Glivec lekarz będzie musiał regularnie sprawdzać, czy lek jest skuteczny. Ponadto będziesz mieć badania krwi i będziesz regularnie ważony.
Dzieci i młodzież
Glivec to również leczenie dzieci z CML. „Brak doświadczenia u dzieci z CML w wieku poniżej 2 lat. Jest ograniczone doświadczenie u dzieci z Ph + ALL i bardzo ograniczone doświadczenie u dzieci z MDS/MPD, DFSP, GIST i HES/CEL”.
Niektóre dzieci i młodzież przyjmujące lek Glivec mogą rozwijać się wolniej niż normalnie. Lekarz będzie sprawdzał wzrost w regularnych odstępach czasu.
Interakcje Jakie leki lub pokarmy mogą zmienić działanie leku Glivec
Należy powiedzieć lekarzowi lub farmaceucie, jeśli pacjent przyjmuje, ostatnio przyjmował lub może przyjmować inne leki, w tym leki wydawane bez recepty (takie jak paracetamol) i leki ziołowe (takie jak ziele dziurawca). działanie leku Glivec w połączeniu. Mogą nasilać lub zmniejszać działanie leku Glivec, prowadząc do większej liczby działań niepożądanych lub zmniejszając skuteczność leku Glivec.Glivec może zrobić to samo z innymi lekami.
Należy poinformować lekarza, jeśli pacjent stosuje leki zapobiegające powstawaniu zakrzepów krwi.
Ostrzeżenia Ważne jest, aby wiedzieć, że:
Ciąża. karmienie piersią i płodność
- Jeśli pacjentka jest w ciąży lub karmi piersią, podejrzewa, że może być w ciąży lub planuje mieć dziecko, przed zastosowaniem tego leku należy zasięgnąć porady lekarza.
- Glivec nie jest zalecany w okresie ciąży, chyba że jest to bezwzględnie konieczne, ponieważ może zaszkodzić dziecku. Lekarz omówi z pacjentką możliwe zagrożenia związane ze stosowaniem leku Glivec podczas ciąży.
- Kobietom, które mogą zajść w ciążę, zaleca się stosowanie skutecznej antykoncepcji podczas leczenia.
- Nie należy karmić piersią podczas leczenia lekiem Glivec.
- Pacjentom, którzy obawiają się o swoją płodność podczas leczenia preparatem Glivec, zaleca się skonsultowanie się z lekarzem.
Prowadzenie i używanie maszyn
Podczas przyjmowania tego leku mogą wystąpić zawroty głowy lub senność lub niewyraźne widzenie. Jeśli tak się stanie, nie prowadź pojazdu ani nie używaj żadnych narzędzi ani maszyn, dopóki nie poczujesz się dobrze.
Dawka, sposób i czas podawania Jak stosować Glivec: Dawkowanie
Lekarz przepisał lek Glivec, ponieważ pacjent cierpi na poważną chorobę. Glivec może pomóc Ci zwalczyć ten stan.
Jednak zawsze należy przyjmować ten lek zgodnie z zaleceniami lekarza lub farmaceuty.
Ważne jest, aby robić to do czasu, gdy zaleci to lekarz lub farmaceuta. W razie wątpliwości należy zwrócić się do lekarza lub farmaceuty. Nie należy przerywać wieszania leku Glivec, chyba że tak zaleci lekarz. Jeśli pacjent nie jest w stanie przyjmować leku zgodnie z zaleceniami. skontaktować się z lekarzem lub jeśli uważasz, że już go nie potrzebujesz, natychmiast skontaktuj się z lekarzem.
Ile Glivec wziąć
Stosowanie u dorosłych
Lekarz poinformuje pacjenta, ile kapsułek Glivec należy zażywać.
- W przypadku leczenia CML:
W zależności od stanu pacjenta, zwykle stosowana dawka początkowa wynosi 400 mg lub 600 mg:
- 400 mg należy przyjmować jako 8 kapsułek raz na dobę
- 600 mg należy przyjmować jako 12 kapsułek raz na dobę.
- Jeśli jesteś leczony z powodu GIST:
Dawka początkowa wynosi 400 mg, przyjmowana jako 8 kapsułek raz dziennie.
W przypadku CML i GIST lekarz może przepisać wyższą lub niższą dawkę w zależności od odpowiedzi na leczenie. Jeśli dzienna dawka wynosi 800 mg (16 kapsułek), należy przyjmować 8 kapsułek rano i 8 kapsułek wieczorem. - Jeśli jesteś leczony z powodu Ph + ALL: Dawka początkowa wynosi 600 mg, przyjmowana jako 12 kapsułek raz na dobę. - Jeśli jesteś leczony z powodu MSD / MPD: Dawka początkowa wynosi 400 mg, przyjmowana jako 8 kapsułek raz na dobę. - Jeśli jesteś leczony z powodu HES / CLE: Dawka początkowa wynosi 100 mg, przyjmowana jako 2 kapsułki raz na dobę. Lekarz może zdecydować o zwiększeniu dawki do 400 mg, przyjmowanej jako 8 kapsułek raz na dobę, w zależności od odpowiedzi pacjenta na leczenie. - Jeśli jesteś leczony z powodu DFSP: Dawka wynosi 800 mg na dobę (16 kapsułek), przyjmowana jako 8 kapsułek rano i 8 kapsułek wieczorem. Stosowanie u dzieci i młodzieży Lekarz poinformuje, ile kapsułek Glivec należy podać dziecku. Podana ilość preparatu Glivec będzie zależeć od stanu dziecka, jego wagi i wzrostu. Całkowita dawka dobowa nie powinna przekraczać 800 mg u dzieci z CML i 600 mg u dzieci z Ph + ALL. Lek można podawać dziecku jako pojedynczą dawkę dobową lub alternatywnie dawkę dobową można podzielić na dwie dawki (połowa rano i połowa wieczorem). Kiedy i jak przyjmować lek Glivec Jak długo stosować lek Glivec? Lek Glivec należy przyjmować codziennie tak długo, jak zaleci to lekarz. Przyjęcie większej niż zalecana dawki leku Glivec Jeśli przypadkowo zażyłeś zbyt wiele kapsułek, natychmiast skontaktuj się z lekarzem. Możesz potrzebować pomocy medycznej. Zabierz ze sobą pudełko z lekarstwami. Pominięcie przyjęcia leku Glivec W przypadku dalszych pytań dotyczących stosowania tego leku należy zwrócić się do lekarza, farmaceuty lub pielęgniarki. Jak każdy lek, lek ten może powodować działania niepożądane, chociaż nie u każdego one wystąpią. Są to na ogół łagodne do umiarkowanych. Niektóre skutki uboczne mogą być poważne. Należy natychmiast poinformować lekarza, jeśli wystąpi którykolwiek z następujących objawów: Bardzo często (może dotyczyć więcej niż 1 osoby na 10) lub często (może dotyczyć mniej niż 1 osoby na 10): Niezbyt często (może dotyczyć do 1 na 100 osób) lub rzadko (może dotyczyć do 1 na 1000 osób): Nieznana (częstość nie może być określona na podstawie dostępnych danych): Jeśli u pacjenta wystąpi którykolwiek z opisanych powyżej objawów, należy natychmiast poinformować o tym lekarza. Inne skutki uboczne mogą obejmować: Bardzo często (może dotyczyć więcej niż 1 na 10 osób): Jeśli którykolwiek z tych objawów dotyczy cię poważnie, poinformuj o tym lekarza. Często (mogą dotyczyć do 1 na 10 osób): Jeśli którykolwiek z tych objawów dotyczy cię poważnie, poinformuj o tym lekarza. Nieznana (częstość nie może być określona na podstawie dostępnych danych): Zgłaszanie skutków ubocznych Jeśli wystąpią jakiekolwiek działania niepożądane, w tym wszelkie możliwe działania niepożądane niewymienione w tej ulotce, należy porozmawiać z lekarzem, farmaceutą lub pielęgniarką.Można również zgłaszać działania niepożądane bezpośrednio za pośrednictwem krajowego systemu zgłaszania wymienionego w załączniku V. działania niepożądane, którym możesz pomóc dostarczyć więcej informacji na temat bezpieczeństwa tego leku. Co zawiera lek Glivec Opis wyglądu leku Glivec i zawartości opakowania Kapsułki Glivec 50 mg mają kolor od jasnożółtego do żółtopomarańczowego i są oznaczone „NVR SH”. Zawierają proszek o barwie od białej do żółtej. Dostarczane są w opakowaniach po 30 kapsułek. Ulotka pakietu źródłowego: AIFA (Włoska Agencja Leków). Treść opublikowana w styczniu 2016 r. Przedstawione informacje mogą być nieaktualne. GLIVEC 50 MG KAPSUŁEK TWARDYCH Każda kapsułka zawiera 50 mg imatynibu (w postaci mesylanu). Pełny wykaz substancji pomocniczych, patrz punkt 6.1. Kapsułka twarda Proszek w kolorze białym do żółtego w jasnożółtej do żółtopomarańczowej nieprzezroczystej kapsułce, z nadrukiem „NVR SH”. Glivec jest wskazany w leczeniu: • dorosłych i dzieci z nowo rozpoznaną przewlekłą białaczką szpikową (CML) z chromosomem Philadelphia (bcr-abl) dodatnią (Ph+), u których przeszczep szpiku kostnego nie jest traktowany jako leczenie pierwszego rzutu. • dorosłych i dzieci z przewlekłą fazą Ph + CML po niepowodzeniu terapii interferonem alfa lub fazie akceleracji lub przełomu blastycznego. • dorośli i pediatryczni pacjenci z nowo rozpoznaną ostrą białaczką limfoblastyczną z chromosomem Philadelphia (Ph + ALL) uzupełnioną chemioterapią. • dorosłych pacjentów z nawrotowym lub opornym na leczenie Ph+ALL w monoterapii. • dorosłych pacjentów z chorobami mielodysplastycznymi / mieloproliferacyjnymi (MDS / MPD) związanymi z rearanżacjami genu receptora płytkopochodnego czynnika wzrostu (PDGFR). • dorosłych pacjentów z zaawansowanym zespołem hipereozynofilowym (HES) i/lub przewlekłą białaczką eozynofilową (CEL) z rearanżacją FIP1L1-PDGRa. Nie ustalono wpływu produktu Glivec na wynik przeszczepu szpiku kostnego. Glivec jest wskazany do • w leczeniu dorosłych pacjentów z nieoperacyjnymi i/lub przerzutowymi złośliwymi nowotworami podścieliskowymi przewodu pokarmowego (GIST), Kit dodatni (CD 117). • leczenie uzupełniające dorosłych pacjentów ze znacznym ryzykiem nawrotu po resekcji GIST-dodatnich nowotworów Kit (CD 117). Pacjenci z niskim lub bardzo niskim ryzykiem nawrotu nie powinni otrzymywać leczenia uzupełniającego. • leczeniu dorosłych pacjentów z nieoperacyjnymi guzowatymi włókniakomięsakami skóry (DFSP) oraz dorosłych pacjentów z nawrotowym i/lub przerzutowym DFSP, którzy nie kwalifikują się do operacji. U pacjentów dorosłych i dzieci skuteczność produktu Glivec opiera się na ogólnej odpowiedzi hematologicznej i cytogenetycznej oraz przeżyciach bez progresji choroby w CML, na wartościach odpowiedzi hematologicznej i cytogenetycznej w Ph+ALL, MDS/MPD, na wartościach odpowiedzi hematologicznej w HES/CLE oraz na obiektywnych wartościach odpowiedzi u dorosłych pacjentów z nieresekcyjnym i/lub przerzutowym GIST i DFSP oraz przeżyciem bez nawrotu w leczeniu uzupełniającym GIST.Doświadczenie z Glivec u pacjentów z MDS/MPD związanym z genem PDGFR jest bardzo ograniczone (patrz punkt 5.1). Nie ma kontrolowanych badań klinicznych wykazujących korzyści kliniczne lub zwiększone przeżycie dla tych stanów, z wyjątkiem tych przeprowadzonych w nowo zdiagnozowanej CML w fazie przewlekłej. Leczenie powinien rozpoczynać lekarz doświadczony w leczeniu pacjentów z guzami hematologicznymi i mięsakami złośliwymi, w zależności od przypadku. Przepisaną dawkę należy podawać doustnie, z posiłkiem i popijając dużą szklanką wody w celu zmniejszenia ryzyka podrażnienia przewodu pokarmowego 800 mg na dobę po 400 mg dwa razy na dobę, rano i wieczorem. W przypadku pacjentów (dzieci), którzy nie mogą połknąć kapsułek, zawartość można rozcieńczyć w szklance niegazowanej wody lub soku jabłkowego. Ponieważ badania na zwierzętach wykazały objawy toksycznego wpływu na reprodukcję, a potencjalne ryzyko dla płodu ludzkiego nie jest znane, kobiety w wieku rozrodczym, które otwierają kapsułkę, powinny obchodzić się z zawartością ostrożnie i unikać kontaktu z oczami lub wdychania (patrz punkt 4.6). natychmiast po kontakcie z otwartymi kapsułkami. Dawkowanie w CML u dorosłych pacjentów U dorosłych pacjentów z CML w fazie przewlekłej zalecana dawka preparatu Glivec wynosi 400 mg/dobę. CML jest definiowana jako przewlekła, gdy spełnione są wszystkie następujące kryteria: blasty krwi i szpiku kostnego krew obwodowa bazofile płytki > 100 x 109 / l. U dorosłych pacjentów w fazie akceleracji zalecana dawka preparatu Glivec wynosi 600 mg/dobę. Faza przyspieszona jest definiowana przez obecność któregokolwiek z następujących: blasty we krwi lub szpiku kostnym ≥15%, ale U dorosłych pacjentów z przełomem blastycznym zalecana dawka preparatu Glivec wynosi 600 mg/dobę. Kryzys blastyczny jest definiowany przez obecność blastów krwi lub szpiku kostnego ≥ 30% lub przez chorobę pozaszpikową inną niż hepatosplenomegalia. Czas trwania leczenia: W badaniach klinicznych leczenie preparatem Glivec kontynuowano do progresji choroby. Nie badano wpływu przerwania leczenia po uzyskaniu pełnej odpowiedzi cytogenetycznej. Dawki można zwiększyć z 400 mg do 600 mg lub 800 mg u pacjentów w fazie przewlekłej choroby lub z 600 mg do maksymalnie 800 mg (podawane jako 400 mg dwa razy na dobę) u pacjentów w fazie przewlekłej choroby. brak ciężkich działań niepożądanych leku i ciężka neutropenia lub małopłytkowość niezwiązana z białaczką w następujących stanach: postęp choroby (w dowolnym momencie); brak zadowalającej odpowiedzi hematologicznej po co najmniej 3 miesiącach leczenia; brak odpowiedzi cytogenetycznej po 12 miesiącach leczenia; lub utrata wcześniej uzyskanej odpowiedzi hematologicznej i/lub cytogenetycznej. Pacjenci powinni być ściśle monitorowani pod kątem zwiększania dawki, biorąc pod uwagę możliwość zwiększonej częstości występowania działań niepożądanych przy wyższych dawkach. Dawkowanie w CML u dzieci Dawkę u dzieci należy obliczyć na podstawie powierzchni ciała (mg/m2). U dzieci z CML w fazie przewlekłej i zaawansowanej zalecana jest dawka dobowa 340 mg/m2 (nie przekraczać dawki całkowitej 800 mg). Całkowitą dawkę dobową można przyjąć jako pojedynczą dawkę lub podzielić na dwa podania, jedno rano i jedno wieczorem.Zalecenia dotyczące dawkowania są obecnie oparte na ograniczonej liczbie pacjentów pediatrycznych (patrz punkty 5.1 i 5.2). dane dotyczące leczenia dzieci w wieku poniżej 2 lat. Możliwe jest zwiększenie dawki dobowej z 340 mg/m2 do 570 mg/m2 (nie przekraczać całkowitej dawki 800 mg) w populacji pediatrycznej w przypadku braku ciężkich działań niepożądanych leku i ciężkiej neutropenii lub małopłytkowości niezwiązanej z białaczką w następujących okolicznościach: progresja choroby (w dowolnym momencie); brak zadowalającej odpowiedzi hematologicznej po co najmniej 3 miesiącach leczenia, brak odpowiedzi cytogenetycznej po 12 miesiącach leczenia; lub utrata wcześniej uzyskanej odpowiedzi hematologicznej i/lub odpowiedź cytogenetyczna Pacjentów należy ściśle monitorować po zwiększeniu dawki, biorąc pod uwagę możliwość zwiększonej częstości występowania działań niepożądanych po podaniu większych dawek. Dawkowanie w Ph + ALL u dorosłych pacjentów Dla dorosłych pacjentów z Ph + ALL zalecana dawka preparatu Glivec wynosi 600 mg/dobę. Hematolodzy eksperci w leczeniu tej choroby muszą nadzorować terapię na wszystkich etapach leczenia. Schemat leczenia: Na podstawie istniejących danych wykazano, że Glivec jest skuteczny i bezpieczny, gdy jest podawany w dawce 600 mg/dobę w skojarzeniu z chemioterapią w fazach indukcji, konsolidacji i podtrzymania (patrz punkt 5.1) stosowanych w leczeniu pacjentów dorosłych. nowo zdiagnozowane Ph + ALL Czas trwania leczenia preparatem Glivec może się różnić w zależności od wybranego schematu leczenia, ale ogólnie lepsze wyniki osiągano przy dłuższej ekspozycji na preparat Glivec. W przypadku dorosłych pacjentów z nawrotowym lub opornym na leczenie Ph+ALL monoterapia preparatem Glivec w dawce 600 mg/dobę jest bezpieczna, skuteczna i może być stosowana do progresji choroby. Dawkowanie w Ph + ALL u pacjentów pediatrycznych Dawkę u dzieci należy obliczyć na podstawie powierzchni ciała (mg/m2). Dla dzieci z Ph+ALL zalecana dzienna dawka wynosi 340 mg/m2 (nie przekraczać całkowitej dawki 600 mg). Dawkowanie dla MDS / MPD Dla dorosłych pacjentów z MDS/MPD zalecana dawka preparatu Glivec wynosi 400 mg/dobę. Czas trwania leczenia: W jedynym dotychczas przeprowadzonym badaniu klinicznym leczenie preparatem Glivec kontynuowano do progresji choroby (patrz punkt 5.1).W momencie analizy mediana czasu trwania leczenia wynosiła 47 miesięcy (24 dni – 60 miesięcy). Dawkowanie w HES/CLE Dla dorosłych pacjentów z HES/CEL zalecana dawka preparatu Glivec wynosi 100 mg/dobę. Można rozważyć zwiększenie dawki ze 100 mg do 400 mg w przypadku braku działań niepożądanych leku, jeśli oceny wykazują niewystarczającą odpowiedź terapeutyczną. Leczenie należy kontynuować tak długo, jak pacjent odnosi z niego korzyści. Dawkowanie w przypadku GIST U dorosłych pacjentów z nieoperacyjnymi i (lub) złośliwymi GIST z przerzutami zalecana dawka preparatu Glivec wynosi 400 mg na dobę. Istnieją ograniczone dane dotyczące wpływu zwiększania dawki z 400 mg do 600 mg lub 800 mg u pacjentów przechodzących do niższej dawki (patrz punkt 5.1). Czas trwania leczenia: W badaniach klinicznych z udziałem pacjentów z GIST leczenie preparatem Glivec kontynuowano do progresji choroby. W momencie analizy czas trwania leczenia wynosił średnio 7 miesięcy (7 dni do 13 miesięcy).Nie badano wpływu przerwania leczenia po uzyskaniu odpowiedzi. U dorosłych pacjentów z GIST, po resekcji, zalecana dawka preparatu Glivec w leczeniu uzupełniającym wynosi 400 mg/dobę. Optymalny czas trwania leczenia uzupełniającego nie został jeszcze określony. Czas trwania leczenia w badaniu klinicznym potwierdzającym to wskazanie wynosił 36 miesięcy (patrz punkt 5.1). Dawkowanie dla DFSP Dla dorosłych pacjentów z DFSP zalecana dawka preparatu Glivec wynosi 800 mg/dobę. Dostosowanie dawki w przypadku działań niepożądanych Niehematologiczne działania niepożądane W przypadku wystąpienia niehematologicznych działań niepożądanych związanych ze stosowaniem preparatu Glivec, leczenie należy przerwać do czasu ustąpienia zdarzenia. Następnie leczenie można wznowić w razie potrzeby, w zależności od początkowej ciężkości zdarzenia. W przypadku podwyższenia poziomu bilirubiny ponad 3-krotność „górnej granicy normy” IULN lub stężenia transaminaz wątrobowych ponad 5-krotność IULN, Glivec należy zawiesić na czas powrotu bilirubiny do wartości poniżej 1,5 raza. limit IULN i poziomy transaminaz poniżej 2,5-krotności limitu IULN. Leczenie preparatem Glivec można kontynuować, stosując zmniejszoną dawkę dobową. U dorosłych dawkę należy zmniejszyć z 400 do 300 mg lub z 600 do 400 mg lub z 800 mg do 600 mg, a u dzieci z 340 do 260 mg/m2/dobę. Hematologiczne działania niepożądane W przypadku ciężkiej neutropenii i trombocytopenii zaleca się zmniejszenie dawki lub przerwanie leczenia, jak wskazano w poniższej tabeli. Dostosowanie dawki w przypadku neutropenii i trombocytopenii: Specjalne kategorie pacjentów Zastosowanie pediatryczne: brak doświadczenia u dzieci z CML w wieku poniżej 2 lat oraz u dzieci z Ph+ALL w wieku poniżej 1 roku (patrz punkt 5.1).Doświadczenie u dzieci z MDS/MPD, DFSP, GIST i HES/LEC jest bardzo limitowany. Bezpieczeństwo i skuteczność imatynibu u dzieci z MDS/MPD, DFSP, GIST i HES/CEL poniżej 18 roku życia nie zostały ustalone w badaniach klinicznych.Obecnie dostępne opublikowane dane są podsumowane w punkcie 5.1, ale nie można sformułować zaleceń dotyczących dawkowania . Niewydolność wątroby: imatynib jest metabolizowany głównie w wątrobie. Pacjentom z łagodnymi, umiarkowanymi lub ciężkimi zaburzeniami czynności wątroby należy podawać minimalną zalecaną dawkę 400 mg na dobę. Dawkę można zmniejszyć, jeśli nie jest tolerowana (patrz punkty 4.4, 4.8 i 5.2). Klasyfikacja dysfunkcji wątroby: GGN = górna granica normy dla instytucji AST = aminotransferaza asparaginianowa Niewydolność nerek: Pacjenci z zaburzeniami czynności nerek lub poddawani dializie powinni otrzymać minimalną zalecaną dawkę 400 mg na dobę jako dawkę początkową.Jednak u tych pacjentów zaleca się ostrożność. Dawkę można zmniejszyć, jeśli nie jest tolerowana. Jeśli jest tolerowana, dawkę można zwiększyć z powodu braku skuteczności (patrz punkty 4.4 i 5.2). Starsi ludzie: farmakokinetyka imatynibu u osób w podeszłym wieku nie była szczegółowo badana. U pacjentów dorosłych w badaniach klinicznych z udziałem ponad 20% pacjentów w wieku 65 lat lub starszych nie zaobserwowano istotnych różnic farmakokinetycznych związanych z wiekiem. U osób starszych nie są potrzebne żadne szczególne zalecenia dotyczące dawkowania. Nadwrażliwość na substancję czynną lub na którąkolwiek substancję pomocniczą wymienioną w punkcie 6.1. Gdy Glivec jest podawany razem z innymi lekami, możliwe są interakcje między lekami. Należy zachować ostrożność podczas podawania produktu Glivec z inhibitorami proteazy, azolowymi lekami przeciwgrzybiczymi, niektórymi makrolidami (patrz punkt 4.5), substratami CYP3A4 o wąskim oknie terapeutycznym (np. cyklosporyna, pimozyd, takrolimus, syrolimus, ergotamina, diergotamina, fentanyl, alfentanyl, bortezomidyna , docetaksel, chinidyna) lub warfaryna i inne pochodne kumaryny (patrz punkt 4.5). Jednoczesne stosowanie imatynibu i produktów leczniczych indukujących CYP3A4 (np. deksametazon, fenytoina, karbamazepina, ryfampicyna, fenobarbital lubHypericum perforatumziele dziurawca zwyczajnego) może znacząco zmniejszyć ekspozycję na Glivec, potencjalnie zwiększając ryzyko niepowodzenia leczenia, dlatego należy unikać jednoczesnego stosowania silnych induktorów CYP3A4 i imatynibu (patrz punkt 4.5). Niedoczynność tarczycy Zgłaszano przypadki kliniczne niedoczynności tarczycy u pacjentów po usunięciu tarczycy, otrzymujących substytucję lewotyroksyny podczas leczenia produktem Glivec (patrz punkt 4.5). U takich pacjentów należy ściśle monitorować stężenie hormonu tyreotropowego (TSH). Hepatotoksyczność Metabolizm produktu Glivec odbywa się głównie w wątrobie, a tylko 13% wydalania zachodzi przez nerki.U pacjentów z zaburzeniami czynności wątroby (łagodnymi, umiarkowanymi lub ciężkimi) należy ściśle monitorować badania krwi obwodowej i aktywność enzymów wątrobowych (patrz punkty 4.2, 4.8 i 5.2). ). Stwierdzono, że pacjenci z GIST mogą mieć przerzuty do wątroby, które mogą powodować zaburzenia czynności wątroby. Podczas leczenia imatynibem obserwowano przypadki uszkodzenia wątroby, w tym niewydolność wątroby i martwicę wątroby. W przypadku skojarzenia imatynibu z wysokodawkowymi schematami chemioterapii zgłaszano nasilenie ciężkich reakcji wątrobowych. Czynność wątroby powinna być ściśle monitorowana w sytuacjach, gdy imatynib jest skojarzony ze schematami chemioterapii, o których wiadomo również, że są związane z zaburzeniami czynności wątroby (patrz punkty 4.5 i 4.8). Zatrzymanie płynów Przypadki ciężkiej retencji płynów (wysięk opłucnowy, obrzęk, obrzęk płuc, wodobrzusze, powierzchowny obrzęk) zgłaszano u około 2,5% pacjentów z nowo rozpoznaną CML leczonych produktem Glivec. Dlatego zdecydowanie zaleca się regularne ważenie pacjentów. Nieoczekiwany szybki przyrost masy ciała należy dokładnie zbadać iw razie potrzeby podjąć odpowiednie leczenie podtrzymujące i terapeutyczne. W badaniach klinicznych obserwuje się zwiększoną częstość występowania tych zdarzeń u osób w podeszłym wieku oraz osób z chorobami serca w wywiadzie, dlatego należy zachować ostrożność u pacjentów z dysfunkcją serca. Pacjenci z chorobami serca Pacjenci z chorobami serca, czynnikami ryzyka niewydolności serca lub niewydolnością nerek w wywiadzie powinni być ściśle monitorowani, a wszyscy pacjenci z objawami przedmiotowymi lub podmiotowymi związanymi z niewydolnością serca lub nerek powinni być oceniani i leczeni. U pacjentów z zespołem hipereozynofilowym (HES) z utajonym naciekiem komórek HES w mięśniu sercowym, pojedyncze przypadki wstrząsu kardiogennego/dysfunkcji lewej komory były związane z degranulacją komórek HES wkrótce po rozpoczęciu leczenia imatynibem. Zgłoszono, że stan ten jest odwracalny po ogólnoustrojowym podaniu steroidów, hemodynamicznych działaniach wspomagających oraz po czasowym odstawieniu imatynibu. Ponieważ niepożądane zdarzenia sercowe zgłaszano niezbyt często podczas stosowania imatynibu, przed rozpoczęciem leczenia należy dokładnie rozważyć stosunek korzyści do ryzyka leczenia imatynibem w populacji pacjentów z HES/CEL. Choroby mielodysplastyczne / mieloproliferacyjne z rearanżacjami genu PDGFR mogą być związane z podwyższonym poziomem eozynofili. Dlatego u pacjentów z HES/CEL oraz u pacjentów z MDS/MPD związanym z podwyższonym poziomem eozynofilów przed podaniem imatynibu należy rozważyć ocenę kardiologa, wykonanie echokardiogramu i oznaczenie troponiny w surowicy. normy, na początku terapii należy rozważyć okresową kontrolę kardiologa i profilaktyczne stosowanie steroidów ogólnoustrojowych (1-2 mg/kg) przez okres od jednego do dwóch tygodni jednocześnie z „rozpoczęciem terapii”. Krwawienie z przewodu pokarmowego W badaniu z udziałem pacjentów z GIST nieoperacyjnymi i (lub) z przerzutami zgłaszano zarówno krwotoki z przewodu pokarmowego, jak i krwotoki wewnątrz guza (patrz punkt 4.8). Na podstawie dostępnych danych nie zidentyfikowano żadnych czynników predysponujących (np. wielkości guza, lokalizacji guza, zmian krzepnięcia), które stawiają pacjentów z GIST w grupie podwyższonego ryzyka obu rodzajów krwawienia. Ponieważ zwiększone unaczynienie i skłonność do krwawień są częścią charakteru i przebiegu klinicznego GIST, u wszystkich pacjentów należy przyjąć powszechne praktyki medyczne oraz procedury monitorowania i leczenia krwawienia. Zespół rozpadu guza Ze względu na możliwość wystąpienia zespołu rozpadu guza (TLS), przed rozpoczęciem leczenia produktem leczniczym Glivec zaleca się skorygowanie klinicznie istotnego odwodnienia i leczenie wysokiego stężenia kwasu moczowego (patrz punkt 4.8). Analiza laboratoryjna Podczas terapii preparatem Glivec należy regularnie przeprowadzać pełną morfologię krwi. Leczenie pacjentów z CML preparatem Glivec było związane z neutropenią lub małopłytkowością. Jednak występowanie tych cytopenii jest prawdopodobnie związane z zaawansowaniem leczonej choroby i było częstsze u pacjentów z CML w fazie akceleracji lub przełomu blastycznego niż u pacjentów z CML w fazie przewlekłej. Leczenie preparatem Glivec można przerwać lub zmniejszyć dawkę zgodnie z zaleceniami zawartymi w punkcie 4.2. U pacjentów leczonych preparatem Glivec należy regularnie monitorować czynność wątroby (transaminazy, bilirubina, fosfataza alkaliczna). U pacjentów z zaburzeniami czynności nerek ekspozycja osoczowa na imatynib wydaje się być większa niż obserwowana u pacjentów z prawidłową czynnością nerek, prawdopodobnie z powodu podwyższonego stężenia w osoczu glikoproteiny kwaśnej alfa (AGP), białka, z którym wiąże się imatynib, u tych pacjentów Pacjenci z zaburzeniami czynności nerek powinni otrzymywać najmniejszą dawkę początkową.U pacjentów z ciężkimi zaburzeniami czynności nerek należy zachować ostrożność.Dawka może być zmniejszona, jeśli nie jest tolerowana (patrz punkty 4.2 i 5.2). Populacja pediatryczna Przypadki opóźnienia wzrostu zgłaszano u dzieci i młodzieży przed okresem dojrzewania leczonych imatynibem. Odległy wpływ przedłużonego leczenia imatynibem na wzrost dzieci nie jest znany. Dlatego zaleca się uważne monitorowanie wzrostu u dzieci otrzymujących imatynib (patrz punkt 4.8). Substancje czynne, które mogą zwiększać stężenie imatynibu w osoczu: Substancje hamujące aktywność izoenzymu CYP3A4 cytochromu P450 (np. inhibitory proteazy, takie jak indynawir, lopinawir / rytonawir, rytonawir, sakwinawir, telaprewir, nelfinawir, boceprewir; azolowe leki przeciwgrzybicze, w tym ketokonazol, itolidrakonazol, niektóre, takie jak makrykonazol klarytromycyna i telitromycyna) mogą zmniejszać metabolizm i zwiększać stężenie imatynibu. Obserwowano znaczne zwiększenie ekspozycji na imatynib (średnie wartości Cmax i AUC imatynibu wzrosły odpowiednio o 26% i 40%) u zdrowych osób, którym podawano jednocześnie pojedynczą dawkę ketokonazolu (inhibitor CYP3A4). Należy zachować ostrożność podczas podawania produktu Glivec z rodziną inhibitorów CYP3A4. Substancje czynne, które mogą zmniejszać stężenie imatynibu w osoczu: Substancje stymulujące aktywność CYP3A4 (np. deksametazon, fenytoina, karbamazepina, ryfampicyna, fenobarbital, fosfenytoina, prymidon lubHypericum perforatum, znany również jako ziele dziurawca zwyczajnego) może znacznie zmniejszyć ekspozycję na Glivec, potencjalnie zwiększając ryzyko niepowodzenia leczenia.Wstępne leczenie wielokrotnymi dawkami 600 mg ryfampicyny, a następnie pojedynczą dawką 400 mg Glivec spowodowało zmniejszenie Cmax i AUC (0-∞) o co najmniej 54% i 74% w stosunku do wartości bez leczenia ryfampicyną Podobne wyniki obserwowano u pacjentów z glejakami złośliwymi leczonych produktem Glivec podczas przyjmowania leków przeciwpadaczkowych indukujących enzymy (EIAED), takich jak karbamazepina, okskarbazepina i fenytoinę AUC imatynibu w osoczu było zmniejszone o 73% w porównaniu do pacjentów nieleczonych EIAED. Należy unikać jednoczesnego stosowania ryfampicyny lub silnych induktorów CYP3A4 i imatynibu. Substancje czynne, których stężenie w osoczu może być zmienione przez Glivec Imatynib zwiększa średnie wartości Cmax i AUC simwastatyny (substrat CYP3A4) odpowiednio 2- i 3,5-krotnie, co wskazuje na „hamowanie CYP3A4 przez imatynib. Dlatego zaleca się ostrożność podczas podawania produktu Glivec z substratami CYP3A4 z bliskim oknem terapeutycznym ( np. cyklosporyna, pimozyd, takrolimus, syrolimus, ergotamina, diergotamina, fentanyl, alfentanyl, terfenadyna, bortezomib, docetaksel i chinidyna) Glivec może zwiększać stężenia w osoczu innych leków metabolizowanych przez CYP3A4 (np. blokerów kanałów wapniowych, niektórych-triazoli) inhibitory reduktazy HMG-CoA, np. statyny itp.). Ze względu na znane zwiększone ryzyko krwawienia w związku ze stosowaniem imatynibu (np. krwotok), pacjenci wymagający leków przeciwzakrzepowych powinni otrzymywać heparynę standardową lub drobnocząsteczkową zamiast pochodnych kumaryny, takich jak warfaryna. In vitro Glivec hamuje aktywność izoenzymu CYP2D6 cytochromu P450 w stężeniach podobnych do tych, które wpływają na aktywność CYP3A4.Imatynib w dawce 400 mg dwa razy na dobę miał hamujący wpływ na metabolizm metoprololu za pośrednictwem CYP2D6, zwiększając Cmaxe AUC o około 23% (90 % CI [1,16-1,30]). Dostosowanie dawki nie wydaje się konieczne, gdy imatynib jest podawany jednocześnie z substratami CYP2D6, jednak zaleca się ostrożność w przypadku substratów CYP2D6 o wąskim oknie terapeutycznym, takich jak metoprolol. Należy rozważyć monitorowanie kliniczne pacjentów leczonych metoprololem. In vitro, Glivec hamuje O-glukuronidację paracetamolu z wartością Ki 58,5 mikromola/l. To zahamowanie nie zostało zaobserwowane in vivo po podaniu 400 mg Glivec i 1000 mg paracetamolu. Nie badano większych dawek preparatu Glivec i paracetamolu. Dlatego należy zachować ostrożność podczas jednoczesnego stosowania dużych dawek preparatu Glivec i paracetamolu. U pacjentów po usunięciu tarczycy, otrzymujących lewotyroksynę, ekspozycja osoczowa na lewotyroksynę może być zmniejszona podczas jednoczesnego podawania z produktem Glivec (patrz punkt 4.4).Z tego względu zaleca się zachowanie ostrożności. Mechanizm obserwowanej interakcji jest jednak obecnie nieznany. Istnieją doświadczenia kliniczne dotyczące stosowania produktu Glivec jednocześnie z chemioterapią u pacjentów z Ph+ALL (patrz punkt 5.1), ale interakcje między lekami między imatynibem a schematami chemioterapii nie zostały w pełni scharakteryzowane. Zdarzenia niepożądane imatynibu, takie jak hepatotoksyczność, mielosupresja lub inne, mogą się nasilać i zgłaszano, że jednoczesne stosowanie z L-asparaginazą może wiązać się ze zwiększoną hepatotoksycznością (patrz punkt 4.8). Dlatego stosowanie preparatu Glivec w połączeniu wymaga szczególnej ostrożności. Kobiety w wieku rozrodczym Kobiety w wieku rozrodczym należy poinformować o konieczności stosowania skutecznej antykoncepcji podczas leczenia. Ciąża Istnieją ograniczone dane dotyczące stosowania imatynibu u kobiet w ciąży, jednak badania na zwierzętach wykazały szkodliwy wpływ na reprodukcję (patrz punkt 5.3), a potencjalne ryzyko dla płodu nie jest znane. Glivec nie powinien być stosowany w okresie ciąży, chyba że jest to absolutnie konieczne. ciąży, należy poinformować pacjentkę o potencjalnym ryzyku dla płodu. Czas karmienia Dane dotyczące dystrybucji imatynibu w mleku matki są ograniczone. Oceny przeprowadzone na dwóch karmiących kobietach wykazały, że zarówno imatinib, jak i jego aktywny metabolit mogą przenikać do mleka matki. Stosunek mleko/osocze, oceniany u jednego pacjenta, określono na 0,5 dla imatynibu i 0,9 dla metabolitu, co sugeruje większą dystrybucję metabolitu w mleku. Biorąc pod uwagę łączne stężenie imatinibu i metabolitu oraz maksymalne dzienne spożycie mleka przez niemowlęta, całkowita ekspozycja wydaje się być niska (około 10% dawki terapeutycznej).Jednakże skutki niskich dawek ekspozycji u niemowląt są nieznana, kobiety przyjmujące imatynib nie powinny karmić piersią. Płodność W badaniach nieklinicznych nie miało to wpływu na płodność samców i samic szczurów (patrz punkt 5.3). Nie przeprowadzono badań u pacjentów leczonych preparatem Glivec w celu oceny jego wpływu na płodność i spermatogenezę.Pacjenci, którzy obawiają się o swoją płodność podczas leczenia preparatem Glivec, powinni skonsultować się z lekarzem. Należy poinformować pacjentów, że podczas leczenia imatynibem mogą wystąpić działania niepożądane, takie jak zawroty głowy, niewyraźne widzenie lub senność. Dlatego zaleca się ostrożność podczas prowadzenia pojazdów i obsługi maszyn. Pacjenci z zaawansowanymi nowotworami mogą mieć szereg niejasnych stanów klinicznych, które utrudniają ocenę przyczyny działań niepożądanych, biorąc pod uwagę różnorodność objawów związanych z chorobą podstawową, jej progresją i równoczesnym podawaniem wielu leków. W badaniach klinicznych z CML przerwanie leczenia z powodu działań niepożądanych związanych z lekiem zaobserwowano u 2,4% nowo zdiagnozowanych pacjentów, u 4% pacjentów w zaawansowanej fazie przewlekłej po niepowodzeniu leczenia interferonem, u 4% pacjentów w zaawansowanej fazie przewlekłej. w fazie akceleracji po niepowodzeniu terapii interferonem oraz u 5% pacjentów z przełomem blastycznym po niepowodzeniu terapii interferonem. W badaniach GIST podawanie leku przerwano u 4% pacjentów z powodu działań niepożądanych związanych z lekiem. Działania niepożądane były podobne we wszystkich wskazaniach, z dwoma wyjątkami. Zaobserwowano większą mielosupresję u pacjentów z CML niż u pacjentów z GIST, co jest prawdopodobnie spowodowane chorobą podstawową. W badaniu z udziałem pacjentów z nieoperacyjnymi i (lub) przerzutowymi GIST u 7 pacjentów (5%) wystąpiło krwawienie z przewodu pokarmowego stopnia 3/4 wg CTC (3 pacjentów), krwawienie wewnątrz guza (3 pacjentów) lub oba (1 pacjent). Lokalizacja guzów przewodu pokarmowego mogła być przyczyną krwawienia z przewodu pokarmowego (patrz punkt 4.4). Krwawienie z przewodu pokarmowego i krwawienie z guza mogą być poważne, a czasem śmiertelne. Najczęstszymi (≥10%) działaniami niepożądanymi związanymi z lekiem zgłaszanymi w obu zaburzeniach były łagodne nudności, wymioty, biegunka, ból brzucha, zmęczenie, bóle mięśni, skurcze mięśni i wysypka. We wszystkich badaniach często stwierdzano obrzęk powierzchowny, opisywany głównie jako obrzęk okołooczodołowy lub obrzęk kończyn dolnych. Jednak obrzęki te rzadko były ciężkie i można je leczyć za pomocą leków moczopędnych, innych środków podtrzymujących lub zmniejszając dawkę preparatu Glivec. Gdy imatynib skojarzono z chemioterapią w dużych dawkach u pacjentów z Ph + ALL, obserwowano przemijającą toksyczność wątrobową w postaci podwyższonej aktywności aminotransferaz i hiperbilirubinemii. Biorąc pod uwagę ograniczone informacje dotyczące bezpieczeństwa, zdarzenia niepożądane zgłaszane do tej pory u dzieci są zgodne z profilem bezpieczeństwa ustalonym u dorosłych pacjentów z Ph + ALL. Informacje dotyczące bezpieczeństwa dla dzieci z Ph + ALL są bardzo ograniczone, jednak nie zidentyfikowano żadnych nowych obaw dotyczących bezpieczeństwa. Różne działania niepożądane, takie jak wysięk opłucnowy, wodobrzusze, obrzęk płuc i szybki przyrost masy ciała z lub bez powierzchownego obrzęku, można łącznie opisać jako „zatrzymanie płynów”. Reakcje te można zwykle opanować, tymczasowo odstawiając Glivec i leki moczopędne oraz inne odpowiednie wspomagające środki terapeutyczne.Niektóre z tych reakcji mogą być jednak poważne lub zagrażać życiu, a kilku pacjentów z przełomem blastycznym zmarło ze złożonym obrazem klinicznym wysięku opłucnowego, zastoinowej niewydolności serca i niewydolności nerek. Z badań klinicznych przeprowadzonych na pacjentach pediatrycznych nie wyłoniły się żadne szczególne aspekty bezpieczeństwa. Działania niepożądane Działania niepożądane zgłaszane jako więcej niż jeden odosobniony przypadek wymieniono poniżej według klasyfikacji układów i narządów oraz częstości występowania. Kategorie częstości definiuje się przy użyciu następującej konwencji: bardzo często (≥1 / 10), często (≥1/100, W każdej klasie częstotliwości działania niepożądane są wymienione w kolejności częstości, od najczęstszych. Działania niepożądane i ich częstość przedstawione w Tabeli 1 oparte są na głównych badaniach podstawowych. Tabela 1 Działania niepożądane w badaniach klinicznych 1 Zapalenie płuc zgłaszano najczęściej u pacjentów z zaawansowaną CML oraz u pacjentów z GIST. 2 Ból głowy był częstszy u pacjentów z GIST. 3 Na podstawie pacjento-lat zdarzenia sercowe, w tym zastoinowa niewydolność serca, były obserwowane częściej u pacjentów z zaawansowaną CML niż u pacjentów z przewlekłą CML. 4 Zaczerwienienie twarzy było częstsze u pacjentów z GIST, a krwawienie (krwiak, krwotok) było częstsze u pacjentów z GIST i zaawansowaną CML (AP-CML i CMLBC). 5 Wysięk opłucnowy zgłaszano częściej u pacjentów z GIST oraz u pacjentów z zaawansowaną CML (CML-AP i CML-BC) niż u pacjentów z przewlekłą CML. 6 + 7 Ból brzucha i krwawienie z przewodu pokarmowego były najczęściej obserwowane u pacjentów z GIST. 8 Zgłoszono kilka śmiertelnych przypadków niewydolności wątroby i martwicy wątroby. 9 Ból mięśniowo-szkieletowy i związane z nim zdarzenia obserwowano częściej u pacjentów z CML niż u pacjentów z GIST. Po wprowadzeniu produktu leczniczego Glivec do obrotu zgłaszano głównie następujące rodzaje działań: zgłoszenia spontaniczne i poważne zdarzenia niepożądane zgłaszane w trwających badaniach, programach rozszerzonego dostępu, badaniach farmakologii klinicznej i badaniach eksploracyjnych w niezatwierdzonych wskazaniach. o nieznanej wielkości, nie zawsze jest możliwe wiarygodne oszacowanie ich częstości lub ustalenie związku przyczynowego z ekspozycją na imatinib. Tabela 2 Działania niepożądane z raportów po wprowadzeniu do obrotu 1 Zgłaszano przypadki śmiertelne u pacjentów z zaawansowaną chorobą, ciężkimi zakażeniami, ciężką neutropenią i innymi poważnymi chorobami współistniejącymi. Nieprawidłowości w analizach laboratoryjnych: Hematologia W CML cytopenie, a zwłaszcza neutropenia i trombocytopenia, były częste we wszystkich badaniach, ze wskazaniem na większą częstość przy dużych dawkach ≥750 mg (badanie fazy I). Stwierdzono jednak również, że występowanie cytopenii wyraźnie zależy od stadium choroby, częstotliwość neutropenii (ANC W nowo rozpoznanej CML w fazie przewlekłej neutropenia (ANC Jednak w rzadkich przypadkach mogą prowadzić do trwałego zawieszenia leczenia. U dzieci i młodzieży z CML najczęściej obserwowanymi działaniami toksycznymi były cytopenie stopnia 3 lub 4, w tym neutropenia, trombocytopenia i niedokrwistość. Zwykle pojawiały się w ciągu pierwszych kilku miesięcy terapii. W badaniu z udziałem pacjentów z GIST nieoperacyjnymi i (lub) z przerzutami niedokrwistość 3. i 4. stopnia zgłaszano odpowiednio u 5,4% i 0,7% pacjentów, co przynajmniej u niektórych z tych pacjentów mogło być związane z krwawieniem z przewodu pokarmowego lub krwawieniami wewnątrz guza. Neutropenię stopnia 3. i 4. obserwowano odpowiednio u 7,5% i 2,7% pacjentów, a trombocytopenię stopnia 3. u 0,7% pacjentów. terapii, przy czym wartości pozostają następnie względnie stabilne. Biochemia U pacjentów z CML obserwowano ciężkie zwiększenie aktywności aminotransferaz 3 lub 4 stopnia (aminotransferazy alaninowej) oraz 4,8% zwiększenie aktywności aminotransferazy asparaginianowej (AST) stopnia 3 lub 4. 3%. Zdarzały się przypadki cytolitycznego i cholestatycznego zapalenia wątroby oraz niewydolności wątroby; niektóre z nich zakończyły się zgonem, w tym jeden pacjent leczony dużymi dawkami paracetamolu. Zgłaszanie podejrzewanych działań niepożądanych Zgłaszanie podejrzewanych działań niepożądanych występujących po dopuszczeniu produktu leczniczego do obrotu jest ważne, ponieważ umożliwia ciągłe monitorowanie stosunku korzyści do ryzyka produktu leczniczego. Osoby należące do fachowego personelu medycznego powinny zgłaszać wszelkie podejrzewane działania niepożądane za pośrednictwem krajowego systemu zgłaszania. Doświadczenie z dawkami większymi niż zalecana dawka terapeutyczna jest ograniczone Pojedyncze przypadki przedawkowania produktu Glivec były zgłaszane spontanicznie i w piśmiennictwie W przypadku przedawkowania pacjenta należy obserwować i zastosować odpowiednie leczenie objawowe. przypadki zostały „poprawione” lub „naprawione”. Następujące zdarzenia zostały zgłoszone w różnych odstępach między dawkami: Populacja dorosłych 1200-1600 mg (czas leczenia od 1 do 10 dni): Nudności, wymioty, biegunka, wysypka, rumień, obrzęk, opuchlizna, zmęczenie, skurcze mięśni, trombocytopenia, pancytopenia, bóle brzucha, bóle głowy, zmniejszony apetyt. 1800-3200 mg (do 3200 mg dziennie przez 6 dni): Osłabienie, bóle mięśniowe, zwiększenie aktywności kinazy kreatynowej, zwiększenie stężenia bilirubiny, bóle żołądkowo-jelitowe. 6400 mg (pojedyncza dawka): W piśmiennictwie opisano przypadek pacjenta z nudnościami, wymiotami, bólem brzucha, gorączką, obrzękiem twarzy, zmniejszoną liczbą neutrofili, zwiększoną aktywnością aminotransferaz. 8-10 g (pojedyncza dawka): Zgłaszano wymioty i ból żołądkowo-jelitowy. Populacja pediatryczna Jedno 3-letnie dziecko, które otrzymało pojedynczą dawkę 400 mg miało wymioty, biegunkę i anoreksję, a inne 3-letnie dziecko, które otrzymało pojedynczą dawkę 980 mg, miało obniżoną liczbę białych krwinek i biegunkę. W przypadku przedawkowania pacjenta należy obserwować i zastosować odpowiednie leczenie wspomagające. Grupa farmakoterapeutyczna: inhibitor białkowej kinazy tyrozynowej, kod ATC: L01XE01 Mechanizm akcji Imatinib jest małą cząsteczką inhibitora kinazy białkowo-tyrozynowej, która silnie hamuje aktywność kinazy tyrozynowej Bcr-Abl, a także kilku receptorów kinazy tyrozynowej: Kit, receptor czynnika komórek macierzystych (SCF) kodowany przez protoonkogen c-Kit , receptory domeny dyskoidyny (DDR1 i DDR2), receptor czynnika stymulującego tworzenie kolonii (CSF-1R) oraz receptory płytkopochodnego czynnika wzrostu alfa i beta (PDGFR-alfa i PDGFR-beta). Imatinib może również hamować zdarzenia komórkowe, w których pośredniczy aktywacja tych receptorów kinaz. Efekty farmakodynamiczne Imatinib jest inhibitorem kinazy białkowo-tyrozynowej, który silnie hamuje kinazę tyrozynową Bcr-Abl na poziomach in vitro, na poziomie komórkowym e in vivo. Związek selektywnie hamuje proliferację i indukuje apoptozę w liniach komórkowych Bcr-Abl-dodatnich i świeżych komórkach białaczkowych od pacjentów z CML z chromosomem Philadelphia i ostrą białaczką limfoblastyczną (ALL). In vivo związek wykazuje aktywność przeciwnowotworową jako pojedynczy środek w modelach zwierzęcych z komórkami nowotworowymi Bcr-Abl dodatnimi. Imatynib jest również inhibitorem receptora kinazy tyrozynowej dla płytkopochodnego czynnika wzrostu (PDGF), PDGF-R i czynnika komórek macierzystych (SCF), c-Kit i hamuje zdarzenia komórkowe za pośrednictwem PDGF i SCF. In vitro, imatynib hamuje proliferację i indukuje apoptozę w komórkach guza podścieliskowego przewodu pokarmowego (GIST), które wykazują aktywną mutację zestaw. Konstytutywna aktywacja receptora PDGF lub białkowej kinazy tyrozynowej Abl jako konsekwencja fuzji różnych białek partnerskich lub konstytutywnej produkcji PDGF była zaangażowana w patogenezę MDS/MPD, HES/CLE i DFSP.Imatinib hamuje sygnalizację i proliferację komórek przez deregulację PDGFR i aktywność kinazy Abl. Badania kliniczne w przewlekłej białaczce szpikowej Skuteczność produktu Glivec opiera się na ogólnych wartościach odpowiedzi hematologicznej i cytogenetycznej oraz przeżycia bez progresji choroby.Z wyjątkiem nowo zdiagnozowanej CML w fazie przewlekłej, nie ma kontrolowanych badań klinicznych wykazujących korzyści kliniczne, mające na celu poprawę objawy związane z chorobą lub zwiększone przeżycie. Przeprowadzono trzy duże, otwarte, niekontrolowane, międzynarodowe badania II fazy u pacjentów z CML z chromosomem Philadelphia (Ph+) z zaawansowaną, przyspieszoną lub przełomem blastycznym. CML, które nie odniosły korzyści z wcześniejszej terapii interferonem alfa (IFN) Przeprowadzono duże, randomizowane, otwarte, międzynarodowe badanie fazy III u pacjentów z nowo rozpoznaną CML Ph+. Ponadto pacjenci pediatryczni byli leczeni w dwóch badaniach fazy I i jednym badaniu fazy II. We wszystkich badaniach klinicznych 38-40% pacjentów było w wieku ≥60 lat, a 10-12% pacjentów było w wieku ≥70 lat. Faza przewlekła, nowa diagnoza: W tym badaniu III fazy u dorosłych pacjentów porównywano leczenie samym preparatem Glivec ze skojarzeniem interferonu-alfa (IFN) i cytarabiny (Ara-C). Pacjenci, którzy nie odpowiedzieli (brak pełnej odpowiedzi hematologicznej (REC) po 6 miesiącach, wzrost liczby białych krwinek (WBC), brak większej odpowiedzi cytogenetycznej (MCR) po 24 miesiącach), którzy doświadczyli utraty odpowiedzi (utrata REC i MCR) lub ciężka nietolerancja leczenia, umożliwiono przejście na leczenie alternatywne. W ramieniu Glivec pacjenci byli leczeni dawkami dobowymi 400 mg. W ramieniu IFN chorym podawano podskórnie IFN w dawce 5 mln IU/m2/dobę w połączeniu z Ara-C w dawce 20 mg/m2/dobę przez 10 dni w miesiącu. Zrandomizowano łącznie 1106 pacjentów, po 553 w każdym ramieniu. Charakterystyki wyjściowe obu grup były podobne. Mediana wieku wyniosła 51 lat (zakres 18-70 lat), 21,9% pacjentów w wieku ≥60 lat, 59% stanowili mężczyźni, 41% kobiety, 89,9% było rasy białej, a 4,7% rasy czarnej. Siedem lat po włączeniu do badania ostatniego pacjenta mediana czasu trwania leczenia pierwszego rzutu wyniosła odpowiednio 82 i 8 miesięcy w ramieniu Glivec i ramieniu IFN. Mediana czasu trwania leczenia drugiego rzutu produktem Glivec wyniosła 64 miesiące. Ogólnie u pacjentów leczonych w pierwszej linii produktem Glivec średnia podana dawka dobowa wynosiła 406 ± 76 mg. Głównym punktem końcowym badania skuteczności jest przeżycie bez progresji.Progresja została zdefiniowana jako jedno z następujących: progresja do fazy akceleracji lub przełomu blastycznego, zgon, utrata całkowitej odpowiedzi hematologicznej (REC) lub większa odpowiedź cytogenetyczna (MCR) lub u pacjentów, którzy nie osiągnęli REC, wzrost liczby białych krwinek pomimo odpowiedniego postępowania terapeutycznego.Główne drugorzędowe punkty końcowe to duża odpowiedź cytogenetyczna, odpowiedź hematologiczna, odpowiedź molekularna (ocena minimalnej choroby resztkowej), czas do fazy akceleracji i przełomu blastycznego oraz przeżycie. Wyniki przedstawiono w tabeli 3. Tabela 3 Odpowiedź w badaniu z nowo rozpoznaną CML (dane z 84 miesięcy) * P ** Wskaźniki odpowiedzi molekularnej są oparte na dostępnych próbkach Kryteria odpowiedzi hematologicznej (wszystkie odpowiedzi muszą być potwierdzone po co najmniej 4 tygodniach): WBC Kryteria odpowiedzi cytogenetycznej: całkowita (0% Ph + metafazy), częściowa (1-35%), niewielka (36-65%) lub minimalna (66-95%). Główna odpowiedź (0-35%) łączy zarówno pełne, jak i częściowe odpowiedzi. Kryteria głównej odpowiedzi molekularnej: we krwi obwodowej ≥ 3 log zmniejszenie transkryptu Bcr-Abl (mierzone za pomocą ilościowej odwrotnej transkryptazy RT-PCR) od standaryzowanego punktu początkowego. Wskaźniki całkowitej odpowiedzi hematologicznej, większej odpowiedzi cytogenetycznej i całkowitej odpowiedzi cytogenetycznej w leczeniu pierwszego rzutu obliczono zgodnie z metodą Kaplana-Meiera, przy czym brak odpowiedzi skracano w dniu ostatniej oceny. Odsetki oszacowane dla leczenia pierwszego rzutu preparatem Glivec były lepsze w okresie od 12 do 84 miesięcy leczenia i wynosiły odpowiednio: CHR odpowiednio z 96,4% do 98,4%, a CCyR z odpowiednio 69, 5% do 87,2%. Po 7 latach obserwacji w ramieniu Glivec wystąpiły 93 (16,8%) zdarzenia progresji: 37 (6,7%) przyspieszona progresja fazy / przełom blastyczny, 31 (5,6%) utrata MCyR, 15 (2,7%) utrata CHR lub zwiększenie liczby białych krwinek oraz 10 przypadków (1,8%) zgonów niezwiązanych z CML.W przypadku leczenia IFN + Ara-C wystąpiło 165 zdarzeń (29,8%), z których 130 wystąpiło podczas leczenia pierwszego rzutu IFN + Ara-C. Szacowany odsetek pacjentów bez progresji do fazy akceleracji lub przełomu blastycznego po 84 miesiącach był znacząco wyższy w ramieniu Glivec niż w ramieniu IFN (92,5% vs 85,1%, p Odnotowano 71 (12,8%) i 85 (15,4%) zgonów odpowiednio w ramionach Glivec i IFN + Ara-C. Szacowane przeżycie całkowite po 84 miesiącach wynosi odpowiednio 86,4% w ramieniu randomizacji Glivec i 83,3% w ramieniu IFN + Ara-C (test log-rank p = 0,073). Na punkt końcowy „czas do zdarzenia” duży wpływ ma „wysoki odsetek przejścia z ramienia IFN + Ara-C do ramienia Glivec. Wpływ leczenia preparatem Glivec na przeżycie w nowo zdiagnozowanej CML w fazie przewlekłej był dalej oceniany przez „analiza retrospektywna danych dotyczących produktu Glivec przedstawionych powyżej oraz danych pierwotnych z innego badania fazy III z zastosowaniem IFN + Ara-C (n = 325) przy identycznym schemacie dawkowania. W tej retrospektywnej analizie wykazano wyższość preparatu Glivec w stosunku do IFN + Ara -C pod względem całkowitego przeżycia (p Stopień odpowiedzi cytogenetycznej i molekularnej miał wyraźny wpływ na odległe wyniki leczenia pacjentów otrzymujących preparat Glivec. Podczas gdy szacunkowo 96% (93%) pacjentów z CCyR (PCyR) po 12 miesiącach było wolnych od progresji do fazy akceleracji / przełomu blastycznego po 84 miesiącach, tylko 81% pacjentów bez MCyR po 12 miesiącach nie miało progresji do CML w zaawansowane stadium w wieku 84 miesięcy (globalne p W tym badaniu dozwolone zwiększenie dawki wynosiło od 400 mg dziennie do 600 mg dziennie, a następnie z 600 mg dziennie do 800 mg dziennie. Po 42 miesiącach obserwacji 11 pacjentów doświadczyło potwierdzonej utraty (ponad 4 tygodnie) odpowiedzi cytogenetycznej. Spośród tych 11 pacjentów, 4 pacjentów miało zwiększenie dawki do 800 mg na dobę, 2 z nich z powrotem odpowiedzi cytogenetycznej (1 częściowa i 1 całkowita, ten ostatni również osiągnął odpowiedź molekularną), podczas gdy z 7 pacjentów, którzy nie miał zwiększenia dawki, tylko jeden odzyskał pełną odpowiedź cytogenetyczną. Częstość występowania niektórych działań niepożądanych była wyższa u 40 pacjentów, u których dawkę dobową zwiększono do 800 mg, w porównaniu z populacją pacjentów przed zwiększeniem dawki (n = 551). Najczęstsze działania niepożądane obejmowały krwawienie z przewodu pokarmowego, zapalenie spojówek i zwiększenie aminotransferazy lub bilirubina Inne działania niepożądane zgłaszano z taką samą lub mniejszą częstością. Faza przewlekła, niepowodzenie terapii interferonem: 532 dorosłych pacjentów leczono dawką początkową 400 mg. Pacjentów podzielono na trzy główne kategorie: niewydolność hematologiczna (29%), niewydolność cytogenetyczna (35%) lub nietolerancja interferonu (36%) Pacjenci otrzymywali wcześniej średnio 14 miesięcy leczenia IFN w dawkach ≥ 25 x 106 j.m./tydzień i wszyscy byli w przewlekłej fazie zaawansowanej, ze średnim czasem 32 miesięcy od diagnozy.Podstawową zmienną skuteczności badania był wskaźnik dużej odpowiedzi cytogenetycznej (odpowiedź całkowita plus częściowa, metafazy Ph + od 0 do 35% w kości szpik kostny). W tym badaniu 65% pacjentów osiągnęło dużą odpowiedź cytogenetyczną, która była całkowita u 53% pacjentów (potwierdzona dla 43%) (tabela 4). Całkowitą odpowiedź hematologiczną uzyskano u 95% pacjentów. Przyspieszona fazaDo badania włączono 235 dorosłych pacjentów z chorobą w fazie akceleracji. Pierwszych 77 pacjentów rozpoczęło leczenie od 400 mg, później protokół dostosowano, aby umożliwić wyższe dawki, a pozostałych 158 pacjentów rozpoczęło leczenie od 600 mg. Główną zmienną skuteczności był wskaźnik odpowiedzi hematologicznej, zgłaszany jako całkowita odpowiedź hematologiczna, brak dowodów białaczki (tj. usunięcie komórek blastycznych ze szpiku i krwi, ale bez pełnego powrotu krwi obwodowej, jak w przypadku odpowiedzi całkowitych) lub powrót do fazy przewlekłej CML . Potwierdzoną odpowiedź hematologiczną uzyskano u 71,5% pacjentów (tab. 4). Co ważne, istotną odpowiedź cytogenetyczną uzyskano również u 27,7% pacjentów, która była pełna u 20,4% pacjentów (potwierdzona u 16%). W przypadku pacjentów leczonych dawką 600 mg aktualna mediana czasu przeżycia wolnego od progresji i całkowite przeżycie wyniosły odpowiednio 22,9 i 42,5 miesiąca. Kryzys związany z wybuchem szpiku: Do badania włączono 260 pacjentów z mieloidalnym przełomem blastycznym. 95 (37%) było wcześniej poddawanych chemioterapii w celu leczenia choroby w fazie akceleracji lub przełomu blastycznego („pacjenci leczeni wcześniej”), podczas gdy 165 (63%) nie było leczonych („pacjenci nieleczeni”). Pierwszych 37 pacjentów rozpoczęło leczenie 400 mg, później protokół dostosowano, aby umożliwić wyższe dawki, a pozostałych 223 pacjentów rozpoczęło leczenie 600 mg. Główną zmienną skuteczności był wskaźnik odpowiedzi hematologicznej, zgłaszany jako całkowita odpowiedź hematologiczna, brak objawów białaczki lub powrót do fazy przewlekłej CML, przy zastosowaniu tych samych kryteriów, co w badaniu fazy przyspieszonej. W tym badaniu 31% pacjentów osiągnęło odpowiedź hematologiczną (36% u pacjentów wcześniej nieleczonych i 22% u pacjentów wcześniej leczonych). Wskaźnik odpowiedzi był zatem wyższy u pacjentów leczonych 600 mg (33%) niż u pacjentów leczonych 400 mg (16%, p = 0,0220). Średnia ocena przeżycia pacjentów wcześniej nieleczonych i leczonych wynosiła odpowiednio 7,7 i 4,7 miesiąca. Kryzys z powodu wybuchu limfoidalnego: ograniczona liczba pacjentów została włączona do badań fazy I (n = 10). Wartość odpowiedzi hematologicznej wynosiła 70%, a czas trwania 2-3 miesiące. Tabela 4 Odpowiedź w badaniach dotyczących CML u dorosłych Pacjenci pediatryczni: Łącznie 26 pacjentów pediatrycznych w wieku Pacjenci byli leczeni dawkami produktu Glivec wynoszącymi 260 mg/m2/dobę (n=5), 340 mg/m2/dobę (n=9), 440 mg/m2/dobę (n=7) i 570 mg/m2/dobę. umiera (n = 5). Spośród 9 pacjentów z CML w fazie przewlekłej, dla których dostępne były dane cytogenetyczne, 4 (44%) i 3 (33%) osiągnęło, odpowiednio, całkowitą i częściową odpowiedź cytogenetyczną, przy wyższym wskaźniku odpowiedzi cytogenetycznej (MCR) niż 77%. Łącznie 51 pacjentów pediatrycznych z nowo rozpoznaną, nieleczoną CML w fazie przewlekłej zostało włączonych do otwartego, jednoramiennego, wieloośrodkowego badania fazy II. Pacjenci otrzymywali Glivec w dawce 340 mg/m2/dobę, bez przerw w przypadku braku toksyczności ograniczającej dawkę. U dzieci i młodzieży z nowo rozpoznaną CML leczenie produktem Glivec wywołało szybką odpowiedź z całkowitą odpowiedzią hematologiczną (REC) wynoszącą 78% po 8 tygodniach leczenia. Wysoki wskaźnik REC wiązał się z rozwojem całkowitej odpowiedzi cytogenetycznej (CCyR) wynoszącej 65%, porównywalnej z wynikami obserwowanymi u dorosłych.Ponadto częściową odpowiedź cytogenetyczną (PCyR) obserwowano w 16% przypadków odpowiedzi większa (MCyR) niż 81%. U większości pacjentów, którzy osiągnęli całkowitą odpowiedź cytogenetyczną (CCyR), CCyR wystąpiło między 3. a 10. miesiącem, a mediana czasu do odpowiedzi, oparta na estymacji Kaplana-Meiera, wynosiła 5,6 miesiąca. Europejska Agencja Leków uchyliła obowiązek przedstawienia wyników badań produktu Glivec we wszystkich podgrupach populacji dzieci i młodzieży z przewlekłą białaczką szpikową z chromosomem Philadelphia (translokacja bcr-abl) (stosowanie u dzieci, patrz punkt 4.2). Badania kliniczne w Ph + ALL Nowo zdiagnozowane Ph + ALL: W kontrolowanym badaniu (ADE10) imatynibu w porównaniu z chemioterapią indukcyjną u 55 nowo zdiagnozowanych pacjentów w wieku 55 lat i starszych, imatynib stosowany w monoterapii wywoływał znacznie wyższy wskaźnik całkowitych odpowiedzi hematologicznych niż chemioterapia (96,3% vs 50%; p = 0,0001) Gdy leczenie ratunkowe imatynibem zastosowano u pacjentów, którzy nie odpowiadali na chemioterapię lub nie odpowiadali na nią niewystarczająco, u 9 pacjentów (81,8%) z 11 uzyskano całkowitą odpowiedź hematologiczną.Ten efekt kliniczny wiązał się z większym zmniejszeniem transkrypt abl u pacjentów leczonych imatynibem niż u pacjentów leczonych chemioterapią po 2 tygodniach leczenia (p = 0,02) Wszyscy pacjenci otrzymywali imatynib i chemioterapię konsolidacyjną (patrz Tabela 5) po fazie indukcji i poziomy transkryptów bcr-abl w tygodniu 8 było identycznych w obu ramionach. Zgodnie z przewidywaniami projektu badania, nie zaobserwowano różnic w czasie trwania remisji, przeżyciach bez choroby lub przeżyciach całkowitych, chociaż pacjenci z całkowitą odpowiedzią molekularną i pozostającymi z minimalną chorobą resztkową mieli lepsze wyniki pod względem czasu trwania remisji ( p = 0,01) i przeżycia bez choroby (p = 0,02). Wyniki zaobserwowane w populacji 211 nowo zdiagnozowanych pacjentów z Ph+ALL w czterech niekontrolowanych badaniach klinicznych (AAU02, ADE04, AJP01 i AUS01) są zgodne z wynikami opisanymi powyżej. Imatynib w skojarzeniu z chemioterapią indukcyjną (patrz Tabela 5) osiągnął 93% całkowitej odpowiedzi hematologicznej (147 ze 158 ocenianych pacjentów) i odsetek odpowiedzi cytogenetycznej powyżej 90% (19 z 21 ocenianych pacjentów). wyniósł 48% (49 ze 102 pacjentów podlegających ocenie).W dwóch badaniach (AJP01 i AUS01) czas trwania przeżycia wolnego od choroby (DFS) i przeżycia całkowitego (OS) konsekwentnie przekraczał 1 rok i był wyższy niż w grupie kontrolnej historycznej (p DFS Tabela 5 Schematy chemioterapii stosowane w skojarzeniu z preparatem Glivec Pacjenci pediatryczni: Do wieloośrodkowego, otwartego, nierandomizowanego, sekwencyjnego badania kohortowego fazy III I2301 włączono łącznie 93 pacjentów pediatrycznych, młodzieży i młodych dorosłych z Ph + ALL (w wieku od 1 do 22 lat) i leczono preparatem Glivec ( 340 mg/m2/dobę) w skojarzeniu z intensywną chemioterapią po terapii indukcyjnej. Glivec podawano sporadycznie w kohortach 1-5, z wydłużającym się czasem trwania i wcześniejszym początkiem podawania Glivec z kohorty do kohorty; kohorta 1 otrzymała najniższą intensywność dawki produktu Glivec, a kohorta 5 otrzymała najwyższą intensywność dawki (najdłuższy czas trwania w dniach leczenia preparatem Glivec podawanym w sposób ciągły codziennie podczas pierwszych kursów chemioterapii). U pacjentów w kohorcie 5 (n = 50), ciągła dobowa ekspozycja na Glivec na początku cyklu leczenia w skojarzeniu z chemioterapią poprawiła 4-letni czas przeżycia wolny od zdarzeń (EFS) w porównaniu z historyczną grupą kontrolną (n = 120). który otrzymał standardową chemioterapię bez Glivec (odpowiednio 69,6% w porównaniu z 31,6%). Szacowane 4-letnie OS w kohorcie 5 wynosiło 83,6% w porównaniu z 44,8% w grupie kontrolnej historycznej. 20 z 50 pacjentów (40%) w kohorcie 5 otrzymało przeszczep krwiotwórczych komórek macierzystych. Tabela 6 Schematy chemioterapii stosowane w skojarzeniu z preparatem Glivec w badaniu I2301 G-CSF = czynnik wzrostu granulocytów, VP-16 = etopozyd, MTX = metotreksat, IV = dożylnie, SC = podskórnie, IT = dooponowo, PO = doustnie, IM = domięśniowo, ARA-C = cytarabina, CPM = cyklofosfamid, VCR = winkrystyna, DEX = deksametazon, DAUN = daunorubicyna, 6-MP = 6-merkaptopuryna, E.coli L-ASP = L-asparaginaza, PEG-ASP = pegylowana asparaginaza, MESNA = sodu-2-merkaptoetanosulfonian, iii = lub więcej, gdy poziom MTX wynosi Badanie AIT07 było wieloośrodkowym, otwartym, randomizowanym badaniem II/III fazy II/III, w którym wzięło udział 128 pacjentów (1 do Ph + nawrotowe / oporne WSZYSTKIE: Gdy imatynib był stosowany jako pojedynczy lek u pacjentów z nawrotowym/opornym na leczenie Ph+ALL, odsetek odpowiedzi hematologicznych o 30% (9% całkowitej) i 23% wyższy odsetek odpowiedzi cytogenetycznych u 53 pacjentów z 411, które można było ocenić. (Dokładniej, z 411 pacjentów 353 było leczonych w „kontekście rozszerzonego programu dostępu, który nie przewidywał gromadzenia danych dotyczących odpowiedzi pierwotnej.) W całej populacji 411 pacjentów z nawrotem/opornym na leczenie Ph + ALL, mediana czasu do progresji wynosiła od 2,6 do 3,1 miesiąca, a u 401 ocenianych pacjentów mediana całkowitego przeżycia wynosiła od 4,9 do 9 miesięcy.Dane były podobne po ponownej analizie i obejmowały tylko pacjentów w wieku 55 lat lub starszych. Badania kliniczne w MDS / MPD Doświadczenie ze stosowaniem preparatu Glivec w tym wskazaniu jest bardzo ograniczone i opiera się na odsetkach odpowiedzi hematologicznych i cytogenetycznych.Brak kontrolowanych badań klinicznych wykazujących korzyści kliniczne lub wydłużenie przeżycia. Przeprowadzono otwarte, wieloośrodkowe badanie kliniczne fazy II (badanie B2225) w celu oceny Glivec w różnych populacjach pacjentów z chorobami wysokiego ryzyka związanymi z białkowymi kinazami tyrozynowymi Abl, Kit lub PDGFR. Do badania włączono 7 pacjentów z MDS/ MPD, którzy byli leczeni Glivec 400 mg na dobę. U trzech pacjentów wystąpiła pełna odpowiedź hematologiczna (CHR), a jeden pacjent miał częściową odpowiedź hematologiczną (PHR). W czasie pierwotnej analizy trzech z czterech pacjentów z wykryciem rearanżacji genu PDGFR rozwinęli odpowiedź hematologiczną (2 CHR i 1 PHR). Wiek tych pacjentów wahał się od 20 do 72 lat.Ponadto w 13 publikacjach zgłoszono dodatkowych 24 pacjentów z MDS/MPD.21 pacjentów było leczonych preparatem Glivec 400 mg na dobę, a pozostali 3 pacjenci otrzymywali mniejsze dawki. U 11 pacjentów stwierdzono rearanżację genu PDGFR, 9 z nich osiągnęło CHR i 1 PHR.Wiek tych pacjentów wahał się od 2 do 79 lat. W niedawnej publikacji zaktualizowane informacje dotyczące 6 z tych 11 pacjentów wykazały, że wszyscy pacjenci pozostawali w remisji cytogenetycznej (zakres 32-38 miesięcy). W tej samej publikacji przedstawiono dane z długoterminowej obserwacji 12 pacjentów (w tym 5 pacjentów z badania B2225) z MDS/MPD z rearanżacjami genu PDGFR. Pacjenci ci otrzymywali Glivec średnio przez 47 miesięcy (zakres od 24 dni do 60 miesięcy). U 6 z tych pacjentów okres obserwacji przekracza obecnie 4 lata. Jedenastu pacjentów szybko osiągnęło CHR, dziesięciu miało całkowite ustąpienie nieprawidłowości cytogenetycznych i zmniejszenie lub zanik transkryptów fuzyjnych mierzonych metodą RT-PCR. Odpowiedzi hematologiczne i cytogenetyczne utrzymywały się przez medianę odpowiednio 49 miesięcy (zakres 19-60) i 47 miesięcy (zakres 16-59). Całkowite przeżycie wynosi 65 miesięcy od rozpoznania (zakres 25-234). Podawanie preparatu Glivec pacjentom bez translokacji genetycznej na ogół nie prowadzi do poprawy. Nie ma kontrolowanych badań u pacjentów pediatrycznych z MDS/MPD. W 4 publikacjach opisano 5 pacjentów z MDS/MPD związanym z rearanżacją genu PDGFR. Wiek tych pacjentów wahał się od 3 miesięcy do 4 lat, a imatynib podawano w dawce 50 mg na dobę lub w dawkach od 92,5 do 340 mg/m2 na dobę.U wszystkich pacjentów uzyskano pełną odpowiedź hematologiczną, odpowiedź cytogenetyczną i/lub lub odpowiedź kliniczna. Badania kliniczne w HES/CLE Przeprowadzono otwarte, wieloośrodkowe badanie kliniczne fazy II (badanie B2225) w celu oceny Glivec w różnych populacjach pacjentów z ciężką chorobą związaną z białkowymi kinazami tyrozynowymi Abl, Kit lub PDGFR.W tym badaniu 14 pacjentów z HES/CEL leczono dawki dobowe Glivec od 100 mg do 1000 mg.Dodatkowych 162 pacjentów z HES/CEL, opisanych w 35 opisach przypadków i opublikowanych seriach przypadków, otrzymywało Glivec w dawkach dobowych od 75 mg do 800 mg. Byli oni Nieprawidłowości cytogenetyczne oceniono u 117 pacjentów w łącznej populacji 176 pacjentów. U 61 spośród tych 117 pacjentów zidentyfikowano kinazę fuzyjną FIP1L1-PDGFRα. W 3 innych opublikowanych pracach dodatkowo czterech pacjentów z HES miało pozytywny wynik testu na obecność kinazy fuzyjnej FIP1L1 PDGFRα. U wszystkich 65 pacjentów wynik pozytywny na obecność kinazy fuzyjnej FIP1L1-PDGFRα. Kinaza fuzyjna FIP1L1-PDGFRα osiągnęła CHR utrzymywaną przez miesiące (zakres od 1+ do 44+ miesięcy skrócony w momencie raportowania). i opisane w niedawnej publikacji, 21 z tych 65 pacjentów osiągnęło również całkowitą remisję molekularną z medianą okresu obserwacji wynoszącą 28 miesięcy (zakres 13-67 miesięcy). Wiek tych pacjentów wahał się od 25 do 72 lat Ponadto badacze zgłaszali kliniczne przypadki poprawy objawów i innych nieprawidłowości czynnościowych narządów. Zgłaszano poprawę pracy serca, układu nerwowego, skóry/tkanki podskórnej, układu oddechowego/piersiowego/śródpiersia, układu mięśniowo-szkieletowego/łącznego/naczyniowego i przewodu pokarmowego. Nie ma kontrolowanych badań u dzieci z HES/CEL. W 3 publikacjach opisano trzech pacjentów z HES i CLE związanym z rearanżacją genu PDGFR. Wiek tych pacjentów wahał się od 2 do 16 lat, a imatynib podawano w dawce 300 mg/m2 na dobę lub w dawkach od 200 do 400 mg na dobę.U wszystkich pacjentów uzyskano odpowiedź hematologiczną, całkowitą odpowiedź cytogenetyczną i/lub pełna odpowiedź molekularna. Badania kliniczne w nieoperacyjnych i/lub przerzutowych GIST Przeprowadzono międzynarodowe, randomizowane, niekontrolowane, otwarte badanie fazy II z udziałem pacjentów z nieoperacyjnymi lub przerzutowymi złośliwymi nowotworami podścieliskowymi przewodu pokarmowego (GIST).W badaniu tym włączono i zrandomizowano 147 pacjentów, którzy otrzymywali doustnie 400 mg lub 600 mg raz na dobę przez okres do 36 miesięcy. Pacjenci ci byli w wieku od 18 do 83 lat i mieli rozpoznanie patologiczne nieoperacyjnych i (lub) przerzutowych złośliwych GIST z dodatnim wynikiem zestaw. Testy immunohistochemiczne z przeciwciałem Kit (A-4502, poliklonowana królicza surowica odpornościowa, 1:100; DAKO Corporation, Carpinteria, CA) przeprowadzano okresowo zgodnie z analizą metodą kompleksu awidyna-biotyna-peroksydaza po odzyskaniu antygenu. Pierwotne dowody skuteczności oparto na obiektywnych wartościach odpowiedzi. Nowotwory musiały być mierzalne w co najmniej jednym punkcie choroby, a charakterystykę odpowiedzi oparto na kryteriach Southwestern Oncology Group (SWOG). Wyniki przedstawiono w Tabeli 7. Tabela 7 Najlepsza odpowiedź guza w badaniu STIB2222 (GIST) Nie było różnic w odsetku odpowiedzi między dwiema grupami leczenia. Znacząca liczba pacjentów, u których nastąpiła stabilizacja choroby w czasie analizy pośredniej, osiągnęła częściową odpowiedź przy dłuższym leczeniu (mediana okresu obserwacji 31 miesięcy) Mediana czasu do odpowiedzi wyniosła 13 tygodni (95% CI 12-23). czas do niepowodzenia leczenia u pacjentów z odpowiedzią wynosił 122 tygodnie (95% CI 106-147), podczas gdy w całej badanej populacji 84 tygodnie (95% CI 71-109) Nie osiągnięto mediany całkowitego czasu przeżycia Szacunek Kaplana-Meira dla przeżycia po 36 miesiącach obserwacji wynosi 68%. W dwóch badaniach klinicznych (badanie B2222 i badanie międzygrupowe S0033) dobową dawkę produktu Glivec zwiększono do 800 mg u pacjentów z progresją do niższych dawek dobowych 400 mg lub 600 mg. Dawkę dobową zwiększono do 800 mg łącznie u 103 pacjentów; U 6 pacjentów uzyskano częściową odpowiedź, a u 21 ustabilizowano chorobę po zwiększeniu dawki, co daje ogólną korzyść kliniczną wynoszącą 26%. Na podstawie dostępnych danych dotyczących bezpieczeństwa nie wydaje się, aby zwiększenie dawki dobowej do 800 mg miało wpływ na profil bezpieczeństwa produktu Glivec. postęp do niższych dawek dobowych 400 mg lub 600 mg. Badania kliniczne dotyczące leczenia uzupełniającego GIST Leczenie adjuwantowe produktem Glivec oceniano w wieloośrodkowym, podwójnie zaślepionym, długoterminowym, kontrolowanym placebo badaniu III fazy (Z9001) z udziałem 773 pacjentów. Wiek tych pacjentów wahał się od 18 do 91. U pacjentów włączonych do badania rozpoznano histologicznie na podstawie immunohistochemii pierwotny GIST z ekspresją białka Kit i średnicą guza większą niż 3 cm, z całkowitą resekcją pierwotnego nowotworu. GIST w ciągu 14-70 dni przed rejestracją. Po resekcji pierwotnego GIST pacjenci zostali losowo przydzieleni do jednej z dwóch grup terapeutycznych: Glivec 400 mg/dobę lub placebo na okres jednego roku. Pierwszorzędowym punktem końcowym badania skuteczności był czas przeżycia bez nawrotu (RFS), zdefiniowany jako czas od daty randomizacji do daty nawrotu lub zgonu z jakiejkolwiek przyczyny. Glivec znacząco wydłużył RFS, z 75% pacjentów bez nawrotu po 38 miesiącach w grupie Glivec w porównaniu do 20 miesięcy w grupie placebo (odpowiednio 95% CI [30 – niemożliwy do oszacowania]; [14 – niemożliwy do oszacowania)]); (współczynnik ryzyka = 0,398 [0,259-0,610], p Ryzyko wznowy u pacjentów po resekcji pierwotnego GIST oceniano retrospektywnie na podstawie następujących czynników prognostycznych: wielkość guza, indeks mitotyczny, lokalizacja guza. Dane dotyczące wskaźnika mitotycznego były dostępne dla 556 z 713 pacjentów [populacja ITT] Wyniki analiz podgrup, zgodnie z klasyfikacją ryzyka Amerykańskiego Narodowego Instytutu Zdrowia (NIH) i Instytutu Patologii Sił Zbrojnych (AFIP) , przedstawiono w Tabeli 8. Nie zaobserwowano korzyści w grupach niskiego i bardzo niskiego ryzyka. Nie zaobserwowano korzyści w zakresie całkowitego przeżycia. Tabela 8 Podsumowanie analiz RFS z badania Z9001 według klasyfikacji ryzyka NIH i AFIP * pełny okres obserwacji; NS – Nie do oszacowania W drugim, otwartym, wieloośrodkowym badaniu III fazy (SSG XVIII / AIO) porównano 12-miesięczne leczenie produktem Glivec 400 mg/dobę z 36-miesięcznym leczeniem pacjentów po chirurgicznej resekcji GIST i z jednym z następujących czynników: nowotwór > 5 cm i liczba mitotyczna > 5/50 pól o dużej mocy (HPF); o średnica guza > 10 cm i dowolna liczba mitotycznych lub guz dowolnej wielkości z liczbą mitozy > 10/50 HPF lub pęknięcie guza w jamie otrzewnej. Łącznie 397 pacjentów zgodziło się i zostało zrandomizowanych w badaniu (199 pacjentów w ramieniu 12 miesięcy i 198 pacjentów w ramieniu 36 miesięcy), mediana wieku wyniosła 61 lat (zakres 22-84 lata). okres obserwacji wynosił 54 miesiące (od daty randomizacji do daty odcięcia danych), łącznie 83 miesiące między pierwszym zrandomizowanym pacjentem a datą odcięcia. Pierwszorzędowym punktem końcowym badania był czas przeżycia bez nawrotu choroby (RFS), definiowany jako czas od daty randomizacji do dnia nawrotu lub zgonu z jakiejkolwiek przyczyny. Leczenie preparatem Glivec przez 36 miesięcy znacząco wydłużyło RFS w porównaniu z leczeniem preparatem Glivec przez 12 miesięcy (z ogólnym współczynnikiem ryzyka (HR) = 0,46 [0,32; 0,65], p Ponadto leczenie preparatem Glivec przez 36 miesięcy znacząco wydłużyło całkowity czas przeżycia (OS) w porównaniu z leczeniem preparatem Glivec przez 12 miesięcy (HR = 0,45 [0,22; 0,89], p = 0,0187) (Tabela 9). Dłuższy czas leczenia (> 36 miesięcy) może opóźnić wystąpienie kolejnych nawrotów, jednak wpływ tych danych na przeżycie całkowite pozostaje nieznany. Całkowita liczba zgonów wyniosła 25 w ramieniu 12-miesięcznego leczenia i 12 w ramieniu 36-miesięcznego leczenia. W analizie ITT, tj. obejmującej całą badaną populację, leczenie imatynibem przez 36 miesięcy było lepsze niż leczenie przez 12 miesięcy W zaplanowanej analizie podgrup według typu mutacji, u pacjentów z mutacją związaną z eksonem 11 HR dla RFS przez 36 miesięcy leczenia 0,35 [95% CI: 0,22; 0,56] Nie można wyciągnąć wniosków dla innych mniej powszechnych podgrup mutacji ze względu na małą liczbę obserwowanych zdarzeń. Tabela 9 Leczenie preparatem Glivec przez 12 miesięcy i 36 miesięcy (badanie SSGXVIII / AIO) Nie ma kontrolowanych badań u dzieci i młodzieży z GIST z dodatnim wynikiem c-Kit.W 7 publikacjach opisano 17 pacjentów z GIST (z lub bez mutacji Kit i PDGFR). Wiek tych pacjentów wahał się od 8 do 18 lat, a imatynib podawano zarówno w postaci adiuwantowej, jak i przerzutowej w dawkach dobowych od 300 do 800 mg. Większości pacjentów pediatrycznych leczonych z powodu GIST brakowało danych potwierdzających obecność mutacji c-kit lub PDGFR, co mogło prowadzić do sprzecznych wyników klinicznych. Badania kliniczne w DFSP Przeprowadzono otwarte, wieloośrodkowe badanie kliniczne fazy II (badanie B2225), w którym wzięło udział 12 pacjentów z DFSP leczonych preparatem Glivec w dawce 800 mg na dobę.Wiek pacjentów z DFSP wynosił od 23 do 75 lat; DFSP był przerzutowy, z miejscowym nawrotem po wstępnej resekcji chirurgicznej i uznano, że nie można go poddać dalszej resekcji w momencie włączenia do badania.Główne dowody skuteczności oparto na obiektywnych odsetkach odpowiedzi. Spośród 12 włączonych pacjentów, 9 miało odpowiedź, z których jedna była pełna, a 8 częściowa. Trzech pacjentów z częściową odpowiedzią zostało następnie uwolnionych od choroby przez operację. Mediana czasu trwania terapii w badaniu B2225 wyniosła 6,2 miesiąca, a maksymalny czas trwania 24,3 miesiąca. Dodatkowych 6 pacjentów z DFSP leczonych preparatem Glivec zgłoszono w 5 opublikowanych przypadkach klinicznych w wieku od 18 miesięcy do 49 lat. Dorośli pacjenci opisywani w opublikowanym piśmiennictwie byli leczeni preparatem Glivec w dawce 400 mg (4 przypadki) lub 800 mg na dobę (1 przypadek). Pięciu pacjentów uzyskało odpowiedź, z których 3 były kompletne, a 2 częściowe. Mediana czasu trwania terapii w opublikowanym piśmiennictwie wahała się od 4 tygodni do ponad 20 miesięcy. Translokacja t (17:22) [(q22:q13)] lub jej produkt genowy były obecne u prawie wszystkich pacjentów odpowiadających na leczenie preparatem Glivec. Nie ma kontrolowanych badań u dzieci i młodzieży z DFSP. W 3 publikacjach opisano 5 pacjentów z rearanżacją genu DFSP i PDGFR. Wiek tych pacjentów wahał się od noworodka do 14 lat, a imatynib podawano w dawce 50 mg na dobę lub w dawkach od 400 do 520 mg/m2 na dobę.U wszystkich pacjentów uzyskano odpowiedź częściową i/lub całkowitą. Farmakokinetyka Gliveca Farmakokinetykę produktu Glivec oceniano w zakresie dawek od 25 do 1000 mg. Profile farmakokinetyczne osocza analizowano w 1. i 7. dniu lub 28. dniu, kiedy to stężenia w osoczu osiągnęły stan stacjonarny. Wchłanianie Średnia bezwzględna biodostępność preparatu kapsułkowego wynosi 98%. Po podaniu doustnym występuje duża zmienność między pacjentami w zakresie wartości AUC imatynibu w osoczu.W przypadku podawania z posiłkiem o dużej zawartości tłuszczu, szybkość wchłaniania imatynibu była minimalnie zmniejszona (zmniejszenie Cmax o 11% i wydłużenie Tmax o 1,5 godziny), przy czym niewielkie zmniejszenie AUC (7,4%) w stosunku do warunków na czczo.Nie badano wpływu wcześniejszej operacji na wchłanianie leku. Dystrybucja W klinicznie istotnych stężeniach imatynibu, wiązanie z białkami osocza, na podstawie eksperymentów in vitro, wynosił około 95%, głównie z albuminą i alfa-kwaśnymi glikoproteinami, z minimalnym wiązaniem z lipoproteinami. Biotransformacja Głównym metabolitem krążącym u ludzi jest N-demetylowana pochodna piperazyny, która w warunkach in vitro wykazuje aktywność podobną do cząsteczki, z której pochodzi. Stwierdzono, że AUC tego metabolitu w osoczu wynosi tylko 16% AUC imatynibu Wiązanie N-demetylowego metabolitu z białkami osocza jest podobne do wiązania związku macierzystego. Imatinib i metabolit N-desmetylowy łącznie odpowiadały za około 65% radioaktywności krążącej (AUC (0-48h)). Reszta radioaktywności krążącej była spowodowana kilkoma metabolitami o mniejszym znaczeniu. Wyniki in vitro wykazali, że CYP3A4 był głównym ludzkim enzymem P450, który katalizuje biotransformację imatynibu. Z całej grupy potencjalnych komieksji (paracetamol, acyklowir, allopurynol, amfoterycyna, cytarabina, erytromycyna, flukonazol, hydroksymocznik, norfloksacyna, penicylina V), tylko erytromycyna (IC50 50 mcM) i flukonazol (IC50 118 mcM być klinicznie istotne. Imatinib in vitro okazał się konkurencyjnym inhibitorem substratów znakowanych dla CYP2C9, CYP2D6 i CYP3A4/5. Wartości Ki w mikrosomach wątroby ludzkiej wynosiły odpowiednio 27, 7,5 i 7,9 μmol/L. Maksymalne stężenie imatynibu w osoczu u pacjentów wynosi 2-4 μmol/l, a zatem możliwe jest hamowanie metabolizmu jednocześnie stosowanych leków za pośrednictwem CYP2D6 i/lub CYP3A4 / 5. Imatynib nie zaburzał biotransformacji 5-fluorouracylu, ale hamował metabolizm paklitakselu w wyniku kompetycyjnego hamowania CYP2C8 (Ki = 34,7 mcM). Ta wartość Ki jest znacznie wyższa niż oczekiwane stężenie imatynibu w osoczu pacjentów i dlatego nie oczekuje się interakcji podczas jednoczesnego podawania 5-fluorouracylu lub paklitakselu i imatynibu. Eliminacja Na podstawie odzysku związku (związków) po doustnym podaniu imatynibu znakowanego węglem 14C, około 81% dawki odzyskano w ciągu 7 dni w kale (68% dawki) i moczu (13% dawki). dawka składała się z niezmienionego imatynibu (5% moczu, 20% kału), reszta to metabolity. Farmakokinetyka w osoczu Po podaniu doustnym zdrowym ochotnikom t½ wynosił około 18 godzin, co sugeruje, że właściwe jest dawkowanie raz na dobę. Średni wzrost AUC po zwiększeniu dawki był liniowy i proporcjonalny do dawki w zakresie 25-1000 mg imatynibu po podaniu doustnym, akumulacja była 1,5-2,5 razy większa niż w stanie stacjonarnym po dawkowaniu raz na dobę. Farmakokinetyka u pacjentów z GIST U pacjentów z GIST ekspozycja w stanie stacjonarnym była 1,5 raza wyższa niż obserwowana u pacjentów z CML przy tej samej dawce (400 mg na dobę).Na podstawie wstępnych analiz farmakokinetyki populacyjnej u pacjentów z GIST stwierdzono trzy zmienne (albumina, WBC i bilirubina) które okazały się mieć statystycznie istotną korelację z farmakokinetyką imatinibu. Spadek wartości albumin spowodował zmniejszenie klirensu (CL / f) i wyższe poziomy WBC. doprowadziły do zmniejszenia CL / f. Jednak te korelacje nie są wystarczająco wyraźne, aby uzasadnić dostosowanie dawki.W tej populacji pacjentów obecność przerzutów do wątroby może potencjalnie prowadzić do niewydolności wątroby i upośledzenia metabolizmu. Farmakokinetyka populacyjna Analiza farmakokinetyki populacyjnej u pacjentów z CML wykazała ograniczony wpływ wieku na objętość dystrybucji (wzrost o 12% u pacjentów > 65 lat). Ta zmienność nie jest uważana za klinicznie istotną. Wpływ masy ciała na klirens imatinibu jest taki, że dla pacjenta o wadze 50 kg oczekiwany średni klirens wynosi 8,5 l/h, podczas gdy dla pacjenta o masie ciała 100 kg klirens wzrośnie do 11,8 l/h. Te różnice nie są uważane za wystarczające, aby umożliwić dostosowanie dawki na podstawie kilogramów masy ciała. Płeć nie ma wpływu na kinetykę imatinibu. Farmakokinetyka u dzieci Podobnie jak u pacjentów dorosłych, imatynib był szybko wchłaniany u dzieci i młodzieży po podaniu doustnym zarówno w badaniach fazy I, jak i fazy II. Podając dzieciom dawki 260 i 340 mg/m2/dobę uzyskano ekspozycję zbliżoną do uzyskiwanej u dorosłych leczonych dawkami odpowiednio 400 mg i 600 mg. Porównanie AUC (0-24) z poziomami w 8. i 1. dniu przy dawce 340 mg/m2/dobę wykazało akumulację leku 1,7 razy większą niż po wielokrotnym podaniu pojedynczej dawki. W oparciu o połączoną analizę farmakokinetyki populacyjnej pacjentów pediatrycznych z zaburzeniami hematologicznymi (CML, Ph + ALL lub inne zaburzenia hematologiczne leczonych imatynibem), klirens imatynibu wzrasta wraz ze wzrostem powierzchni ciała (BSA). Po skorygowaniu o wpływ BSA, inne czynniki demograficzne, takie jak wiek, masa ciała i wskaźnik masy ciała, nie wykazały klinicznie istotnego wpływu na ekspozycję na imatynib. Analiza potwierdziła, że ekspozycja na imatynib u dzieci otrzymujących 260 mg/m2 raz na dobę (nieprzekraczająca 400 mg raz na dobę) lub 340 mg/m2 raz na dobę (nieprzekraczająca 600 mg raz na dobę) była podobna do ekspozycji u dorosłych pacjentów otrzymujących imatynib w dawce 400 mg lub 600 mg raz na dobę. Upośledzona funkcja narządów Imatynib i jego metabolity nie są w znacznym stopniu wydalane przez nerki. Pacjenci z łagodnymi i umiarkowanymi zaburzeniami czynności nerek wydają się mieć większą ekspozycję w osoczu niż obserwowana u pacjentów z prawidłową czynnością nerek. Wzrost ten wynosi około 1,5 do 2 razy, co odpowiada 1,5-krotnemu wzrostowi stężenia AGP w osoczu, z którym silnie wiąże się imatynib.Klirens imatynibu w postaci wolnego leku prawdopodobnie będzie podobny u pacjentów z zaburzeniami czynności nerek. wydalanie nerkowe stanowi jedynie drugorzędną drogę eliminacji imatynibu (patrz punkty 4.2 i 4.4). Chociaż wyniki analiz farmakokinetycznych wykazały, że istnieje znaczna zmienność międzyosobnicza, średnia ekspozycja na imatynib nie zwiększyła się u pacjentów z różnym stopniem zaburzeń czynności wątroby w porównaniu z pacjentami z prawidłową czynnością wątroby (patrz punkty 4.2, 4.4 i 4.8). Przedkliniczny profil bezpieczeństwa imatynibu oceniano u myszy, psów, małp i królików. Badania toksyczności po podaniu wielokrotnym ujawniły łagodne do umiarkowanych zmiany hematologiczne u myszy, psów i małp, którym towarzyszyły zmiany w szpiku kostnym u myszy i psów. Wątroba była organem docelowym u myszy i psów. U obu gatunków zaobserwowano łagodny do umiarkowanego wzrost poziomu transaminaz i nieznaczny spadek poziomu cholesterolu, triglicerydów, białka całkowitego i albumin Nie zaobserwowano zmian histopatologicznych wątroby u myszy. wartości enzymów wątrobowych, martwicy wątrobowokomórkowej, martwicy i przerostu dróg żółciowych. U małp poddanych terapii przez 2 tygodnie stwierdzono objawy toksyczności nerek, z ogniskową mineralizacją i rozszerzeniem kanalików nerkowych oraz nefropatią kanalikową. U kilku z tych zwierząt zaobserwowano podwyższone poziomy azotu mocznikowego we krwi (BUN) i kreatyniny.Przejściowy przerost nabłonka w brodawce nerkowej i pęcherzu moczowym stwierdzono u myszy przy dawkach ≥6 mg/kg w 13-tygodniowym badaniu, bez zgłaszania wszelkie zmiany parametrów surowicy i moczu. Przy przewlekłym leczeniu imatinibu obserwuje się wzrost częstości zakażeń oportunistycznych. W 39-tygodniowym badaniu na małpach nie ustalono NOAEL (poziomu, w którym nie zaobserwowano działań niepożądanych) przy najniższej dawce 15 mg/kg, co odpowiada około jednej trzeciej maksymalnej dawki u ludzi wynoszącej 800 mg. obliczone na podstawie powierzchni ciała. Terapia przeprowadzona na tych zwierzętach spowodowała pogorszenie normalnie tłumionych infekcji malarycznych. Imatinib nie został uznany za genotoksyczny podczas badania w teście na komórkach bakteryjnych Zapraszam (test Amesa) z „analizą komórek ssaków” in vitro (chłoniak myszy) oraz mysi test mikrojądrowy in vivo. Pozytywne działanie genotoksyczne imatinibu uzyskano w teście na komórkach ssaków in vitro (jajnika chomika chińskiego) ze względu na klastogenność (aberrację chromosomową) w obecności aktywacji metabolicznej. Dwa związki pośrednie z procesu przygotowania, które są również obecne w produkcie końcowym, okazały się dodatnie pod względem mutagenezy w teście Amesa, a jeden z nich był również dodatni w analizie chłoniaka mysiego. W badaniu płodności przeprowadzonym na samcach myszy, przy dawkach odpowiadających w przybliżeniu maksymalnej dziennej dawce klinicznej 800 mg, określonej na podstawie powierzchni ciała, podawanej przez 70 dni przed kryciem, masa jąder, masa najądrza a odsetek ruchliwych plemników spadł do 60 mg/kg. Zjawiska tego nie wykryto przy dawkach ≤20 mg/kg. U psów po podaniu doustnym dawek ≥30 mg/kg obserwowano również łagodne do umiarkowanego zmniejszenie spermatogenezy. Gdy dawkę podawano samicom myszy przez 14 dni, przed kryciem i do szóstego dnia ciąży, nie było wpływu na krycie lub liczbę ciąż. Przy dawkach 60 mg/kg samice myszy wykazywały znaczną utratę płodów po implantacji i mniej żywych płodów, czego nie obserwowano przy dawkach ≤20 mg/kg. W badaniu pre- i postnatalnej interferencji rozwojowej przeprowadzonym u szczurów po podaniu doustnym, w grupie otrzymującej 45 mg/kg mc./dobę w 14. lub 15. dniu ciąży obserwowano czerwoną wydzielinę z pochwy. Przy tej samej dawce zwiększyła się liczba martwych urodzeń i osób umierających między 0 a 4 dniem po porodzie. Przy tym samym poziomie dawki średnia masa ciała od urodzenia do ostatecznego uśmiercania zmniejszyła się u potomstwa F1, a liczba osobników spełniających kryteria oddzielenia napletka była nieznacznie zmniejszona. Płodność pokolenia F1 nie uległa zmianie, natomiast przy dawce 45 mg/kg/dobę odnotowano wzrost liczby resorpcji i spadek liczby płodów żywotnych. Zarówno w przypadku matek, jak i pokolenia F1 poziom bezobjawowego wpływu (NOEL) wyniósł 15 mg/kg/dzień (jedna czwarta maksymalnej dawki dla człowieka wynoszącej 800 mg). Imatynib wykazywał działanie teratogenne u myszy, gdy był podawany podczas organogenezy w dawkach ≥100 mg/kg, co w przybliżeniu odpowiada maksymalnej dawce klinicznej 800 mg/dobę, określonej na podstawie powierzchni ciała. kości czołowe i brak kości ciemieniowych Te działania nie były obserwowane przy dawkach ≤30 mg/kg. W badaniu toksykologii rozwojowej u młodych szczurów (10. do 70. dnia po porodzie) nie zidentyfikowano nowych narządów docelowych w porównaniu ze znanymi narządami docelowymi u dorosłych szczurów. W badaniu toksykologicznym na młodych zwierzętach wpływ na wzrost, opóźnienie otwarcia pochwy i oddzielenie napletka obserwowano przy około 0,3-2 razy większej od średniej ekspozycji u dzieci przy maksymalnej zalecanej dawce 340 mg/m2. Ponadto zaobserwowano śmiertelność u młodych zwierząt (w okolicach odsadzenia) przy około 2-krotnej średniej ekspozycji pediatrycznej przy maksymalnej zalecanej dawce 340 mg/m2. Dwuletnie badanie rakotwórczości u szczurów leczonych dawkami 15, 30 i 60 mg/kg/dobę imatynibu wykazało statystycznie istotne skrócenie długości życia samców otrzymujących 60 mg/kg/dobę i samic otrzymujących dawki ≥30 mg / kg / dzień. Badanie histopatologiczne zwłok wykazało kardiomiopatię (obie płci), przewlekłą postępującą nefropatię (kobiety) i brodawczaka gruczołu napletkowego jako główne przyczyny zgonu lub ofiary.Narządami docelowymi dla zmian nowotworowych były nerki, pęcherz moczowy, cewka moczowa, gruczołu napletka i łechtaczki, jelita cienkiego, przytarczyc, nadnerczy i pozagruczołowej części żołądka. Brodawczaki/raki gruczołów napletkowych i łechtaczki obserwowano przy dawkach od 30 mg/kg/dobę, co stanowi około 0,5 lub 0,3-krotność dziennego narażenia człowieka na dawkę odpowiednio 400 mg/dobę lub 800 mg/dobę. AUC) oraz 0,4-krotność dziennej ekspozycji u dzieci przy dawce 340 mg/m2/dobę (na podstawie AUC).Poziom nieobserwowanego efektu (NOEL) wynosił 15 mg/kg/dobę.Gruczolak/rak nerki, brodawczak pęcherza moczowego i cewki moczowej, gruczolakoraki jelita cienkiego, gruczolaki ślinianek przyusznych, łagodne i złośliwe guzy części rdzeniowej nadnerczy oraz brodawczaki/raki części niegruczołowej żołądka przy dawce 60 mg/kg/dobę, co odpowiada w przybliżeniu 1,7 lub 1-krotności dziennej ekspozycji człowieka przy dawce odpowiednio 400 mg/dobę lub 800 mg/dobę (na podstawie AUC) oraz 1,2-krotności dziennej ekspozycji u dzieci przy dawce 340 mg/m2/dobę (na podstawie AUC). brak zaobserwowanego efektu (NOEL) wyniósł 30 mg/kg/dobę. W przypadku ludzi mechanizm i znaczenie tych ustaleń w badaniu karcynogenezy u szczurów nie zostały jeszcze wyjaśnione. Zmiany nienowotworowe, które nie zostały zidentyfikowane w poprzednich badaniach przedklinicznych, dotyczyły układu sercowo-naczyniowego, trzustki, narządów dokrewnych i zębów. Do najbardziej znaczących zmian należały przerost i poszerzenie serca, które u niektórych zwierząt prowadziły do objawów niewydolności serca. Substancja czynna imatynib stanowi zagrożenie dla środowiska dla organizmów osadowych. Zawartość kapsułki: Celuloza mikrokrystaliczna Krospowidon Stearynian magnezu Krzemionka koloidalna bezwodna Otoczka kapsułki: Żelatyna Żółty tlenek żelaza (E172) Dwutlenek tytanu (E171) Tusz do nadruku: Żelaza tlenek czerwony (E172) Szelak Lecytyna sojowa Nieistotne. 2 lata Nie przechowywać w temperaturze powyżej 30°C. Przechowywać w oryginalnym opakowaniu w celu ochrony przed wilgocią. Blister PVC/aluminium Opakowania po 30 kapsułek. Niewykorzystany lek i odpady pochodzące z tego leku należy usunąć zgodnie z lokalnymi przepisami. Novartis Europharm Limited Droga Wimblehurst Horszam West Sussex, RH12 5AB Wielka Brytania UE / 1.01.198/001 035372010 Data pierwszego zezwolenia: 07 listopada 2001 r. Data ostatniego przedłużenia: 07 listopada 2006 r. Lipiec 2014
Przedawkowanie Co zrobić w przypadku przyjęcia zbyt dużej dawki leku Glivec
Skutki uboczne Jakie są skutki uboczne Glivec
Wygaśnięcie i przechowywanie
Aby mieć dostęp do najbardziej aktualnej wersji, warto wejść na stronę AIFA (Włoskiej Agencji Leków). Zastrzeżenie i przydatne informacje. 01.0 NAZWA PRODUKTU LECZNICZEGO
02.0 SKŁAD JAKOŚCIOWY I ILOŚCIOWY
03.0 POSTAĆ FARMACEUTYCZNA
04.0 INFORMACJE KLINICZNE
04.1 Wskazania terapeutyczne
04.2 Dawkowanie i sposób podawania
HES/CEL (dawka początkowa 100 mg) ANC 1. Wstrzymać Glivec do czasu ANC ≥ 1,5 x 109 / L i płytek krwi ≥ 75 x 109 / L. 2. Wznów leczenie lekiem Glivec w poprzedniej dawce (np. przed wystąpieniem poważnego działania niepożądanego). Faza przewlekła CML, MDS/MPD i GIST (dawka początkowa 400 mg) HES/CEL (dawka 400 mg) ANC 1. Wstrzymać Glivec do czasu, gdy ANC ≥1,5 x 109/L i płytki krwi ≥75 x 109/L. 2. Wznów leczenie lekiem Glivec w poprzedniej dawce (np. przed wystąpieniem poważnego działania niepożądanego). 3. W przypadku nawrotu ANC Pediatryczna faza przewlekła CML (dawka 340 mg/m2) ANC 1. Wstrzymać Glivec do czasu, gdy ANC ≥1,5 x 109/L i płytki krwi ≥75 x 109/L. 2. Wznów leczenie lekiem Glivec w poprzedniej dawce (np. przed wystąpieniem poważnego działania niepożądanego). 3. W przypadku ponownego wystąpienia NCA 2. Faza akceleracji CML i przełom blastyczny i Ph + ALL (dawka początkowa 600 mg) aANC 1. Sprawdź, czy cytopenia jest związana z białaczką (aspiracja szpiku lub biopsja). 2. Jeśli cytopenia nie jest związana z białaczką, należy zmniejszyć dawkę produktu Glivec do 400 mg. 3. Jeśli cytopenia utrzymuje się przez 2 tygodnie, zmniejsz dalej do 300 mg. 4. Jeśli cytopenia utrzymuje się przez 4 tygodnie i nadal nie ma związku z białaczką, należy odstawić produkt leczniczy Glivec do czasu ANC ≥1 x 109/l i płytek krwi ≥20 x 109/l, a następnie wznowić leczenie dawką 300 mg. Pediatryczna faza akceleracji CML i przełom blastyczny (dawka początkowa 340 mg/m2) aANC 1. Sprawdź, czy cytopenia jest związana z białaczką (aspiracja szpiku kostnego lub biopsja). 2. Jeśli cytopenia nie jest związana z białaczką, zmniejsz dawkę produktu Glivec do 260 mg/m2. 3. Jeżeli cytopenia utrzymuje się przez 2 tygodnie, zmniejsz dalej do 200 mg/m2. 4. Jeśli cytopenia utrzymuje się przez 4 tygodnie i nadal nie ma związku z białaczką, należy odstawić Glivec do czasu ANC ≥1 x 109/l i płytek krwi ≥20 x 109/l, a następnie wznowić leczenie dawką 200 mg/m2. DFSP (dawka 800 mg) ANC 1. Wstrzymać Glivec do czasu, gdy ANC ≥1,5 x 109/L i płytki krwi ≥75 x 109/L. 2. Wznów leczenie preparatem Glivec w dawce 600 mg. 3. W przypadku nawrotu ANC ANC = bezwzględna liczba neutrofili
ból występuje po co najmniej 1 miesiącu leczenia Zaburzenia czynności wątroby Analiza funkcji wątroby Łagodny: lekki Bilirubina całkowita: = 1,5 GGN AST:> GGN (może być normalny lub GGN) Umiarkowany Bilirubina całkowita:> 1,5-3,0 GGN AST: dowolny Poważny Bilirubina całkowita:> 3-10 GGN
AST: dowolny
04.3 Przeciwwskazania
04.4 Specjalne ostrzeżenia i odpowiednie środki ostrożności dotyczące stosowania
04.5 Interakcje z innymi produktami leczniczymi i inne formy interakcji
04.6 Ciąża i laktacja
04.7 Wpływ na zdolność prowadzenia pojazdów i obsługiwania maszyn
04.8 Działania niepożądane
Infekcje i infestacje Niezwykły: Półpasiec, opryszczka zwykła, zapalenie nosogardzieli, zapalenie płuc1, zapalenie zatok, zapalenie tkanki łącznej, zakażenie górnych dróg oddechowych, grypa, zakażenie układu moczowego, zapalenie żołądka i jelit, posocznica Rzadki: Infekcja grzybiczna Nowotwory łagodne, złośliwe i nieokreślone (w tym torbiele i polipy) Rzadki: Zespół rozpadu guza Zaburzenia układu krwionośnego i limfatycznego Bardzo częste: Neutropenia, trombocytopenia, niedokrwistość Pospolity: Pancytopenia, gorączka neutropeniczna Niezwykły: Trombocytemia, limfopenia, zahamowanie czynności szpiku kostnego, eozynofilia, powiększenie węzłów chłonnych Rzadki: Niedokrwistość hemolityczna Zaburzenia metabolizmu i odżywiania Pospolity: Anoreksja Niezwykły: Hipokaliemia, zwiększony apetyt, hipofosfatemia, zmniejszony apetyt, odwodnienie, dna moczanowa, hiperurykemia, hiperkalcemia, hiperglikemia, hiponatremia Rzadki: Hiperkaliemia, hipomagnezemia Zaburzenia psychiczne Pospolity: Bezsenność Niezwykły: Depresja, obniżone libido, lęk Rzadki: Stan zamętu Zaburzenia układu nerwowego Bardzo częste: Ból głowy 2 Pospolity: Zawroty głowy, parestezje, zaburzenia smaku, niedoczulica Niezwykły: Migrena, senność, omdlenia, neuropatia obwodowa, zaburzenia pamięci, rwa kulszowa, zespół niespokojnych nóg, drżenie, krwotok mózgowy Rzadki: Zwiększone ciśnienie śródczaszkowe, drgawki, zapalenie nerwu wzrokowego Zaburzenia oka Pospolity: obrzęk powiek, nasilone łzawienie, krwotok spojówkowy, zapalenie spojówek, suchość oka, niewyraźne widzenie Niezwykły: Podrażnienie oka, ból oka, obrzęk oczodołu, krwotok twardówkowy, krwotok siatkówkowy, zapalenie powiek, obrzęk plamki Rzadki: Zaćma, jaskra, papilledema Zaburzenia ucha i błędnika Niezwykły: Zawroty głowy, szumy uszne, utrata słuchu Patologie serca Niezwykły: Kołatanie serca, tachykardia, zastoinowa niewydolność serca3, obrzęk płuc Rzadki: Arytmia, migotanie przedsionków, zatrzymanie akcji serca, zawał mięśnia sercowego, dławica piersiowa, wysięk osierdziowy Zaburzenia naczyniowe 4 Pospolity: Płukanie, krwawienie Niezwykły: Nadciśnienie, krwiak, krwiak podtwardówkowy, ochłodzenie kończyn, niedociśnienie, objaw Raynauda Zaburzenia układu oddechowego, klatki piersiowej i śródpiersia Pospolity: Duszność, krwawienie z nosa, kaszel Niezwykły: Wysięk opłucnowy5, ból gardła i krtani, zapalenie gardła Rzadki: Ból opłucnowy, zwłóknienie płuc, nadciśnienie płucne, krwotok płucny Zaburzenia żołądkowo-jelitowe Bardzo częste: Nudności, biegunka, wymioty, niestrawność, ból brzucha 6 Pospolity: Wzdęcia, wzdęcia brzucha, refluks żołądkowo-przełykowy, zaparcia, suchość w ustach, zapalenie żołądka Niezwykły: Zapalenie jamy ustnej, owrzodzenie jamy ustnej, krwotok z przewodu pokarmowego7, odbijanie, smoliste stolce, zapalenie przełyku, wodobrzusze, wrzód żołądka, krwawe wymioty, zapalenie warg, dysfagia, zapalenie trzustki Rzadki: Zapalenie okrężnicy, niedrożność jelit, nieswoiste zapalenie jelit Zaburzenia wątroby i dróg żółciowych Pospolity: Zwiększone enzymy wątrobowe Niezwykły: Hiperbilirubinemia, zapalenie wątroby, żółtaczka Rzadki: Niewydolność wątroby8, martwica wątroby Zaburzenia skóry i tkanki podskórnej Bardzo częste: Obrzęk okołooczodołowy, zapalenie skóry/wyprysk/wysypka Pospolity: Świąd, obrzęk twarzy, suchość skóry, rumień, łysienie, nocne poty, reakcje nadwrażliwości na światło Niezwykły: Wysypka krostkowa, siniaki, zwiększone pocenie się, pokrzywka, wybroczyny, zwiększona skłonność do siniaków, hipotrychoza, hipopigmentacja skóry, złuszczające zapalenie skóry, zapalenie paznokci, zapalenie mieszków włosowych, wybroczyny, łuszczyca, plamica, przebarwienia skóry, wykwity pęcherzowe Rzadki: Ostra dermatoza neutrofilowa z gorączką (zespół Sweeta), przebarwienia paznokci, obrzęk naczynioruchowy, wysypka pęcherzykowa, rumień wielopostaciowy, leukocytoklastyczne zapalenie naczyń, zespół Stevensa-Johnsona, ostra uogólniona osutka krostkowa (AGEP) Zaburzenia mięśniowo-szkieletowe i tkanki łącznej Bardzo częste: Skurcze i skurcze mięśni, bóle mięśniowo-szkieletowe, w tym bóle mięśniowe, bóle stawów, bóle kości9 Pospolity: Obrzęk stawów Niezwykły: Sztywność stawów i mięśni Rzadki: Osłabienie mięśni, zapalenie stawów, rabdomioliza/miopatia Zaburzenia nerek i dróg moczowych Niezwykły: Ból nerek, krwiomocz, ostra niewydolność nerek, częstomocz Choroby układu rozrodczego i piersi Niezwykły: Ginekomastia, zaburzenia erekcji, krwotok miesiączkowy, nieregularne miesiączki, zaburzenia seksualne, ból sutków, powiększenie piersi, obrzęk moszny Rzadki: Krwotoczne ciałko żółte / krwotoczna torbiel jajnika Zaburzenia ogólne i stany w miejscu podania Bardzo częste: Zatrzymanie wody i obrzęk, zmęczenie Pospolity: Osłabienie, gorączka, anasarca, dreszcze, drżenie Niezwykły: Ból w klatce piersiowej, złe samopoczucie Testy diagnostyczne Bardzo częste: Przybranie na wadze Pospolity: Utrata masy ciała Niezwykły: zwiększenie stężenia kreatyniny we krwi, zwiększenie aktywności fosfokinazy kreatynowej we krwi, zwiększenie aktywności dehydrogenazy mleczanowej we krwi, zwiększenie aktywności fosfatazy zasadowej we krwi
Rzadki: Zwiększona amylaza we krwi Nowotwory łagodne, złośliwe i nieokreślone (w tym torbiele i polipy) Nieznany: Krwotok z guza / martwica guza Zaburzenia układu odpornościowego Nieznany: Szok anafilaktyczny Zaburzenia układu nerwowego Nieznany: Obrzęk mózgu Zaburzenia oka Nieznany: Krwotok do ciała szklistego Patologie serca Nieznany: Zapalenie osierdzia, tamponada serca Patologie naczyniowe Nieznany: Zakrzepica/zator Zaburzenia układu oddechowego, klatki piersiowej i śródpiersia Nieznany: Ostra niewydolność oddechowa1, śródmiąższowa choroba płuc Zaburzenia żołądkowo-jelitowe Nieznany: Niedrożność jelit / niedrożność jelit, perforacja przewodu pokarmowego, zapalenie uchyłków Zaburzenia skóry i tkanki podskórnej Nieznany: Erytrodyzestezja dłoniowo-podeszwowa Nieznany: rogowacenie liszajowate, liszaj płaski Nieznany: Toksyczna martwica naskórka Nieznany: Polekowa reakcja skórna z eozynofilią i objawami ogólnoustrojowymi (DRESS) Zaburzenia mięśniowo-szkieletowe i tkanki łącznej Nieznany: Martwica jałowa / martwica stawu biodrowego
Nieznany: Opóźnienie wzrostu u dzieci
04.9 Przedawkowanie
05.0 WŁAŚCIWOŚCI FARMAKOLOGICZNE
05.1 Właściwości farmakodynamiczne
(Najlepsze wskaźniki odpowiedzi) Glivec n = 553 IFN + Ara-C n = 553 Odpowiedź hematologiczna REC n (%) 534(96,6%)* 313 (56,6%)* [95% CI] [94,7%, 97,9%] [52,4%, 60,8%] Odpowiedź cytogenetyczna Główna odpowiedź n (%) 490 (88,6%)* 129 (23,3%)* [95% CI] [85,7%, 91,1%] [19,9%, 27,1%] Całkowita CyR n (%) 456 (82,5%)* 64 (11,6%)* Częściowa CyR n (%) 34 (6,1%) 65 (11,8%) Odpowiedź molekularna ** Większa odpowiedź po 12 miesiącach (%) 153/305=50,2% 8/83=9,6% Większa odpowiedź po 24 miesiącach (%) 73/104=70,2% 3/12=25%
Większa odpowiedź po 84 miesiącach (%) 102/116=87,9% 3/4=75% Badanie 0110 Dane za 37 miesięcy Faza przewlekła, niepowodzenie IFN (n = 532) Dane z badania 0109 po 40,5 miesiącu Faza akceleracji (n = 235) Badanie 0102 Dane za 38 miesięcy Mieloidalny przełom blastyczny (n = 260) % pacjentów (95% CI) Odpowiedź hematologiczna 1 95% (92,3-96,3) 71% (65,3-77,2) 31% (25,2-36,8) Całkowita odpowiedź hematologiczna (REC) 95% 42% 8% Brak dowodów białaczki (NEL) Nieistotne 12% 5% Powrót do fazy przewlekłej (RFC) Nieistotne 17% 18% Większa odpowiedź cytogenetyczna 2 65% (61,2-69,5) 28% (22,0-33,9) 15% (11,2-20,4) Kompletny 53% 20% 7% (Potwierdzono3) [95% CI] (43%) [38,6-47,2] (16%) [11,3-21,01] (2%) [0,6-4,4] Częściowy 12% 7% 8% 1 Kryteria odpowiedzi hematologicznej (wszystkie odpowiedzi muszą być potwierdzone po ≥4 tygodniach): REC Studio 0110 [WBC NEL Takie same kryteria jak REC, ale ANC ≥1 x 109 / L i płytki ≥20 x 109 / L (tylko 0102 i 0109) Śledziona i wątroba RFC (tylko dla 0102 i 0109). MO = szpik kostny, SP = krew obwodowa 2 Kryteria odpowiedzi cytogenetycznej: Istotna odpowiedź łączy zarówno odpowiedzi całkowite, jak i częściowe: całkowitą (0% P Ph + metafazy), częściową (1-35%).
3 Całkowita odpowiedź cytogenetyczna potwierdzona drugim badaniem cytogenetycznym szpiku wykonanym co najmniej raz w miesiącu po wstępnym badaniu szpiku kostnego. Badanie ADE10 Obróbka wstępna DEX 10 mg / m2 doustnie, dni 1-5; CP 200 mg / m2 dożylnie, dni 3, 4, 5; MTX 12 mg dooponowo, dzień 1 Wprowadzenie DEX 10 mg/m2 doustnie, dni 6-7, 13-16; VCR 1 mg dożylnie, dni 7, 14; IDA 8 mg/m2 iv. (0,5 godz.), dni 7, 8, 14, 15; CP 500 mg/m2 dożylnie (1 h) dzień 1; Ara-C 60 mg/m2 iv., dni 22-25, 29-32 Konsolidacja I, III, V MTX 500 mg/m2 iv. (24 godz.), dni 1, 15; 6-MP 25 mg/m2 doustnie, dni 1-20 Konsolidacja II, IV Ara-C 75 mg/m2 iv. (1 godz.), dni 1-5; VM & SUP2;6 60 mg/m2 iv. (1 godz.), dni 1-5 Badanie AAU02 Indukcja (de novo Ph + ALL) Daunorubicyna 30 mg/m2 iv., dni 1-3, 15-16; dawka całkowita VCR 2 mg dożylnie, dni 1, 8, 15, 22; CP 750 mg / m2 iv., dni 1, 8; Prednizon 60 mg / m2 doustnie, dni 1-7, 15-21; IDA 9 mg/m2 doustnie, dni 1-28; MTX 15 mg dooponowo, dni 1, 8, 15, 22; Ara-C 40 mg dooponowo, dni 1, 8, 15, 22; Metyloprednizolon 40 mg dooponowo, dni 1, 8, 15, 22 Konsolidacja (de novo Ph + ALL) Ara-C 1000 mg/m2/12 h dożylnie (3 h), dni 1-4; Mitoksantron 10 mg/m2 iv. 3-5 dni; MTX 15 mg dooponowo, dzień 1; Metyloprednizolon 40 mg dooponowo, dzień 1 Badanie ADE04 Obróbka wstępna DEX 10 mg / m2 doustnie, dni 1-5; CP 200 mg/m2 iv., dni 3-5; MTX 15 mg dooponowo, dzień 1 Wprowadzenie I DEX 10 mg/m2 doustnie, dni 1-5; VCR 2 mg dożylnie, dni 6, 13, 20; Daunorubicyna 45 mg/m2 iv., dni 6-7, 13-14 Wprowadzenie II CP 1 g/m2 iv. (1 godz.), dni 26, 46; Ara-C 75 mg/m2 iv. (1 godz.), dni 28-31, 35-38, 42-45; 6-MP 60 mg/m2 doustnie, dni 26-46 Konsolidacja DEX 10 mg / m2 doustnie, dni 1-5; Windezyna 3 mg/m2 dożylnie, dzień 1; MTX 1,5 g/m2 iv. (24 godz.), dzień 1; Etopozyd 250 mg/m2 iv. (1 godz.) dni 4-5; Ara-C 2x 2 g/m2 iv. (3 godz., co 12 godz.), dzień 5 Badanie AJP01 Wprowadzenie CP 1,2 g/m2 iv. (3 godz.), dzień 1; Daunorubicyna 60 mg/m2 iv. (1 godz.), dni 1-3; Winkrystyna 1,3 mg/m2 iv., dni 1, 8, 15, 21; Prednizolon 60 mg/m2/dobę doustnie Konsolidacja Alternatywny kurs chemioterapii: wysokodawkowa chemioterapia MTX 1 g / m2 i.v. (24 h), dzień 1 i Ara-C 2 g/m2 i.v. (q 12 h), 2-3 dni, na 4 cykle Utrzymanie VCR 1,3 g/m2 dożylnie, dzień 1; Prednizolon 60 mg/m2 doustnie, dni 1-5 Badanie AUS01 Konsolidacja indukcyjna Schemat dawkowania Hyper-CVAD: CP 300 mg/m2 i.v. (3 godz., co 12 godz.), dni 1-3; Winkrystyna 2 mg i.v., dni 4, 11; Doksorubicyna 50 mg/m2 iv. (24 h), dzień 4; DEX 40 mg/dzień w dniach 1-4 i 11-14, naprzemiennie z MTX 1 g/m2 i.v. (24 h), dzień 1, Ara-C 1 g/m2 i.v. (2 godz., co 12 godz.), dni 2-3 (łącznie 8 cykli) Utrzymanie VCR 2 mg dożylnie raz w miesiącu przez 13 miesięcy; Prednizolon 200 mg doustnie, 5 dni w miesiącu przez 13 miesięcy Wszystkie schematy leczenia obejmują podawanie steroidów w profilaktyce OUN.
Ara-C: cytarabina; CP: cyklofosfamid; DEX: deksametazon; MTX: metotreksat; 6-MP: 6-merkaptopuryna; VM & SUP2;6: tenipozyd; magnetowid: winkrystyna; IDA: idarubicyna; i.v.: dożylnie Konsolidacja blok 1 (3 tygodnie) VP-16 (100 mg/m2/dobę, i.v.): dni 1-5 Ifosfamid (1,8 g/m2/dzień, i.v.): dni 1-5 MESNA (360 mg/m2/dawkę co 3h, x 8 dawek/dobę, i.v.): dni 1-5 G-CSF (5 mcg/kg, SC): dni 6-15 lub do ANC >1500 post nadir Metotreksat IT (dostosowany do wieku): DNIA 1 Terapia potrójna IT (dostosowana do wieku): dzień 8, 15 Konsolidacja blok 2 (3 tygodnie) Metotreksat (5 g/m2 przez 24 godziny, i.v.): dzień 1 Leukoworyna (75 mg/m2 po 36 godzinach, i.v.; 15 mg/m2 i.v. lub doustnie co 6h x 6 dawek) iii: dzień 2 i 3 Terapia potrójna IT (dostosowana do wieku): dzień 1 ARA-C (3 g/m2/dawkę co 12 godz. x 4, i.v.): doby 2 i 3 G-CSF (5 mcg/kg, SC): dni 4-13 lub do ANC >1500 post nadir Blok 1 reindukcji (3 tygodnie) VCR (1,5 mg/m2/dobę, IV): dni 1, 8 i 15 DAUN (45 mg/m2/dobę bolus, i.v.): dzień 1 i 2 CPM (250 mg/m2/dawkę co 12h x 4 dawki, i.v.): dni 3 i 4 PEG-ASP (2500 IUnits/m2, IM): dzień 4 G-CSF (5 mcg/kg, SC): dni 5-14 lub do ANC >1500 post nadir Terapia potrójna IT (dostosowana do wieku): dni 1 i 15 DEX (6 mg/m2/dzień, PO): dni 1-7 i 15-21 Blok 1 intensyfikacji (9 tygodni) Metotreksat (5 g/m2 przez 24 godziny, i.v.): dni 1 i 15 Leukoworyna (75 mg/m2 po 36 godzinach, i.v.; 15 mg/m2 i.v. lub doustnie co 6h x 6 dawek) iii: dni 2, 3, 16 i 17 Terapia potrójna IT (dostosowana do wieku): dni 1 i 22 VP-16 (100 mg/m2/dobę, i.v.): dni 22-26 CPM (300 mg/m2/dzień, IV): dni 22-26 MESNA (150 mg/m2/dobę, IV): dni 22-26 G-CSF (5 mcg/kg, SC): dni 27-36 lub do ANC >1500 post nadir ARA-C (3 g/m2, co 12h, i.v.): dni 43, 44 L-ASP (6000 IUnits/m2, IM): dzień 44 Blok 2 reindukcji (3 tygodnie) VCR (1,5 mg/m2/dobę, IV): dni 1, 8 i 15 DAUN (45 mg/m2/dobę bolus, i.v.): dzień 1 i 2 CPM (250 mg/m2/dawkę co 12h x 4 dawki, iv): dni 3 i 4 PEG-ASP (2500 IUnits/m2, IM): dzień 4 G-CSF (5 mcg/kg, SC): dni 5-14 lub do ANC >1500 post nadir Terapia potrójna IT (dostosowana do wieku): dni 1 i 15 DEX (6 mg/m2/dzień, PO): dni 1-7 i 15-21 Blok 2 intensyfikacji (9 tygodni) Metotreksat (5 g/m2 przez 24 godziny, i.v.): dni 1 i 15 Leukoworyna (75 mg/m2 po 36 godzinach, i.v.; 15 mg/m2 i.v. lub doustnie co 6h x 6 dawek) iii: dni 2, 3, 16 i 17 Terapia potrójna IT (dostosowana do wieku): dni 1 i 22 VP-16 (100 mg/m2/dobę, i.v.): dni 22-26 CPM (300 mg/m2/dzień, IV): dni 22-26 MESNA (150 mg/m2/dobę, IV): dni 22-26 G-CSF (5 mcg/kg, SC): dni 27-36 lub do ANC >1500 post nadir ARA-C (3 g/m2, co 12h, i.v.): dni 43, 44 L-ASP (6000 IUnits/m2, IM): dzień 44 Konserwacja (8 tygodni cykli) Cykle 1-4 MTX (5 g/m2 przez 24 h, i.v.): dzień 1 Leukoworyna (75 mg/m2 po 36 godzinach, i.v.; 15 mg/m2 i.v. lub doustnie co 6h x 6 dawek) iii: dzień 2 i 3 Terapia potrójna IT (dostosowana do wieku): dni 1, 29 VCR (1,5 mg/m2, IV): dni 1, 29 DEX (6 mg / m2 / dzień PO): dni 1-5; 29-33 6-MP (75 mg/m2/dzień, PO): dni 8-28 Metotreksat (20 mg/m2/tydzień, PO): dni 8, 15, 22 VP-16 (100 mg/m2, i.v.): dni 29-33 CPM (300 mg/m2, IV): dni 29-33 MIESIĄC IV dni 29-33 G-CSF (5 mcg/kg, SC): dni 34-43 Podtrzymanie (cykle 8-tygodniowe) Cykl 5 Napromienianie czaszki (tylko blok 5) 12 Gy w 8 frakcjach dla wszystkich pacjentów z OUN1 i OUN2 w momencie rozpoznania 18 Gy w 10 frakcjach dla wszystkich pacjentów z CNS3 w momencie rozpoznania VCR (1,5 mg/m2/dobę, IV): dni 1, 29 DEX (6 mg/m2/dzień, PO): dni 1-5; 29-33 6-MP (75 mg/m2/dobę, PO): 11-56 dni (wstrzymać 6-MP w dniach 6-10 napromieniania czaszki rozpoczętego w 1. dniu cyklu 5. Rozpocznij 6-MP pierwszego dnia po zakończeniu napromienianie czaszki). Metotreksat (20 mg/m2/tydzień, PO): dni 8, 15, 22, 29, 36, 43, 50 Konserwacja (8 tygodni cykli) Cykle 6-12 VCR (1,5 mg/m2/dobę, IV): dni 1, 29 DEX (6 mg/m2/dzień, PO): dni 1-5; 29-33 6-MP (75 mg/m2/dzień, PO): dni 1-56
Metotreksat (20 mg/m2/tydzień, PO): dni 1, 8, 15, 22, 29, 36, 43, 50 Najlepsza odpowiedź Wszystkie dawki (n = 147) 400 mg (n = 73) 600 mg (n = 74) n (%) Pełna odpowiedź 1 Odpowiedź częściowa 98 Choroba stabilna 23 Postęp choroby 18 Nie do oceny 5
Nieznany 2 Kryteria ryzyka Klasa ryzyka % pacjentów Ilość wydarzeń / Nr. pacjentów Całkowity współczynnik ryzyka (95% CI) * Wartości RFS (%) 12 miesięcy 24 miesiące Glivec kontra placebo Glivec kontra placebo Glivec kontra placebo NIH Bas 29,5 0/86 vs. 2/90 N.S. 100 kontra 98,7 100 kontra 95,5 Mediator 25,7 4/75 vs. 6/78 0,59 (0,17; 2,10) 100 kontra 94,8 97,8 w porównaniu 89,5 Wysoka 44,8 21/140 vs. 51/127 0,29 (0,18; 0,49) 94,8 vs. 64,0 80,7 vs. 46,6 AFIP Bardzo niski 20,7 0/52 vs. 2/63 N.S. 100 kontra 98,1 100 kontra 93,0 Bas 25,0 2/70 vs. 0/69 N.S. 100 kontra 100 97,8 w porównaniu 100 Umiarkowany 24,6 2/70 vs. 11/67 0,16 (0,03; 0,70) 97,9 w porównaniu 90,8 97,9 w porównaniu 73,3
Wysoka 29,7 16/84 vs. 39/81 0,27 (0,15; 0,48) 98,7 vs. 56,1 79,9 w porównaniu 41,5 RFS 12-miesięczne ramię leczenia% (CI) 36-miesięczne ramię leczenia% (CI) 12 miesięcy 93,7 (89,2-96,4) 95,9 (91,9-97,9) 24 miesiące 75,4 (68,6-81,0) 90,7 (85,6-94,0) 36 miesięcy 60,1 (52,5-66,9) 86,6 (80,8-90,8) 48 miesięcy 52,3 (44,0-59,8) 78,3 (70,8-84,1) 60 miesięcy 47,9 (39,0-56,3) 65,6 (56,1-73,4) Przetrwanie 36 miesięcy 94,0 (89,5-96,7) 96,3 (92,4-98,2) 48 miesięcy 87,9 (81,1-92,3) 95,6 (91,2-97,8)
60 miesięcy 81,7 (73,0-87,8) 92,0 (85,3-95,7)
05.2 „Właściwości farmakokinetyczne
05.3 Przedkliniczne dane o bezpieczeństwie
06.0 INFORMACJE FARMACEUTYCZNE
06.1 Zaróbki
06.2 Niezgodność
06.3 Okres ważności
06.4 Specjalne środki ostrożności przy przechowywaniu
06.5 Rodzaj opakowania bezpośredniego i zawartość opakowania
06.6 Instrukcje użytkowania i obsługi
07.0 PODMIOT POZWOLENIA NA DOPUSZCZENIE DO OBROTU
08.0 NUMER POZWOLENIA NA DOPUSZCZENIE DO OBROTU
09.0 DATA PIERWSZEGO ZEZWOLENIA LUB PRZEDŁUŻENIA ZEZWOLENIA
10.0 DATA ZMIAN TEKSTU
11.0 DLA RADIOLEKÓW, KOMPLETNE DANE DOTYCZĄCE WEWNĘTRZNEJ DOZYMETRII PROMIENIOWANIA
12.0 DLA RADIOLEKÓW, DODATKOWE INSTRUKCJE SZCZEGÓŁOWE DOTYCZĄCE PRZYGOTOWAWCZEGO PRZYGOTOWANIA I KONTROLI JAKOŚCI