Ogólność
Rak płaskonabłonkowy jest złośliwym nowotworem skóry atakującym komórki płaskonabłonkowe naskórka.

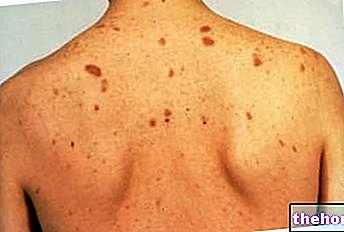
Postać: zmiany skórne związane z rakiem płaskonabłonkowym. Ze strony: www.surgicalnotes.co.uk
W większości przypadków jest to spowodowane nadmierną ekspozycją na promienie słoneczne UV lub nadużywaniem lamp opalających.
Jej początek determinuje wygląd rany skórnej, co ma różne konotacje w zależności od danego pacjenta.
Wcześnie zdiagnozowany rak płaskonabłonkowy jest zwykle skutecznie leczony; jeśli pojawiają się powikłania, dzieje się tak dlatego, że guz powstał w delikatnej części ciała lub dlatego, że pacjent jest „delikatną” osobą i bardziej niż inni predysponowaną do raka skóry.
Jeśli zachowa się odpowiednią ostrożność, można temu zapobiec.
Co to jest rak płaskonabłonkowy?
Rak płaskonabłonkowy to złośliwy nowotwór skóry, inny niż czerniak, który wywodzi się z komórek płaskonabłonkowych naskórka.
Generalnie nie jest to bardzo agresywny nowotwór, ale może się nim stać i powodować różne komplikacje, gdy pojawia się w określonych obszarach ciała lub gdy nie jest odpowiednio leczony.
Rak płaskonabłonkowy ma kilka synonimów: w rzeczywistości jest również nazywany rak płaskonabłonkowy, rak kolczystokomórkowy, nabłonek płaskonabłonkowy lub spinalioma.
Czym są komórki płaskonabłonkowe?
Komórki płaskonabłonkowe to mniej lub bardziej cienkie elementy komórkowe, które znajdują się w zewnętrznych warstwach skóry, dokładnie w naskórku.

Komórki płaskonabłonkowe należą do rodziny tzw. keratynocytów, czyli komórek wytwarzających keratynę.
RAK SKÓRY INNY NIŻ CZERNIAK
Nowotwory skóry inne niż czerniak (lub nieczerniakowe raki skóry) są najczęstszymi i ogólnie najbardziej rozpowszechnionymi nowotworami skóry. Wspólnym elementem jest zajęcie najbardziej powierzchownych warstw skóry, różnicuje je rodzaj komórek dotkniętych nowotworem.
Najczęstszymi nieczerniakowymi rakami skóry są dwa rodzaje raka: raki płaskonabłonkowe, o których mówimy, oraz raki podstawnokomórkowe, zwane również nabłonkiem podstawnokomórkowym.
EPIDEMIOLOGIA
Raki skóry inne niż czerniak. Rak płaskonabłonkowy i rak podstawnokomórkowy stanowią odpowiednio 20% i 75% wszystkich nowotworów skóry innych niż czerniak (pozostałe 5% pokazano w tabeli). Oznacza to, że na 10 pacjentów z rakiem skóry innym niż czerniak 2 choruje na raka płaskonabłonkowego, a 7/8 na raka podstawnokomórkowego (pozostałe 5%) ma zaawansowanie.
Na pozostałe 5% nieczerniakowych raków skóry składają się:
- Rak z komórek Merkla
- Chłoniak skórny z komórek T
- Skórny chłoniak z komórek B
- Rak gruczołów łojowych
- Mięsak Kaposiego
- Dermatofibrosarcoma protuberans

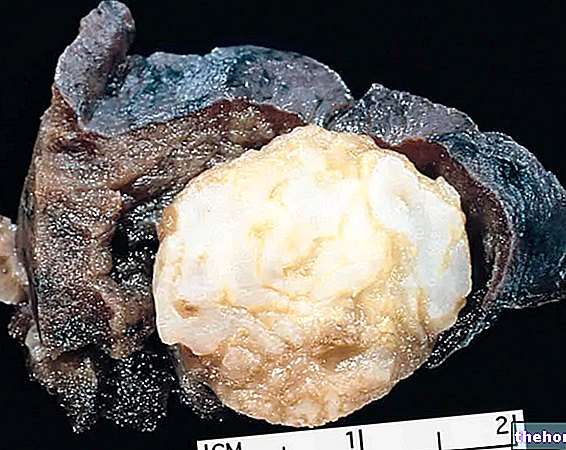
Postać: raka podstawnokomórkowego w porównaniu do płaskonabłonkowego. Ze strony: www.veteranstoday.com
We Włoszech obliczona roczna zapadalność wynosi 100-105 przypadków na 100 000 mieszkańców.
Rak kolczystokomórkowy. Rak płaskonabłonkowy występuje zwykle w zaawansowanym wieku (około 60 roku życia) i częściej występuje u mężczyzn niż u kobiet. Jego roczna częstość występowania różni się w zależności od rozważanego obszaru geograficznego, ponieważ zwiększa się, gdy zbliżasz się do równika i / lub jesteś na dużej wysokości. W przypadku Włoch obliczona roczna zapadalność wynosi około 22-23 przypadków na 100 000 osób.
Powoduje
Co to jest guz?
Guz jest wynikiem niekontrolowanego namnażania się komórek wywołanego przez jedną lub więcej mutacji genetycznych DNA. Innymi słowy, kiedy DNA ulega pewnym zmianom, a zmiany te są nieodwracalne, wtedy komórki, które go zawierają, ulegają nadmiernemu i niepowstrzymanemu wzrostowi i rozpadowi.
W przypadku raka płaskonabłonkowego komórkami, które namnażają się w sposób niekontrolowany (z powodu jednego lub więcej błędów genetycznych DNA), są komórki płaskonabłonkowe naskórka, które u zdrowego osobnika rodzą się, rosną i umierają w sposób uporządkowany, natomiast u osobnika ze spinaloma rozmnażają się bez żadnej kontroli, zmieniając normalny proces obrotu komórkowego zachodzący na powierzchni skóry.
JAKIE JEST POCHODZENIE ZMIAN DNA?
Mutacje w DNA, które prowadzą do powstania większości raków płaskonabłonkowych, powstają w wyniku ekspozycji na promieniowanie ultrafioletowe (UV) ze słońca i lamp opalających.
Z kolei zmiany genetyczne, które nie mają tego pochodzenia, tłumaczy się nietypowym kontaktem pacjenta z niektórymi substancjami toksycznymi lub zbyt słabym układem odpornościowym.
CZYNNIKI RYZYKA
Zidentyfikowano kilka okoliczności sprzyjających pojawieniu się raka płaskonabłonkowego. Na te czynniki ryzyka składają się:
- Czysta Skóra. Każdy może zachorować na raka płaskonabłonkowego, niezależnie od koloru skóry. Jednak osoby z mniejszą ilością melaniny (czyli pigmentu skóry, który chroni nas przed promieniami UV) są bardziej predysponowane niż te, które mają więcej. Dlatego osoby o bardzo jasnej karnacji, które łatwo palą się na słońcu (ze względu na brak tego pigmentu) są narażone na duże ryzyko.
- Za dużo słońca. Zbyt duża ekspozycja na promienie UV słońca, nawet jeśli nie masz jasnej skóry, ma decydujący wpływ na pojawienie się raka płaskonabłonkowego i wszelkich innych nowotworów skóry, sprzyjając temu.
- Nadmierna ekspozycja na lampy opalające. Lampy opalające emitują takie samo promieniowanie ultrafioletowe jak słońce, więc ich nadmierne używanie ma takie same skutki jak słońce.
- Historia poważnych oparzeń słonecznych. Ci, którzy w przeszłości doznali poważnych oparzeń słonecznych, są bardziej narażeni niż ci, którzy z drugiej strony zawsze odpowiednio się chronili.
- Osobista historia przedrakowych zmian skórnych. Osoby z rogowaceniem słonecznym lub chorobą Bowena, czyli dwiema przedrakowymi zmianami skórnymi, są bardziej narażone na zachorowanie niż osoby zdrowe.
- Osobista historia poprzedniego raka skóry. Osoby, które miały w przeszłości tego samego lub innego raka skóry, są bardziej narażone na nawrót.
- Słaby układ odpornościowy. Układ odpornościowy jednostki jest jego barierą obronną przed infekcjami i innymi zagrożeniami, niesionymi ze środowiska zewnętrznego lub wewnętrznego, a gdy ta obrona jest nieskuteczna, predysponuje do różnych schorzeń, w tym raka skóry. Mówi się, że są to pacjenci z białaczką lub chłoniakiem oraz biorcy przeszczepów narządów, którzy – zmuszani do tłumienia układu odpornościowego specjalnymi lekami – narażają się na choroby zakaźne, a właściwie na nowotwory skóry.
- Genetyczne predyspozycje. Osoby z xeroderma pigmentosum są niezwykle wrażliwe na światło słoneczne, dlatego są predysponowane do wszystkich znanych nowotworów skóry, w tym raka płaskonabłonkowego. Częstość występowania u tych osób jest bardzo wysoka, do tego stopnia, że muszą chronić skórę, nawet gdy są w swoich domach.
Objawy i powikłania
Więcej informacji: Objawy raka płaskonabłonkowego)
Rak płaskonabłonkowy ma charakterystyczny ślad na skórze.
Ten objaw może pojawić się wszędzie (a więc również w jamie ustnej, narządach płciowych i odbycie), jednak najczęściej pojawia się w najbardziej narażonych na słońce obszarach ciała, takich jak skóra głowy, grzbiety dłoni, twarz i uszy. różnią się w zależności od osoby, tak bardzo, że mogłoby to wyglądać tak:
- Czerwona, sztywna bryła
- Łuskowaty, chrupiący ból
- Wrzodziejąca zmiana, która nigdy się nie goi
- W ustach szorstki, łuszczący się obszar, który ma tendencję do przekształcania się w otwarty ból
- Wewnątrz jamy ustnej owrzodzenie o szorstkiej i czerwonej powierzchni
- W genitaliach i odbycie brodawka
KIEDY SZUKAĆ LEKARZA?
Wskazane jest skontaktowanie się z dermatologiem, jeśli rana skóry, która pojawiła się w niewytłumaczalnej części ciała, nigdy się nie goi i stale się odnawia.
POWIKŁANIA
Jeśli nie jest leczony w odpowiednim czasie i prawidłowo, rak płaskonabłonkowy może kolejno zanieczyścić otaczające zdrowe tkanki, dotrzeć do węzłów chłonnych i/lub innych narządów wewnętrznych (takich jak np. wątroba) i ostatecznie doprowadzić do śmierć.
Wszystkie te powikłania są bardziej prawdopodobne w przypadku raka płaskonabłonkowego:
- Polega na wytworzeniu bardzo dużej i głębokiej zmiany lub owrzodzenia
- Występuje w błonach śluzowych (na przykład w jamie ustnej lub na ustach)
- Występuje u osoby z nieefektywnym układem odpornościowym
Diagnoza
Aby zdiagnozować raka płaskonabłonkowego, wymagane jest badanie fizykalne i biopsja tkanki (tj. podejrzanej tkanki).
BADANIE OBIEKTYWNE
Podczas badania fizykalnego dermatolog bada ranę i wypytuje pacjenta o jego stan zdrowia i historię medyczną.
Od strony rany może przynajmniej częściowo ocenić zaawansowanie guza, na podstawie historii klinicznej i stanu zdrowia, jednak może zrozumieć, czy badana osoba jest potencjalnie podmiotem wysokiego ryzyka rak płaskonabłonkowy, czy nie.
BIOPSJA
Biopsja jest jedynym badaniem diagnostycznym, które pozwala ustalić prawdziwy charakter rany na skórze oraz, w przypadku guza, rodzaj nowotworu.
Badanie to polega na pobraniu małego kawałka tkanki bezpośrednio z podejrzanego obszaru skóry i obserwowaniu go pod mikroskopem. Na instrumencie wszelkie obecne komórki nowotworowe mają niepowtarzalny wygląd.
Leczenie
Jedynym sposobem na wyzdrowienie z raka płaskonabłonkowego jest całkowite usunięcie rany skóry. Usunięcie może odbywać się różnymi metodami, w zależności od lokalizacji, wielkości i agresywności guza.Oto różne techniki terapeutyczne, które można zastosować do usunięcia raka płaskonabłonkowego:
-
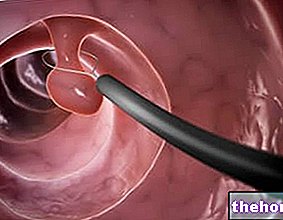
Postać: przyrząd do elektrodysykacji. Kiretaż i elektrodysykacja. Pierwszą operacją jest wyłyżeczkowanie, czyli zeskrobanie specjalnym narzędziem powierzchownej części zmiany nowotworowej. Drugi to elektrodysekcja, czyli wypalanie podstawy zmiany nowotworowej za pomocą igły elektrycznej.Łyżeczkowanie i elektrodesekcja są idealnym rozwiązaniem w przypadku bardzo małych raków płaskonabłonkowych.
- Laseroterapia. Intensywna wiązka świetlistego światła jest „wystrzeliwana" bezpośrednio na obszar skóry dotknięty guzem. Ma on moc odparowania guza, bez nadmiernego uszkadzania otaczających tkanek i bez powodowania nadmiernej utraty krwi. Jest to idealne rozwiązanie w powierzchownych rakach płaskonabłonkowych.
- Krioterapia. Jest to terapia zimnem ("crio" pochodzi z greki i oznacza "zimno"). Polega na zastosowaniu ciekłego azotu na dotknięty obszar. Ciekły azot zamraża komórki rakowe i je zabija.Jest dobrym rozwiązaniem dla powierzchownych raków płaskonabłonkowych.
- Terapia fotodynamiczna. Polega na zastosowaniu leku fotouczulającego do stosowania miejscowego i źródła promieniowania świetlnego.Lek fotouczulający jest rodzajem kremu, który po nałożeniu na obszar guza czyni go bardziej wrażliwym na światło, zamiast tego źródło światła , emituje światło, które służy do niszczenia komórek nowotworowych, które po zastosowaniu leku stały się nadwrażliwe na światło.
- Leki miejscowe. Istnieje kilka kremów i balsamów zawierających leki przeciwnowotworowe. te, po rozprzestrzenieniu się na dotkniętym obszarze, niszczą komórki rakowe.
- Wycięcie chirurgiczne (lub wycięcie). Jest to chirurgiczne usunięcie, przez nacięcie, zmiany nowotworowej obecnej na skórze. Największym ryzykiem związanym z tym zabiegiem jest pozostawienie blizny na skórze, szczególnie w delikatnych obszarach, takich jak twarz.
- Chirurgia Mohsa. Jest to likwidacja owrzodzenia nowotworowego małymi warstwami.Badając co jakiś czas każdą usuniętą warstwę pod mikroskopem chirurg wie, kiedy rak kolczystokomórkowy został całkowicie wyeliminowany.Zabieg ten, ponieważ kończy się usunięciem pierwsza wolna warstwa komórek nowotworowych, gwarantuje wyłączne usunięcie guza, bez nadmiernego narażania zdrowych tkanek.
- Radioterapia. Polega na wykorzystaniu źródła wysokoenergetycznych promieni rentgenowskich, które rzutowane na obszar guza zabijają komórki nowotworowe.Nie zawsze jest skuteczne, gdyż mogą wystąpić nawroty.Stosuje się go przede wszystkim w przypadku bardzo głębokich rak płaskonabłonkowy.
Rokowanie i profilaktyka
Jeśli guz zostanie zdiagnozowany i wyleczony na czas, a nie cierpisz na szczególne schorzenia (na przykład xeroderma pigmentosum), rak płaskonabłonkowy jest nowotworem złośliwym, z którego można go wyleczyć.
Jednak nadal mogą wystąpić powikłania, na przykład jeśli guz jest ciężki i głęboki lub pojawił się w niewygodnym punkcie anatomicznym (twarz, usta, narządy płciowe itp.).
Rokowanie zależy zatem nie tylko od terminowości leczenia, ale także od cech (lokalizacja, wielkość, ciężkość itp.) raka płaskonabłonkowego.
ZAPOBIEGANIE
Rak płaskonabłonkowy to nowotwór, któremu można zapobiegać, stosując się do pewnych zaleceń. Oto najważniejsze:
- Unikaj wystawiania się na zbyt dużo słońca w centralnych godzinach najgorętszych dni. W takich momentach promieniowanie UV jest bowiem znaczne i bardzo szkodliwe dla skóry.
- Używaj ochronnych kremów przeciwsłonecznych. Do ich stosowania szczególnie zachęca się osoby o jasnej karnacji przebywające na morzu, osoby wykonujące „pracę na świeżym powietrzu” oraz osoby o wysokim ryzyku zachorowania na raka skóry (osoby z osłabionym układem odpornościowym, pacjenci z xeroderma pigmentosum). itp).
- Zakryj części ciała, które zwykle są najbardziej narażone na działanie promieni słonecznych i noś okulary przeciwsłoneczne. W przypadku obu tych wskazówek to samo dotyczy kremów przeciwsłonecznych: muszą ich przestrzegać wszyscy, a zwłaszcza niektóre osoby, które są najbardziej zagrożone.
- Nie nadużywaj lamp opalających, a jeszcze lepiej unikaj ich używania. Zdecydowanie odradza się jej stosowanie, szczególnie dla osób o jasnej karnacji lub predysponowanych do raka skóry.
- Okresowo sprawdzaj swoją skórę. Dobrze jest od czasu do czasu zbadać całe ciało, nawet najbardziej nie do pomyślenia punkty (genitalia, między palcami itp.). Przydatne może być posiadanie większej liczby luster, aby skontrolować nawet najbardziej ukryte lub niewidoczne części ciała.
- Nie przeocz żadnych nieprawidłowości skórnych, które pojawiają się nagle, ponieważ może to być rak płaskonabłonkowy lub inny rak skóry.