1) Klinika Chorób Wewnętrznych, Klinika Athena Villa dei Pini, Piedimonte Matese (CE);
2) Zakład Chorób Wewnętrznych, A.G.P. Piedimonte Matese (CE);
Czynniki ryzyka
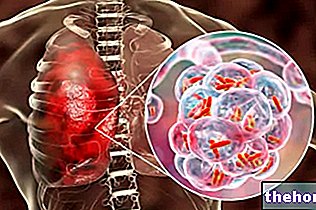
Zgodnie z wytycznymi opublikowanymi w 2007 roku przez ACCP, ocena pojedynczego guzka płuca musi zasadniczo dotyczyć dwóch aspektów: ryzyka zachorowania na raka u pacjenta oraz wielkości guzka. Wytyczne opisują stratyfikację czynników ryzyka, wybór najodpowiedniejszej metody obrazowania, a także częstotliwość badań obrazowych w okresie obserwacji. Wytyczne American College of Radiology dotyczą zamiast tego sposobu obrazowania, a nie częstotliwości badań.
Stratyfikacja ryzyka pacjenta ma kluczowe znaczenie w określaniu prawdopodobieństwa wystąpienia nowotworu.Stratyfikacja ta musi być przeprowadzona przed wykonaniem jakiegokolwiek badania. W tym celu opracowano i zwalidowano wiele modeli, które szacują prawdopodobieństwo złośliwości guzków na podstawie takich czynników, jak: wiek pacjenta; status dotyczący palenia papierosów; historia nowotworowa; wielkość, kształt i położenie guzków. Modele opierają się na danych zebranych z dużych badań, włączonych do wzorów matematycznych, które ostatecznie dostarczają wartości „prawdopodobieństwo kliniczne” dla złośliwości. Jeden z najczęściej stosowanych modeli został opracowany w Klinice Mayo i opiera się na takich czynnikach, jak przebyty przez pacjenta nowotwór pozaklatkowy, aktualna lub wcześniejsza ekspozycja na dym papierosowy, położenie guzka w wierzchołku, jego wielkość, obecność lub brak marginesy kulkowe, wiek pacjenta. Nowszy model opracowany przez system Veterans Affaire dotyczy guzków o średnicy większej niż 7 mm, a zamiast tego opiera się tylko na 4 czynnikach: historii palenia papierosów, wieku pacjenta, średnicy guzka, czasie, jaki upłynął od przestał palić. Modele nie przewidują konkretnie progu dla wieku pacjenta i ryzyka zachorowania na nowotwór złośliwy, natomiast według innych badań zwiększone ryzyko raka płuca wiązałoby się z wiekiem powyżej 40 lat.
Wybór trybu obrazowania
Pojedynczy guzek płuca można monitorować za pomocą badań obrazowych, takich jak prześwietlenie klatki piersiowej, tomografia komputerowa (CT) lub tomografia pozytonowa z fluorkiem i glukozą (FDG-PET). Badania obrazowe metodą magnetycznego rezonansu jądrowego nie są wskazane do obserwacji tych guzków, ale często pozwalają na losowe rozpoznanie.
Aby wykluczyć wyniki fałszywie dodatnie, radiogramy klatki piersiowej należy zawsze oceniać w różnych projekcjach. Aby ocenić początkowy wygląd guzka i określić czas podwojenia jego wielkości, przydatne jest ponowne zbadanie wszelkich wcześniejszych badań radiologicznych, które mogą być dostępne.
Radiografia klatki piersiowej może potencjalnie uwidocznić guzki o średnicy do 5-6 mm; jednak metoda ta ma wysoki odsetek wyników fałszywie ujemnych. Do 20% niedrobnokomórkowych raków płuca identyfikuje się retrospektywnie na podstawie przeglądu radiogramów klatki piersiowej, które początkowo uznano za prawidłowe.
CT klatki piersiowej ma wyższą swoistość i czułość niż radiografia. CT pozwala na ocenę otaczających struktur. Wszyscy pacjenci z pojedynczym guzkiem w płucu, słabo scharakteryzowanym w radiografii klatki piersiowej, powinni zostać poddani tomografii komputerowej.
CT jest metodą obrazowania z wyboru do ponownej oceny guzków płuca zidentyfikowanych wcześniej na zdjęciu rentgenowskim klatki piersiowej, a także do śledzenia guzków w funkcji czasu w celu oceny wszelkich zmian wielkości. Podobnie jak w przypadku radiogramów klatki piersiowej, również w przypadku tomografii komputerowej konieczne jest ponowne zbadanie wszystkich wcześniejszych badań, aby w miarę możliwości prześledzić początkowe pojawienie się zmiany i określić czas podwojenia wymiarów. klatka piersiowa poprawia się wraz ze zmniejszeniem grubości „plastrów” badanej tkanki, do oceny pojedynczych guzków w „cienkim skrawku” płuca preferowana jest TK.
PET-FDG to nieinwazyjna metoda obrazowania stosowana zwykle w onkologii do diagnozowania, określania stopnia zaawansowania i oceny odpowiedzi na leczenie różnych postaci nowotworowych. FDG jest selektywnie wychwytywany przez złośliwe komórki nowotworowe, co pozwala na ich wizualizację za pomocą PET. Metoda charakteryzuje się dużą czułością i swoistością w ocenie guzków o średnicy powyżej 8-10 mm. Stosunek kosztów do korzyści FDG-PET jest prawdopodobnie lepszy, gdy badanie jest prowadzone u pacjentów ze wskazaniami różniącymi się między prawdopodobieństwem wystąpienia nowotworu w teście wstępnym a wynikami CT, czego przykładami są pacjenci z niskim prawdopodobieństwem nowotworu w teście wstępnym. -wyraźnie scharakteryzowany guzek o średnicy większej niż 8-10 mm lub pacjenci z wysokim prawdopodobieństwem złośliwości przed testem i guzkiem o średnicy mniejszej niż 8-10 mm.
Algorytmy konfiguracji follow-up
Wytyczne ACCP z 2007 r. dotyczące pojedynczych guzków płuca zawierają dwa różne algorytmy ustalania obserwacji pacjenta. Wybór pomiędzy tymi dwoma algorytmami zależy od wielkości guzka, mniejszego niż 8 mm lub większego lub równego 8 mm. Dwa odrębne algorytmy zależą od wyraźnego wzrostu prawdopodobieństwa złośliwości zmian równych lub większych niż 8 mm Algorytm dla zmian mniejszych niż 8 mm dzieli pacjentów na odrębne grupy na podstawie obecności lub mniejszej liczby czynników ryzyka raka płuca. Czynniki ryzyka obejmują, jak omówiono powyżej, historię palenia papierosów, nowotwory złośliwe w wywiadzie oraz „zaawansowany wiek”. Algorytm oceny zmian większych lub równych 8 mm dzieli pacjentów na trzy kohorty, rozdzielone według prawdopodobieństw ( niski, pośredni, wysoki) złośliwości; również w tym przypadku definicja prawdopodobieństwa odbywa się na podstawie zwykłych czynników ryzyka. Wytyczne obejmują również pacjentów, którzy nie mogą poddać się operacji. Ponieważ jedynym potencjalnie ostatecznym leczeniem raka płuca jest wycięcie chirurgiczne, algorytm zaleca bardziej ograniczoną ocenę u tych pacjentów.
W przypadku pacjentów z guzkami mniejszymi niż 8 mm zalecane są określone protokoły kontrolne w zależności od wielkości zmiany: poniżej 4 mm, od 4 mm do 6 mm, od 6 mm do 8 mm. Wskazanie do przerwania obserwacji po 2 latach opiera się na fakcie, że złośliwe guzki płuca zwykle mają podwojenie wielkości mniej niż jeden rok, a zatem stabilna zmiana po 2 latach, bez cech podejrzenia morfologiczne i u pacjentów niskiego ryzyka, dlatego można je uznać za łagodne.
U pacjentów wysokiego ryzyka ze stabilnymi zmianami o wielkości poniżej 8 mm można również rozważyć wykonanie FDG-PET; wskazanie to nie jest konkretnie przewidziane w wytycznych ze względu na zmniejszoną czułość metody. ocena zmian mniejszych niż 8-10 mm.
Wszyscy pacjenci z guzkami wykazującymi znaczny wzrost podczas obserwacji lub z pozytywnymi wynikami (wysoka aktywność metaboliczna) FDG-PET powinni zostać poddani dalszej ocenie, zazwyczaj z biopsją chirurgiczną, biopsją igłową lub bronchoskopią.
Jak omówiono powyżej, pacjenci z guzkami większymi niż 8 mm są obserwowani według innego algorytmu.
Więcej artykułów na temat „Pojedynczy guzek płuca: czynniki ryzyka i techniki obrazowania”
- Pojedynczy guzek płuca: podejście kliniczne
- Pojedynczy guzek płuca: obserwacja