Definicja chłoniaka skóry
Chłoniak skóry jest jednym z rzadkich nowotworów tkanki limfatycznej i występuje z nieprawidłowym rozwojem limfocytów T (rodzaj białych krwinek) w skórze.
Chłoniak skórny jest określany jako monoklonalna proliferacja komórek limfatycznych występująca w skórze: jeśli skóra reprezentuje miejsce wystąpienia (pierwotny chłoniak skóry), nie oznacza, że guz nie może rozprzestrzenić się do innych tkanek, wręcz przeciwnie, w większości przypadków chłoniak skóry rozwija się w innych obszarach, powodując znaczne uszkodzenia. Jeśli skóra jest tylko wtórnie dotknięta nowotworem, choroba nazywa się wtórny chłoniak skóry.
Chłoniaki skórne występują głównie w okresie starzenia, zwłaszcza u mężczyzn (szacuje się, że na 9 mężczyzn chorują 3 kobiety).
Klasyfikacja
Wśród różnych prymitywnych postaci chłoniaka skóry wymienia się zespół Sèzary'ego i mycosis fungoides (któremu poświęcony będzie artykuł), które różnią się zasadniczo profilem klinicznym. Niemniej jednak istnieją inne postacie chłoniaka skóry, różniące się etiologią, kliniką, objawami i stopniem złośliwości. W rzeczywistości chłoniak skóry stanowi chorobę niejednorodną z klinicznego, etiopatologicznego i ewolucyjnego punktu widzenia; ponadto pacjenci z chłoniakiem skóry reagują różnie i subiektywnie na leczenie terapeutyczne.
Chłoniaki skórne można klasyfikować według implikacji prognostycznych i zaangażowanych komórek:
Zaangażowanie komórek T
- Zespół Sezary'ego (poważne rokowanie)
- chłoniak obwodowych komórek T (ciężkie rokowanie)
- mycosis fungoides (dobre rokowanie): najczęstsza postać występująca u połowy osób z chłoniakiem skóry
- skórny chłoniak T-komórkowy (dobre rokowanie)
- podskórny chłoniak T-komórkowy typu panniculitis (skutek zmienny)
- chłoniak pleomorficzny z komórek T (zmienny wynik)
- chłoniaki skórne z komórek T/NK (skutek zmienny)
Zaangażowanie limfocytów B
- chłoniaki skóry nóg, które wpływają na limfocyty B z dużych komórek (skutek zmienny)
- chłoniaki grudkowe skórne i brzeżne (dobre rokowanie)
- blastyczne chłoniaki NK (poważne rokowanie)
Powyższa klasyfikacja chłoniaków skóry jest tylko modelem; w rzeczywistości, właśnie dlatego, że choroba obejmuje oczywiste zróżnicowanie w swoich podkategoriach (z klinicznego, patologicznego, etiologicznego i fenotypowego punktu widzenia), powstało wiele katalogów różnych postaci chłoniaka skóry.
Objawy
Większość chłoniaków skóry wpływających na komórki B, ma dość jednorodny przebieg kliniczny: przebieg przewlekły, dobre rokowanie, pozytywna odpowiedź na terapie (chirurgia, radioterapia, chemioterapia), niska śmiertelność. W momencie rozpoznania chłoniak na ogół nie wykazuje zmian pozaskórnych, a komórki nowotworowe wykazują ekspresję antygenów limfocytów B. Ponadto występuje monoklonalne ograniczenie immunoglobulin (osoczowe i powierzchowne). wpływają głównie na szyję, głowę, tułów.
Nawet jeśli chłoniaki wpływają na limfocyty Tskóra jest z pewnością ulubionym celem; choroba może postępować powoli lub szybko, rozprzestrzeniając się na różne obszary skóry. W drugim przypadku większość terapii ma złe rokowania.
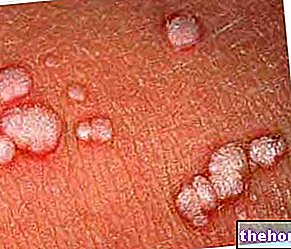
Pierwotne chłoniaki typu B zwykle mają czerwone guzki i grudki związane z owrzodzeniami.
Na ogół większość chłoniaków skóry objawia się łuszczeniem i blaszkami rumieniowymi, zmianami guzkowatymi i owrzodzeniami.
Powoduje
Obraz etiopatologiczny chłoniaków skóry jest niepewny, ale istnieją hipotezy, według których onkogeny, wirusowe czynniki zakaźne, cytokiny, antygeny pochodzące ze środowiska, związane z czynnościami zawodowymi, stanowią czynniki potencjalnie zaangażowane w wystąpienie chłoniaka skóry.
Tam teoria wirusowych czynników zakaźnych zasługuje na dalsze badania: genom wirusów HTLV-1 (wirus ludzkich limfocytów T, angielski akronim ludzkiego wirusa T-limfotropowego) i wirusa EBV (wirus Epsteina-Barra, analizowany już w artykule „Chłoniak Burkitta”, jako odpowiedzialny za nowotwór ) wydaje się mieszać z genomem limfocytów. Ta teoria była rozważana przez wielu badaczy, ale inni autorzy kwestionują ją i uważają za bardziej prawdopodobną hipotezę, zgodnie z którą wytwarzanie cytokin i interleukin w skórze może sprzyjać różnym formom nieprawidłowej proliferacji limfocytów T.
Jeśli chodzi o możliwą korelację z onkogenami, alergenami środowiskowymi i aktywnością zawodową (np. narażenie na odpady przemysłowe, węglowodory, substancje aromatyczne itp.), nadal nie ma dowodów na to, że czynniki te mogą bezpośrednio wpływać na powstawanie chłoniaków skóry.
Terapie
Terapie są skuteczne i dają pozytywne efekty u większości osób dotkniętych pierwotnymi postaciami skóry, czy to atakują limfocyty T, czy typu B. Zabiegi chemioterapii w celu wyleczenia chłoniaków o wysokim stopniu złośliwości niestety nie przewidują dużego prawdopodobieństwa rozstrzygającego wyniku.
Oprócz chemioterapii pacjenci z chłoniakiem skóry mogą przejść radioterapię, terapię PUVA i fotoforezę pozaustrojową; ta ostatnia terapia modulująca układ autoimmunologiczny polega na usunięciu limfocytów, które po napromieniowaniu substancjami fotoaktywnymi są ponownie wprowadzane do organizmu.Fotoforeza pozaustrojowa wydaje się poprawiać rokowanie w przypadku niektórych postaci chłoniaka skóry.
Chłoniaki skóry w ogóle są nadal badane: naukowcy postawili sobie za cel zinterpretowanie skomplikowanych mechanizmów molekularnych, które je wywołują, aby otworzyć nowe ścieżki terapeutyczne i innowacyjne metody leczenia, aby całkowicie wyeliminować wszystkie rodzaje chłoniaka skóry.
Streszczenie
Aby naprawić koncepcje ...
Chłoniak skórny: rzadki nowotwór tkanki limfatycznej, który obejmuje nieprawidłową proliferację limfocytów T w skórze.
Klasyfikacja
Pierwotny chłoniak skóry
Wtórny chłoniak skóry
Chłoniak skóry atakujący limfocyty T (np. zespół Sezary'ego i mycosis fungoides)
Chłoniak skórny atakujący limfocyty B
Rokowanie
Różni się w zależności od rodzaju chłoniaka: dobry, ciężki, zmienny / nieprzewidywalny
Przebieg kliniczny chłoniaków skóry (limfocyty B)
Jednorodny przebieg kliniczny: przebieg przewlekły, dobre rokowanie, pozytywna odpowiedź na terapie (chirurgia, radioterapia, chemioterapia), niska śmiertelność
Przebieg kliniczny chłoniaków skóry limfocyty T)
Działa na skórę. Przewlekły, powolny (dobre rokowanie) lub szybki (mała nadzieja na przeżycie) przebieg
Objawy ogólne
Blaszki złuszczające i rumieniowe, zmiany guzkowe i owrzodzenia.
Powoduje
Hipoteza czynników predysponujących: onkogeny, wirusowe czynniki zakaźne (wirus EBV i wirus HTLV-1), cytokiny, antygeny pochodzące ze środowiska, aktywność zawodowa badanego.
Możliwe terapie w walce z chłoniakami skóry
Chemioterapia, radioterapia, terapia PUVA i fotoforeza pozaustrojowa.