Składniki aktywne: Irynotekan (trójwodny chlorowodorek irynotekanu)
Irinotecan Hospira 20 mg/ml koncentrat do sporządzania roztworu do infuzji
Dlaczego stosuje się Irinotecan – lek generyczny? Po co to jest?
Irinotecan Hospira należy do grupy leków zwanych cytostatykami (leki przeciwnowotworowe).
Lek Irinotecan Hospira stosuje się w leczeniu zaawansowanego raka okrężnicy lub odbytnicy z przerzutami u dorosłych oraz gdy choroba jest w zaawansowanym stadium w jelicie, w skojarzeniu z innymi lekami przeciwnowotworowymi (terapia skojarzona) lub w monoterapii.
Lekarze mogą stosować kombinację irynotekanu z 5-fluorouracylem / kwasem folinowym (5-FU / FA) i bewacyzumabem w leczeniu raka okrężnicy i odbytnicy.
W leczeniu raka okrężnicy i odbytnicy lekarze mogą stosować połączenie irynotekanu z kapecytabiną z bewacyzumabem lub bez.
W leczeniu raka okrężnicy (KRAS typu dzikiego) z ekspresją receptora naskórkowego czynnika wzrostu (EGFR), który jest blokowany przez przeciwciało monoklonalne, lekarz może zastosować połączenie irynotekanu z cetuksymabem.
Aby uzyskać więcej informacji na temat choroby, zapytaj swojego lekarza.
Przeciwwskazania, kiedy Irinotecan - lek generyczny nie powinien być stosowany
Nie stosować leku Irinotecan Hospira:
- Jeśli u pacjenta stwierdzono nadwrażliwość (uczulenie) na „chlorowodorek irynotekanu” lub którykolwiek ze składników tego leku (wymienionych w punkcie 6)
- Jeśli cierpisz na inne problemy z jelitami lub jeśli cierpiałeś na niedrożność jelit
- Jeśli karmisz piersią
- jeśli masz wysoki poziom bilirubiny we krwi (powyżej trzykrotności górnej granicy normy)
- jeśli u pacjenta występuje ciężka niewydolność krwinek (ciężka niewydolność szpiku kostnego)
- Jeśli Twój ogólny stan zdrowia jest zły (określony zgodnie z międzynarodowymi standardami)
- Jeśli używasz naturalnego środka z dziurawca zwyczajnego (Hypericum perforatum)
W celu uzyskania dodatkowych przeciwwskazań do stosowania cetuksymabu lub bewacyzumabu lub kapecytabiny, które mogą być stosowane w połączeniu z irynotekanem, należy zapoznać się z informacjami na temat tych produktów leczniczych.
Środki ostrożności dotyczące stosowania Informacje ważne przed przyjęciem leku Irinotecan - lek generyczny
Ten lek jest przeznaczony do stosowania wyłącznie u osób dorosłych. Skonsultuj się z lekarzem, jeśli lek ten został przepisany do stosowania u dziecka.
Szczególną ostrożność należy zachować również u pacjentów w podeszłym wieku.
Ponieważ Irinotecan Hospira jest lekiem przeciwnowotworowym, będzie podawany w specjalnym oddziale i pod nadzorem lekarza wykwalifikowanego w stosowaniu leków przeciwnowotworowych. uważaj podczas i po leczeniu. Ta ulotka może ci o tym pomóc.
W przypadku przyjmowania irynotekanu w skojarzeniu z cetuksymabem lub bewacyzumabem lub kapecytabiną należy zapoznać się z ulotką dołączoną do opakowania tych leków.
Przed zastosowaniem tego leku należy poinformować lekarza, jeśli którakolwiek z poniższych sytuacji dotyczy pacjenta:
- Jeśli masz problemy z sercem.
- Jeśli palisz, cierpisz na wysokie ciśnienie krwi lub wysoki poziom cholesterolu, ponieważ czynniki te mogą zwiększać ryzyko wystąpienia problemów z sercem podczas leczenia tym lekiem.
- Jeśli miałeś lub musisz przejść jakiekolwiek szczepienia
Interakcje Jakie leki lub pokarmy mogą modyfikować działanie irynotekanu – lek generyczny
Należy poinformować lekarza, jeśli pacjent przyjmuje lub ostatnio przyjmował jakiekolwiek inne leki, w tym leki bez recepty, dotyczy to również leków ziołowych.
Następujące leki mogą zmieniać działanie irynotekanu:
- karbamazepina, fenobarbital lub fenytoina (leki stosowane w leczeniu padaczki)
- ketokonazol (stosowany w leczeniu zakażeń grzybiczych)
- ryfampicyna (stosowana w leczeniu gruźlicy)
- Ziele dziurawca zwyczajnego (Hypericum perforatum) nie powinno być przyjmowane podczas leczenia irynotekanem ani między cyklami leczenia, ponieważ może to osłabiać działanie irynotekanu.
- Atazanawir (stosowany w leczeniu HIV)
- Antykoagulanty (stosowane do rozrzedzania krwi)
- Szczepionki. Należy poinformować lekarza o przebytych lub planowanych szczepieniach
- Cyklosporyna lub takromilus (stosowane w hamowaniu układu odpornościowego)
W przypadku konieczności przeprowadzenia operacji należy poinformować lekarza lub anestezjologa o przyjmowaniu tego leku, ponieważ może to zmienić działanie niektórych leków stosowanych podczas operacji.
Ostrzeżenia Ważne jest, aby wiedzieć, że:
Podczas podawania irynotekanu (30-90 minut) i do 24 godzin po podaniu mogą wystąpić niektóre z następujących objawów:
- Biegunka
- Wyzysk
- Ból brzucha
- Nadmierne rozdarcie
- Zaburzenia widzenia
- Nadmierne wydzielanie śliny
Termin medyczny określający te objawy to „ostry zespół cholinergiczny”, który można leczyć (za pomocą atropiny). Jeśli wystąpi którykolwiek z tych objawów, natychmiast poinformuj o tym lekarza, który zapewni Ci najbardziej odpowiednie leczenie.
Od pierwszego dnia po leczeniu irynotekanem do następnego dnia mogą wystąpić różne objawy, które mogą być poważne i wymagać natychmiastowego leczenia i starannego nadzoru. Te objawy to:
Biegunka
Jeśli biegunka rozpocznie się później niż 24 godziny po leczeniu irynotekanem („biegunka opóźniona”), może być poważna. Często pojawia się około 5 dni po terapii. Ta biegunka musi być natychmiast leczona i ściśle monitorowana. Zaraz po pierwszym wyładowaniu biegunkowym postępuj zgodnie z poniższymi instrukcjami:
- Weź lek przeciwbiegunkowy, który przepisał ci lekarz, ściśle przestrzegaj otrzymanych instrukcji. Nie należy zmieniać leczenia bez uprzedniej konsultacji z lekarzem. Zalecanym leczeniem przeciwbiegunkowym jest loperamid (4 mg za pierwszym razem, a następnie 2 mg co 2 godziny, nawet wieczorem). Powinno to być kontynuowane przez co najmniej 12 godzin po ostatniej biegunce.Zalecana dawka loperamidu nie powinna być przyjmowana dłużej niż 48 godzin.
- Natychmiast wypij duże ilości wody, płynów nawilżających (np. woda, napoje gazowane, rosół lub doustna kuracja nawilżająca).
- Natychmiast poinformuj lekarza nadzorującego leczenie biegunki. Jeśli nie możesz do niego dotrzeć, skontaktuj się ze szpitalem i jednostką operacyjną nadzorującą leczenie irinotekanem. Bardzo ważne jest, aby zostali poinformowani o biegunce.
W leczeniu biegunki zaleca się hospitalizację w następujących przypadkach:
- Cierpisz na biegunkę i masz gorączkę (powyżej 38°C)
- Masz ciężką biegunkę (i wymioty) z nadmierną utratą wody, która wymaga dożylnego nawodnienia
- Nadal masz biegunkę 48 godzin po rozpoczęciu leczenia przeciwbiegunkowego
Notatka! Nie stosuj żadnych innych metod leczenia i przyjmowania płynów w przypadku biegunki, innych niż przepisane przez lekarza. Postępuj zgodnie z instrukcjami lekarza. Nawet jeśli w poprzednich cyklach wystąpiła opóźniona biegunka, nie należy stosować leczenia przeciwbiegunkowego w celach profilaktycznych.
Gorączka
Jeśli temperatura twojego ciała wzrośnie powyżej 38 ° C, może to być oznaką infekcji, szczególnie jeśli masz również biegunkę. W przypadku gorączki (powyżej 38°C) należy natychmiast skontaktować się z lekarzem lub szpitalem w celu rozpoczęcia niezbędnego leczenia.
Nudności (mdłości) i wymioty
W przypadku nudności i (lub) wymiotów należy natychmiast skontaktować się z lekarzem lub szpitalem.
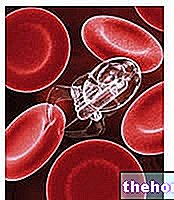
Neutropenia
Irynotekan może powodować spadek liczby niektórych białych krwinek, które odgrywają ważną rolę w zwalczaniu infekcji. Nazywa się to neutropenią. Neutropenia jest często zgłaszana po leczeniu irynotekanem i jest odwracalna. Lekarz musi regularnie przeprowadzać badania krwi w celu monitorowania tych białych krwinek. Neutropenia jest ciężka i musi być szybko leczona i ściśle monitorowana.
Trudności w oddychaniu
Jeśli masz trudności z oddychaniem, natychmiast skontaktuj się z lekarzem.
Upośledzona czynność wątroby
Przed rozpoczęciem leczenia irynotekanem i przed każdym cyklem leczenia lekarz sprawdza czynność wątroby (za pomocą badań krwi).
Upośledzona czynność nerek
Ten lek nie był badany u pacjentów z chorobami nerek, w przypadku problemów z nerkami należy skontaktować się z lekarzem.
Po powrocie do domu ze szpitala, jeśli wystąpi jeden lub więcej z powyższych objawów, należy natychmiast skontaktować się z lekarzem lub jednostką szpitalną nadzorującą leczenie irynotekanem.
Ciąża i karmienie piersią
Nie stosować leku Irinotecan Hospira:
- Jeśli karmisz piersią
Kobiety w ciąży nie mogą być leczone irynotekanem, chyba że stan kliniczny wymaga leczenia irynotekanem.
Jeśli Ty lub Twój partner jesteście leczeni irynotekanem, należy unikać zajścia w ciążę podczas leczenia. Kobiety w wieku rozrodczym i mężczyźni muszą stosować odpowiednie metody antykoncepcji podczas leczenia i co najmniej przez:
- U kobiet miesiąc po zakończeniu leczenia
lub
- U mężczyzn trzy miesiące po zakończeniu leczenia
Jeśli w tym okresie zajdziesz w ciążę, powinnaś natychmiast poinformować o tym swojego lekarza.
Prowadzenie i używanie maszyn
W niektórych przypadkach lek Irinotecan Hospira może powodować działania niepożądane wpływające na zdolność prowadzenia pojazdów i obsługiwania maszyn. W razie wątpliwości skontaktuj się z lekarzem lub farmaceutą.
W ciągu pierwszych 24 godzin po leczeniu lekiem Irinotecan Hospira mogą wystąpić zawroty głowy lub zaburzenia widzenia. W takim przypadku nie należy prowadzić pojazdów ani obsługiwać maszyn.
Lek Irinotecan Hospira zawiera sorbitol. Jeśli pacjent został poinformowany przez lekarza, że występuje u niego nietolerancja niektórych cukrów (np. nietolerancja fruktozy), przed przyjęciem tego produktu leczniczego należy skontaktować się z lekarzem. Ten produkt leczniczy zawiera mniej niż 1 mmol sodu (23 mg) na dawkę, co oznacza, że jest zasadniczo „wolny od sodu”.
Dawkowanie i sposób użycia Jak stosować Irinotecan – lek generyczny: dawkowanie
Ten lek należy zawsze stosować zgodnie z zaleceniami lekarza lub farmaceuty. W razie wątpliwości skonsultuj się z lekarzem lub farmaceutą.
Tylko dla dorosłych.
Irynotekan będzie podawany we wlewie dożylnym przez 30-90 minut.
Dawka do podania zależy od wieku, wzrostu, masy ciała i stanu zdrowia.Lekarz obliczy powierzchnię ciała pacjenta w metrach kwadratowych (m2) na podstawie wzrostu i masy ciała. Dawkowanie zależy również od innych metod leczenia raka, które mogłeś otrzymać.
- Jeśli pacjent był już leczony 5-fluorouracylem, zwykle będzie leczony samym irynotekanem, zaczynając od dawki 350 mg/m2 co trzy tygodnie.
- Osoby, które nigdy nie były leczone chemioterapią, zazwyczaj otrzymują 180 mg/m2 irynotekanu co dwa tygodnie, a następnie kwas folinowy i 5-fluorouracyl.
Jeśli pacjent jest leczony irynotekanem w skojarzeniu z cetuksymabem, irynotekanu nie można podawać przez godzinę po zakończeniu wlewu cetuksymabu.
Zawsze postępuj zgodnie z zaleceniami lekarza dotyczącymi trwającego leczenia.
Lekarz może dostosować te dawki w zależności od stanu pacjenta i wszelkich niepożądanych efektów, które mogą wystąpić.
Przedawkowanie Co zrobić, jeśli zażyłeś zbyt dużo leku Irinotecan – lek generyczny
W przypadku podania większej dawki irynotekanu niż jest to wymagane, działania niepożądane mogą być poważniejsze. Otrzymasz maksymalne wsparcie, aby zapobiec odwodnieniu wtórnemu do biegunki i leczeniu powikłań infekcyjnych. Jeśli uważasz, że leczono cię większą dawką, skontaktuj się z lekarzem.
W przypadku dalszych pytań dotyczących stosowania tego leku należy zwrócić się do lekarza, farmaceuty lub pielęgniarki.
Skutki uboczne Jakie są skutki uboczne irynotekanu – leku generycznego
Jak każdy lek, lek ten może powodować działania niepożądane, chociaż nie u każdego one wystąpią.
Lekarz poinformuje Cię o tych działaniach niepożądanych oraz wyjaśni ryzyko i korzyści wynikające z leczenia.
Niektóre z tych działań niepożądanych należy natychmiast leczyć, są to:
- biegunka
- spadek liczby granulocytów neutrofili, rodzaju białych krwinek, które odgrywają ważną rolę w zwalczaniu infekcji
- gorączka
- nudności i wymioty
- trudności w oddychaniu (prawdopodobny objaw ciężkich reakcji alergicznych)
Przeczytaj uważnie instrukcje w sekcji „Ostrzeżenia i środki ostrożności” i postępuj zgodnie z nimi w przypadku wystąpienia któregokolwiek z opisanych powyżej efektów.
Inne skutki uboczne obejmują:
Bardzo częste działania niepożądane (u więcej niż 1 na 10 pacjentów)
- zaburzenia krwi, w tym nieprawidłowo mała liczba granulocytów neutrofili, rodzaj białych krwinek (neutropenia) i spadek ilości hemoglobiny we krwi (niedokrwistość)
- w leczeniu skojarzonym małopłytkowość (zmniejszenie liczby płytek krwi) z wynikającymi z tego siniakami, skłonnością do krwawień i nieprawidłowym krwawieniem
- sam, gorączka
- w monoterapii, infekcje
- ciężka opóźniona biegunka
- samodzielnie, silne nudności (mdłości) i wymioty (mdłości)
- wypadanie włosów (włosy odrastają po zakończonej kuracji)
- w leczeniu skojarzonym przemijające łagodne do umiarkowanego zwiększenie poziomu niektórych enzymów wątrobowych (SGPT, SGOT, fosfataza alkaliczna) lub bilirubiny w surowicy
Częste działania niepożądane (u mniej niż 1 na 10 pacjentów, ale więcej niż 1 na 100)
- ciężki, przemijający zespół cholinergiczny: Główne objawy definiuje się jako wczesną biegunkę i kilka innych objawów, takich jak ból brzucha; czerwone, bolesne, swędzące lub łzawiące oczy (zapalenie spojówek); katar (nieżyt nosa); niskie ciśnienie krwi; zaczerwienienie wtórne do rozszerzenia naczyń krwionośnych (rozszerzenie naczyń); wyzysk; dreszcze; uczucie ogólnego złego samopoczucia i choroby; zawroty głowy zaburzenia widzenia; skurcz ucznia; łzawienie i zwiększone wydzielanie śliny występujące podczas lub w ciągu pierwszych 24 godzin po infuzji leku Irintoecan Hospira
- w monoterapii małopłytkowość (zmniejszenie liczby płytek krwi), która powoduje powstawanie siniaków, skłonność do krwawień i nieprawidłowe krwawienia
- w terapii skojarzonej, gorączka
- w terapii skojarzonej, infekcje
- zakażenia związane z ciężkim spadkiem liczby niektórych rodzajów białych krwinek (neutropenia), które spowodowały 3 zgony
- gorączka związana z silnym spadkiem liczby niektórych białych krwinek (gorączka neutropeniczna)
- w leczeniu skojarzonym silne nudności (mdłości) i wymioty (mdłości)
- utrata wody (odwodnienie), zwykle związana z biegunką i/lub wymiotami
- zaparcie
- uczucie osłabienia (astenia)
- w monoterapii przemijające łagodne do umiarkowanego zwiększenie poziomu niektórych enzymów wątrobowych (transaminazy, fosfatazy alkalicznej) lub bilirubiny w surowicy
- przejściowy łagodny do umiarkowanego wzrost stężenia kreatyniny we krwi
- w leczeniu skojarzonym przemijające i wyraźne (stopień 3) zwiększenie stężenia bilirubiny w surowicy
Niezbyt częste działania niepożądane (u mniej niż 1 na 100 pacjentów, ale więcej niż 1 na 1000)
- łagodne reakcje alergiczne (zaczerwienienie skóry, w tym swędzące zaczerwienienie skóry, pokrzywka, zapalenie spojówek, nieżyt nosa)
- łagodne reakcje skórne
- w miejscu wlewu niewielkie reakcje
- choroba płuc objawiająca się dusznością, suchym kaszlem i rzężeniami wdechowymi (choroba śródmiąższowa płuc); wczesne skutki, takie jak trudności w oddychaniu
- częściowa lub całkowita niedrożność jelit (niedrożność jelit, niedrożność jelita), żołądek i krwawienie z jelita
- zapalenie jelita powodujące ból brzucha i (lub) biegunkę (stan znany jako rzekomobłoniaste zapalenie jelita grubego)
- niewydolność nerek, niskie ciśnienie krwi lub dekompensacja serca u pacjentów z wcześniejszymi epizodami odwodnienia związanymi z biegunką i (lub) wymiotami lub sepsą
Rzadkie działania niepożądane (u mniej niż 1 na 1000 pacjentów, ale więcej niż 1 na 10 000)
- ciężkie reakcje alergiczne (reakcja anafilaktyczna/anafilaktoidalna), które obejmują obrzęk rąk, stóp, kostek, twarzy, warg, jamy ustnej lub gardła, który może powodować trudności w połykaniu lub bardzo trudne oddychanie
- drganie mięśni lub skurcze lub drętwienie (parestezje)
- zapalenie jelita grubego z towarzyszącym bólem brzucha (zapalenie okrężnicy, w tym zapalenie okrężnicy, niedokrwienne i wrzodziejące zapalenie okrężnicy)
- perforacja jelit
- utrata apetytu
- ból brzucha
- zapalenie błon śluzowych
- zmniejszone stężenie potasu i sodu we krwi, głównie związane z biegunką i wymiotami
- objawowe i bezobjawowe zapalenie trzustki (zwłaszcza ból brzucha)
- wzrost ciśnienia krwi w trakcie i po leczeniu
Bardzo rzadkie działania niepożądane (u mniej niż 1 na 10 000 pacjentów)
- odwracalne problemy z mową
- podwyższony poziom niektórych enzymów trawiennych, które metabolizują cukry (amylazy) i tłuszcze (lipazy)
- przypadek niskiej liczby płytek krwi wtórny do obecności przeciwciał przeciwko płytkom krwi
Działania niepożądane o nieznanej częstości:
- wysypka
- nieprawidłowo mała liczba białych krwinek (leukopenia).
Jeśli pacjent jest leczony irynotekanem w skojarzeniu z cetuksymabem, niektóre z działań niepożądanych, które mogą wystąpić, mogą być wtórne do tej kombinacji. Takie działania niepożądane mogą obejmować zaczerwienienie przypominające trądzik. Dlatego należy również zapoznać się z ulotką dołączoną do opakowania cetuksymabu.
Jeśli pacjent jest leczony irynotekanem w połączeniu z kapecytabiną, niektóre z działań niepożądanych, które mogą wystąpić, mogą być wtórne do tej kombinacji. Te działania niepożądane mogą obejmować: bardzo częste zakrzepy krwi, częste reakcje alergiczne, zawał serca i gorączkę u pacjentów z niską liczbą białych krwinek. Dlatego należy również zapoznać się z ulotką dołączoną do opakowania kapecytabiny.
Jeśli jesteś leczony irynotekanem w połączeniu z kapecytabiną i bewacyzumabem, niektóre z działań niepożądanych, które mogą wystąpić, mogą być wtórne do tej kombinacji. Takie działania niepożądane mogą obejmować: zmniejszoną liczbę białych krwinek, zakrzepy krwi, wysokie ciśnienie krwi i zawał serca. Dlatego należy również zapoznać się z ulotkami dołączonymi do kapecytabiny i bewacyzumabu.
Zgłaszanie skutków ubocznych
Jeśli wystąpią jakiekolwiek objawy niepożądane, w tym wszelkie możliwe działania niepożądane niewymienione w tej ulotce, należy porozmawiać z lekarzem lub farmaceutą. Działania niepożądane można również zgłaszać bezpośrednio za pośrednictwem krajowego systemu zgłaszania pod adresem http://www.agenziafarmaco.gov.it/it/responsabili Zgłaszając działania niepożądane, można uzyskać więcej informacji na temat bezpieczeństwa stosowania tego leku.
Wygaśnięcie i przechowywanie
Jak przechowywać lek Irinotecan Hospira?
- Lek należy przechowywać w miejscu niewidocznym i niedostępnym dla dzieci.
- Nie stosować tego leku po upływie terminu ważności zamieszczonego na opakowaniu zewnętrznym i etykiecie fiolki.Termin ważności oznacza ostatni dzień miesiąca.
- Koncentrat: Aby chronić lek przed światłem, przechowywać fiolkę w oryginalnym opakowaniu. Nie zamrażać. Po pierwszym otwarciu fiolki należy zużyć natychmiast, ponieważ nie zawierają konserwantów przeciwdrobnoustrojowych.
- Koncentrat rozcieńczony: Wyłącznie do jednorazowego użytku. Pozostały roztwór należy wyrzucić.
- Po rozcieńczeniu: Wykazano chemiczną i fizyczną stabilność użytkową dla glukozy 50 mg/ml (5%) i chlorku sodu 9 mg/ml (0,9%) przez 72 godziny w temperaturze od 2°C do 8°C. Z mikrobiologicznego punktu widzenia lek należy zużyć natychmiast. Jeśli nie zostanie zużyty natychmiast, za czas i warunki przechowywania przed użyciem odpowiada użytkownik i zwykle nie przekracza on 24 godzin w temperaturze od 2°C do 8°C, o ile nie przeprowadzono rozcieńczenia w kontrolowanych i zwalidowanych warunkach aseptycznych.
Nie stosować tego leku, jeśli widoczne są cząstki w koncentracie lub roztworze do infuzji.
Nie należy wyrzucać żadnych leków do kanalizacji ani domowych pojemników na odpadki. Należy zapytać farmaceutę, jak usunąć leki, których się już nie nadaje. Działania te pomagają chronić środowisko.
Termin ">Inne informacje
Co zawiera lek Irinotecan Hospira
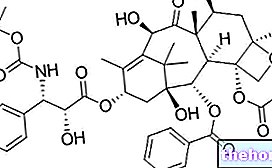
- Substancją czynną jest trójwodny chlorowodorek irynotekanu. Każdy mililitr (ml) roztworu zawiera 20 miligramów (mg) trójwodnego chlorowodorku irynotekanu, co odpowiada 17,33 mg irynotekanu.
- Pozostałe składniki to sorbitol (E420), kwas mlekowy i woda do wstrzykiwań oraz wodorotlenek sodu, kwas solny (w celu skorygowania pH).
Wygląd chlorowodorku irynotekanu i zawartość opakowania
Irinotecan Hospira ma postać farmaceutyczną koncentratu do sporządzania roztworu do infuzji (stężonego roztworu, który jest rozcieńczany przed podaniem w powolnej infuzji dożylnej).
Ten lek jest pakowany w szklane fiolki zawierające 2 ml, 5 ml i 25 ml trójwodnego chlorowodorku irynotekanu.
Fiolki są pokryte ochronną warstwą z tworzywa sztucznego, która zmniejsza ryzyko rozlania w przypadku pęknięcia fiolki – są one znane pod nazwą ONCO-TAIN. Fiolki są dostępne w pojedynczych opakowaniach.
Nie wszystkie rozmiary opakowań mogą być wprowadzone na rynek.
Termin "> Informacje dla pracowników służby zdrowia
Poniższe informacje są przeznaczone wyłącznie dla pracowników służby zdrowia
INSTRUKCJE UŻYTKOWANIA, POSTĘPOWANIA I UTYLIZACJI
Podobnie jak w przypadku innych potencjalnie toksycznych związków, należy zachować ostrożność podczas obsługi lub przygotowywania roztworów irynotekanu.
Instrukcja użytkowania/obsługi
Podobnie jak w przypadku innych przeciwnowotworowych produktów leczniczych, irynotekan należy przygotowywać i obchodzić się z nim ostrożnie. Wymagane jest stosowanie okularów, masek i rękawiczek.Kobiety w ciąży nie powinny mieć kontaktu z lekami cytotoksycznymi.W przypadku kontaktu roztworu koncentratu irynotekanu do infuzji lub roztworu przygotowanego do infuzji ze skórą należy natychmiast przemyć dużą ilością wody z mydłem. W przypadku kontaktu koncentratu irynotekanu do infuzji lub roztworu przygotowanego do infuzji z błonami śluzowymi należy natychmiast przemyć je wodą.
Przygotowanie wlewu dożylnego
Podobnie jak w przypadku wszystkich leków do wstrzykiwań, roztwór irynotekanu należy przygotować w warunkach aseptycznych.
Jeśli w fiolkach lub roztworze do infuzji obserwuje się tworzenie osadu, produkt należy wyrzucić zgodnie ze standardowymi procedurami szpitalnymi dotyczącymi leków cytotoksycznych.
W warunkach aseptycznych pobrać wymaganą ilość stężonego roztworu irynotekanu z fiolki za pomocą strzykawki z podziałką i wstrzyknąć do worka lub butelki infuzyjnej o pojemności 250 ml zawierającej wyłącznie chlorek sodu 9 mg/ml (0,9%) lub roztwór glukozy 50 mg/ml ( 5%). Następnie należy dokładnie wymieszać napar, ręcznie obracając.
Eliminacja
Wszystkie materiały użyte do rozcieńczenia i podania należy usunąć zgodnie ze standardowymi procedurami szpitalnymi mającymi zastosowanie do cytotoksycznych produktów leczniczych.
Ulotka pakietu źródłowego: AIFA (Włoska Agencja Leków). Treść opublikowana w styczniu 2016 r. Przedstawione informacje mogą być nieaktualne.
Aby mieć dostęp do najbardziej aktualnej wersji, warto wejść na stronę AIFA (Włoskiej Agencji Leków). Zastrzeżenie i przydatne informacje.
01.0 NAZWA PRODUKTU LECZNICZEGO -
IRINOTECAN HOSPIRA 20 MG/ML KONCENTRAT DO ROZTWORU DO INFUZJI
02.0 SKŁAD JAKOŚCIOWY I ILOŚCIOWY -
Jeden mililitr zawiera 20 mg trójwodnego chlorowodorku irynotekanu, co odpowiada 17,33 mg irynotekanu.
Jedna fiolka z 2 ml roztworu do wstrzykiwań zawiera 40 mg trójwodnego chlorowodorku irynotekanu
Jedna fiolka 5 ml roztworu do wstrzykiwań zawiera 100 mg trójwodnego chlorowodorku irynotekanu
Jedna fiolka z 25 ml roztworu do wstrzykiwań zawiera 500 mg trójwodnego chlorowodorku irynotekanu
Substancje pomocnicze:
Zawiera sorbitol (E420) 45,0 mg/ml
Pełny wykaz substancji pomocniczych, patrz punkt 6.1
03.0 POSTAĆ FARMACEUTYCZNA -
Koncentrat do sporządzania roztworu do infuzji.
Przejrzysty, bezbarwny do jasnożółtego roztwór.
04.0 INFORMACJE KLINICZNE -
04.1 Wskazania terapeutyczne -
Irynotekan jest wskazany w leczeniu zaawansowanego raka jelita grubego.
• W połączeniu z 5-fluorouracylem (5-FU) i kwasem folinowym (FA) u pacjentów, którzy nie byli wcześniej leczeni chemioterapią z powodu choroby zaawansowanej
• W monoterapii u pacjentów, u których zawiodło konwencjonalne leczenie zawierające 5-fluorouracyl
Irynotekan w skojarzeniu z cetuksymabem jest wskazany do leczenia pacjentów z przerzutowym rakiem jelita grubego z ekspresją receptora KRAS typu dzikiego (EGFR) z przerzutami, którzy nie byli wcześniej leczeni z powodu przerzutów lub po niepowodzeniu leczenia cytotoksycznego zawierającego irynotekan ( patrz punkt 5.1).
Irynotekan w połączeniu z 5-FU, FA i bewacyzumabem jest wskazany w terapii pierwszego rzutu chorych na raka okrężnicy lub odbytnicy z przerzutami.
04.2 Dawkowanie i sposób podawania -
Do stosowania wyłącznie u dorosłych pacjentów. Rozcieńczony roztwór irynotekanu do infuzji należy podawać do żyły centralnej lub obwodowej.
Rekomendowana dawka
Dawki irynotekanu podane w tej Charakterystyce Produktu Leczniczego odnoszą się do mg trójwodnego chlorowodorku irynotekanu.
W monoterapii (dla wcześniej leczonych pacjentów)
Zalecana dawka irynotekanu wynosi 350 mg/m2 podawane we wlewie dożylnym trwającym 30-90 minut co 3 tygodnie (patrz punkty 4.4 i 6.6).
W terapii skojarzonej (dla wcześniej nieleczonych pacjentów)
Bezpieczeństwo i skuteczność irynotekanu w skojarzeniu z 5-fluorouracylem (5FU) i kwasem folinowym (FA) określono w następującym schemacie leczenia (patrz punkt 5.1)
• Chlorowodorek irynotekanu plus 5-FU/AF co 2 tygodnie
Zalecana dawka irynotekanu to 180 mg/m² podawana co 2 tygodnie w postaci wlewu dożylnego trwającego 30-90 minut, po którym następuje wlew FA i 5-FU.
W celu zapoznania się z dawkowaniem i sposobem podawania jednocześnie z cetuksymabem należy zapoznać się z informacjami dotyczącymi tego produktu leczniczego. Zwykle stosuje się taką samą dawkę irynotekanu, jak podana w ostatnim cyklu poprzedniego schematu leczenia zawierającego irynotekan Nie należy podawać irynotekanu wcześniej niż godzinę po zakończeniu wlewu cetuksymabu.
W celu zapoznania się z dawką i sposobem podawania bewacyzumabu należy zapoznać się z odpowiednią Charakterystyką Produktu Leczniczego.
Dostosowanie dawki
Irynotekan należy podawać po ustąpieniu wszystkich działań niepożądanych stopnia 0 lub 1 według NCI-CTC (National Cancer Institute Common Toxicity Criteria) oraz po całkowitym ustąpieniu biegunki związanej z leczeniem.
Na początku kolejnego cyklu wlewów dawkę irynotekanu i, jeśli ma to zastosowanie, 5-FU, należy zmniejszyć w zależności od stopnia poważniejszych działań niepożądanych obserwowanych podczas poprzedniego wlewu. Leczenie należy opóźnić o 1-2 tygodnie, aż do całkowitego wyzdrowienia z działań niepożądanych związanych z leczeniem.
W przypadku następujących zdarzeń niepożądanych należy odpowiednio zmniejszyć dawkę irynotekanu i/lub 5-FU o 15-20%:
• toksyczność hematologiczna (4. stopnia neutropenia), gorączka neutropeniczna (3.-4. stopnia neutropenia i gorączka 2.-4. stopnia), trombocytopenia i leukopenia (4. stopnia),
• toksyczność niehematologiczna (stopień 3-4).
Zalecenia dotyczące dostosowania dawki cetuksymabu podawanego w skojarzeniu z irynotekanem powinny być przestrzegane zgodnie z informacją o produkcie dla tego konkretnego produktu leczniczego.
W celu dostosowania dawki bewacyzumabu podawanego w skojarzeniu z irynotekanem / 5-FU / FA, patrz charakterystyka produktu leczniczego bewacyzumabu.
Czas trwania leczenia
Leczenie irynotekanem należy kontynuować tak długo, jak długo obserwuje się obiektywną progresję choroby i nie pojawiają się objawy niedopuszczalnej toksyczności.
Populacje specjalne
Pacjenci z zaburzeniami czynności wątroby:
Monoterapia
Wartości bilirubiny (do 3-krotności górnej granicy normy), u pacjentów ze stanem sprawności ≤2 wg WHO określają początkową dawkę irynotekanu, u tych pacjentów z hiperbilirubinemią i czasem protrombinowym powyżej 50% klirens Irynotekan jest zmniejszony (patrz punkt 5.2), dlatego istnieje zwiększone ryzyko toksyczności hematologicznej.W związku z tym w tej populacji pacjentów należy cotygodniowo kontrolować pełną morfologię krwi.
• U pacjentów ze stężeniem bilirubiny do 1,5-krotności górnej granicy normy, zalecana dawka irynotekanu wynosi 350 mg/m².
• U pacjentów ze stężeniem bilirubiny pomiędzy 1,5 - 3 razy górną granicą normy, zalecana dawka irynotekanu wynosi 200 mg/m².
• Pacjenci z wartościami bilirubiny przekraczającymi trzykrotnie górną granicę normy nie powinni być leczeni irynotekanem (patrz punkty 4.3 i 4.4).
Brak danych dotyczących pacjentów z zaburzeniami czynności wątroby leczonych irynotekanem w terapii skojarzonej.
Pacjenci z zaburzeniami czynności nerek
Ponieważ nie przeprowadzono specjalnych badań z tym produktem leczniczym w tej grupie pacjentów, nie zaleca się stosowania irynotekanu u pacjentów z zaburzeniami czynności nerek (patrz punkty 4.4 i 5.2).
Starsi mieszkańcy
Nie przeprowadzono specjalnych badań farmakokinetycznych u osób w podeszłym wieku. Jednak ze względu na zwiększoną częstość występowania obniżonych funkcji życiowych w tej populacji należy ostrożnie dobierać dawkowanie. Pacjenci ci wymagają większego nadzoru (patrz punkt 4.4).
04.3 Przeciwwskazania -
Przewlekła choroba zapalna jelit i (lub) niedrożność jelit (patrz punkt 4.4).
Ciężkie reakcje nadwrażliwości w wywiadzie na trójwodny chlorowodorek irynotekanu lub na którąkolwiek substancję pomocniczą irynotekanu.
Laktacja (patrz punkty 4.6 i 4.4).
Wartości bilirubiny > 3-krotność górnej granicy normy (patrz punkt 4.4).
Ciężka niewydolność szpiku kostnego.
„Stan wydajności WHO”> 2.
Jednoczesne stosowanie dziurawca (patrz punkt 4.5).
Dodatkowe przeciwwskazania dotyczące cetuksymabu lub bewacyzumabu można znaleźć w informacji o produkcie tych leków.
04.4 Specjalne ostrzeżenia i odpowiednie środki ostrożności dotyczące stosowania -
Stosowanie irynotekanu powinno być zarezerwowane dla jednostek wyspecjalizowanych w podawaniu terapii cytotoksycznych pod nadzorem lekarza wykwalifikowanego w stosowaniu terapii przeciwnowotworowych.
Biorąc pod uwagę charakter i częstość występowania działań niepożądanych, irynotekan należy przepisywać w następujących przypadkach dopiero po ocenie spodziewanych korzyści w stosunku do jakichkolwiek czynników ryzyka:
• pacjenci z czynnikami ryzyka, szczególnie ci z WHO = 2 „Statusem sprawności”.
• w tych rzadkich przypadkach, w których można przewidzieć słabe przestrzeganie przez pacjenta zaleceń dotyczących leczenia zdarzeń niepożądanych (konieczność natychmiastowego i przedłużonego leczenia przeciwbiegunkowego związanego z przyjmowaniem dużych ilości płynów w przypadku wystąpienia biegunki opóźnionej). „ostrożny nadzór w szpitalu.
Gdy Irinotecan jest stosowany w monoterapii, zwykle podaje się go zgodnie ze schematem dawkowania co 3 tygodnie. Jednak u pacjentów wymagających częstszego monitorowania lub szczególnie zagrożonych ciężką neutropenią można rozważyć schemat tygodniowy (patrz punkt 5).
Opóźniona biegunka
Pacjenci powinni być świadomi ryzyka wystąpienia opóźnionej biegunki, która może wystąpić po ponad 24 godzinach od podania irynotekanu oraz w dowolnym momencie przed kolejnym cyklem. W monoterapii średni czas do pierwszej ewakuacji płynów wynosił 5. dzień po infuzji irynotekanu.W przypadku wystąpienia biegunki pacjenci powinni niezwłocznie powiadomić lekarza i niezwłocznie rozpocząć odpowiednie leczenie.
Pacjenci ze zwiększonym ryzykiem wystąpienia biegunki to pacjenci uprzednio leczeni radioterapią jamy brzusznej/miednicy, pacjenci z hiperleukocytozą podstawną i „Status sprawności” 2 oraz kobiety. Nieleczona biegunka może zagrażać przeżyciu, szczególnie w przypadkach, gdy pacjent jest jednocześnie z neutropenią.
Z chwilą pojawienia się pierwszego płynnego stolca pacjent powinien rozpocząć picie dużych ilości płynów w postaci napojów zawierających elektrolity i natychmiast rozpocząć odpowiednią terapię przeciwbiegunkową. Lekarz, który podawał irynotekan, zaleci odpowiednie leczenie przeciwbiegunkowe. Po wypisaniu ze szpitala pacjent powinien mieć przy sobie przepisane leki, aby móc leczyć biegunkę natychmiast po jej wystąpieniu, a także poinformować lekarza lub oddział, który podawał Irinotecan o wystąpieniu biegunki.
Obecnie zalecanym leczeniem przeciwbiegunkowym jest wysoka dawka Loperamidu (początkowo 4 mg, a następnie 2 mg co 2 godziny). Terapia ta powinna być kontynuowana przez 12 godzin po ostatnim płynnym stolcu i nie powinna być zmieniana.W żadnym wypadku Loperamid nie powinien być podawany w tych dawkach dłużej niż 48 godzin ze względu na ryzyko porażennej niedrożności jelit, a leczenie powinno trwać co najmniej 12 godzin .
Gdy biegunce towarzyszy ciężka neutropenia (liczba neutrofili / mm³), do leczenia przeciwbiegunkowego należy dodać profilaktykę antybiotykową o szerokim spektrum działania.
Oprócz leczenia antybiotykami zaleca się hospitalizację w celu opanowania biegunki w następujących przypadkach:
§ Biegunka związana z gorączką,
§ Ciężka biegunka (np. wymagająca nawodnienia dożylnego),
§ Uporczywa biegunka 48 godzin po rozpoczęciu leczenia dużymi dawkami Loperamidu.
Loperamidu nie należy podawać profilaktycznie, nawet u pacjentów, u których wystąpiła opóźniona biegunka w poprzednich cyklach leczenia tym produktem leczniczym.
Zaleca się zmniejszenie dawki u pacjentów, u których w kolejnych cyklach wystąpiła ciężka biegunka (patrz 4.2).
Hematologia
Podczas leczenia irynotekanem zaleca się cotygodniową pełną kontrolę morfologii krwi Pacjenci powinni być świadomi ryzyka neutropenii i znaczenia gorączki Gorączka neutropeniczna (temperatura >38°C i liczba neutrofili ≤1000 komórek/mm³) wymaga leczenia pilnie w szpitalu z dożylnymi antybiotykami o szerokim spektrum działania.
U pacjentów, u których wystąpiły ciężkie zdarzenia hematologiczne, zaleca się zmniejszenie dawki przy kolejnych podaniach (patrz punkt 4.2).
Ryzyko infekcji i toksyczności hematologicznej jest zwiększone u pacjentów z ciężką biegunką. U tych pacjentów należy wykonać pełną morfologię krwi.
Pacjenci ze zmniejszoną aktywnością glukuronozylotransferazy urydynodifosforanowej (UGT1A1)
SN-38 ulega detoksykacji z UGT1A1 do glukuronidu SN-38. Osoby z genetycznym niedoborem UGT1A1 (zespół Criglera-Najjara typu 1 i typu 2 lub osoby homozygotyczne pod względem allelu UGT1A1 * 28 [zespół Gilberta]) mają zwiększone ryzyko toksyczności irynotekanu. Rozważ zastosowanie zmniejszonej dawki początkowej irynotekanu.
Zmieniona czynność wątroby
Testy czynności wątroby należy wykonywać w warunkach wyjściowych i przed każdym cyklem leczenia.
U pacjentów ze stężeniem bilirubiny 1,5 do 3 razy większym od górnej granicy normy ze względu na zmniejszony klirens irynotekanu (patrz punkt 5.2) należy prowadzić cotygodniowe monitorowanie pełnej morfologii krwi, co stanowi większe ryzyko hematotoksyczności. W przypadku pacjentów ze stężeniem bilirubiny przekraczającym trzykrotnie górną granicę normy, patrz punkt 4.3.
Nudności i wymioty
Przed każdym leczeniem irynotekanem zaleca się profilaktyczne leczenie lekiem przeciwwymiotnym. Często zgłaszano nudności i wymioty. Pacjenci z wymiotami związanymi z opóźnioną biegunką powinni być jak najszybciej hospitalizowani.
Ostry zespół cholinergiczny
W przypadku wystąpienia ostrego zespołu cholinergicznego (definiowanego jako wczesna biegunka związana z różnymi innymi oznakami i objawami, takimi jak pocenie się, skurcze brzucha, zwężenie źrenic i ślinienie), należy podać siarczan atropiny (0,25 mg podskórnie), o ile nie występuje przeciwwskazania kliniczne (patrz punkt 4.8).
Należy zachować ostrożność u pacjentów z astmą. Jeśli pacjent zgłasza ostry i ciężki zespół cholinergiczny, zaleca się profilaktyczne stosowanie siarczanu atropiny przy kolejnych podaniach irynotekanu.
Choroby układu oddechowego
Choroby śródmiąższowe płuc objawiające się jako nacieki w płucach są rzadkie podczas leczenia irynotekanem. Śródmiąższowa choroba płuc może być śmiertelna. Prawdopodobnymi czynnikami ryzyka związanymi z rozwojem nacieków płucnych są stosowanie leków toksycznych dla płuc, radioterapia oraz stosowanie czynników wzrostu. Pacjenci z czynnikami ryzyka powinni być ściśle monitorowani pod kątem objawów ze strony układu oddechowego przed iw trakcie leczenia irynotekanem.
Wynaczynienie
Chociaż irynotekan nie powoduje powstawania pęcherzy, należy zachować ostrożność, aby uniknąć wynaczynienia i obserwować miejsce infuzji pod kątem oznak zapalenia.W przypadku wynaczynienia, zaczerwienienia w miejscu wstrzyknięcia, zaleca się przemycie tego miejsca i nałożenie lodu.
Patologie serca
Zdarzenia niedokrwienne mięśnia sercowego obserwowano po leczeniu irynotekanem głównie u pacjentów z istniejącą wcześniej chorobą serca, z innymi znanymi czynnikami ryzyka chorób serca lub po chemioterapii cytotoksycznej w wywiadzie (patrz punkt 4.8 Działania niepożądane).
W rezultacie pacjenci ze znanymi czynnikami ryzyka muszą być uważnie obserwowani i należy podjąć odpowiednie środki w celu zminimalizowania zmiennych czynników ryzyka (np. palenia tytoniu, nadciśnienia tętniczego i hiperlipidemii).
Działanie immunosupresyjne / Zwiększona podatność na zakażenia Podawanie żywych lub atenuowanych szczepionek pacjentom z osłabioną odpornością chemioterapeutykami, w tym irynotekanem, może powodować poważne lub śmiertelne zakażenia. Należy unikać szczepienia żywymi szczepionkami u pacjentów leczonych irynotekanem. inaktywowane, jednak odpowiedź na takie szczepionki może być zmniejszona.
Starsi mieszkańcy
U pacjentów w podeszłym wieku, ze względu na większą częstość występowania osłabionych funkcji biologicznych, np. czynności wątroby, zmniejszenie dawki irynotekanu w tej populacji wymaga większej ostrożności (patrz punkt 4.2).
Pacjenci z niedrożnością jelit
Pacjenci nie powinni być leczeni irynotekanem do czasu ustąpienia niedrożności jelit (patrz punkt 4.3).
Pacjenci z zaburzeniami czynności nerek
Nie przeprowadzono specjalnych badań w tej populacji (patrz punkty 4.2 i 5.2).
Inni
Lek nie jest odpowiedni dla pacjentów z dziedziczną nietolerancją fruktozy, ponieważ zawiera sorbitol. U pacjentów z odwodnieniem związanym z biegunką i (lub) wymiotami lub sepsą obserwowano rzadkie przypadki niewydolności nerek, niedociśnienia lub niewydolności krążenia.
Stosowanie metody antykoncepcji jest wymagane w trakcie leczenia i przez co najmniej 3 miesiące po zakończeniu leczenia u kobiet w wieku rozrodczym oraz u mężczyzn (patrz punkt 4.6).
Jednoczesne leczenie irynotekanem z silnym inhibitorem (np. ketokonazol) lub induktorem (np. ryfampicyna, karbamazepina, fenobarbital, fenytoina, ziele dziurawca) cytochromu P4503A4 (CYP3A4) może zmienić metabolizm irynotekanu (patrz punkt 4.5). ).
04.5 Interakcje z innymi produktami leczniczymi i inne formy interakcji -
Nie można wykluczyć interakcji między irynotekanem a lekami blokującymi przewodnictwo nerwowo-mięśniowe. Ponieważ irynotekan ma działanie antycholinesterazowe, leki o działaniu antycholinesterazowym mogą przedłużać działanie blokujące przewodnictwo nerwowo-mięśniowe suksametonium i antagonizować blokadę przewodnictwa nerwowo-mięśniowego wywołaną przez leki niedepolaryzujące.
Liczne badania wykazały, że jednoczesne leczenie lekami przeciwdrgawkowymi indukującymi cytochrom P450 3A (CYP3A) (np. karbamazepina, fenobarbital lub fenytoina) powoduje zmniejszenie ekspozycji na irynotekan, glukuronian SN-38 i SN-38 oraz zmniejszenie farmakodynamiki działania.
Działanie tych leków przeciwdrgawkowych zostało odzwierciedlone w zmniejszeniu AUC SN-38 i SN-38G o 50% lub więcej. Oprócz indukcji enzymów P450 3A, rolę może odgrywać zwiększona glukuronidacja i zwiększone wydalanie z żółcią. ważne w zmniejszeniu ekspozycji do irynotekanu i jego metabolitów.
W jednym badaniu stwierdzono, że jednoczesne leczenie ketokonazolem powodowało zmniejszenie AUC jego głównego metabolitu utleniającego APC o 87% i zwiększenie AUC SN-38 o 109% w porównaniu do irynotekanu podawanego w monoterapii. podczas jednoczesnego leczenia lekami, o których wiadomo, że hamują (np. ketokonazol) lub indukują (np. karbamazepina, fenobarbital, fenytoina, ryfampicyna) metabolizm leków przez P450 3A4. należy unikać (patrz punkt 4.4).
W małym badaniu farmakokinetycznym (n = 5), w którym Irinotecan 350 mg/m² podawano jednocześnie z 900 mg dziurawca zwyczajnego (Hypericum perforatum), zgłoszono 42% zmniejszenie stężenia w osoczu aktywnego metabolitu irynotekanu, SN-38.
Ziele dziurawca zmniejsza stężenie SN-38 w osoczu, dlatego nie należy go podawać razem z irynotekanem (patrz punkt 4.3).
Leczenie skojarzone 5-FU/FA nie zmienia farmakokinetyki irynotekanu.
Nie ma dowodów na to, że cetuksymab ma wpływ na profil bezpieczeństwa irynotekanu lub odwrotnie.
W jednym badaniu stężenia irynotekanu były podobne u pacjentów leczonych samym irynotekanem / 5-FU / FA lub w skojarzeniu z bewacyzumabem. Stężenia SN-38, aktywnego metabolitu irynotekanu, analizowano w podgrupie pacjentów (około 30 na ramię leczenia).
Stężenia SN-38 były średnio o 33% wyższe u pacjentów otrzymujących irynotekan/5-FU/FA w skojarzeniu z bewacyzumabem w porównaniu do pacjentów otrzymujących sam irynotekan/5-FU/FA. Ze względu na dużą zmienność między pacjentami i ograniczoną liczbę próbek nie jest pewne, czy obserwowany wzrost poziomu SN-38 był wtórny do bewacyzumabu. Wystąpił niewielki wzrost niepożądanych zdarzeń biegunki i leukocytopenii. Większe zmniejszenie dawki irynotekanu odnotowano u pacjentów leczonych irynotekanem / 5-FU / FA w skojarzeniu z bewacyzumabem.
U pacjentów, u których wystąpiła ciężka biegunka, leukocytopenia lub neutropenia podczas jednoczesnego stosowania bewacyzumabu i irynotekanu, dawkę irynotekanu należy dostosować zgodnie z opisem w punkcie 4.2.
Siarczan atazanawiru.
Jednoczesne podawanie siarczanu atazanawiru, inhibitora CYP3A4 i UGT1A1, może potencjalnie zwiększać ogólnoustrojową ekspozycję na SN-38, aktywny metabolit irynotekanu, co lekarze powinni wziąć pod uwagę podczas jednoczesnego podawania tych leków.
Interakcje wspólne dla wszystkich cytotoksycznych: Stosowanie leków przeciwzakrzepowych jest powszechne ze względu na zwiększone ryzyko wystąpienia zdarzeń zakrzepowych w chorobach nowotworowych.Jeśli leczenie antykoagulantami antagonistami witaminy K zostanie uznane za właściwe, konieczna jest większa częstotliwość monitorowania INR (Międzynarodowy Współczynnik Znormalizowany). ), ze względu na ich wąski margines terapeutyczny, dużą indywidualną zmienność trombogenności krwi i możliwość interakcji między doustnymi lekami przeciwzakrzepowymi a chemioterapią przeciwnowotworową.
Jednoczesne stosowanie przeciwwskazane
- Szczepionka przeciw żółtej febrze: ryzyko uogólnionej śmiertelnej reakcji na szczepionki
Jednoczesne stosowanie nie jest zalecane
- Żywe szczepionki atenuowane (z wyjątkiem żółtej febry): ryzyko możliwej śmiertelnej choroby ogólnoustrojowej (np. infekcji). Ryzyko to jest większe u pacjentów, którzy są już w stanie immunosupresji z powodu istniejącej wcześniej choroby.
Stosowanie szczepionki inaktywowanej, jeśli jest dostępna (poliomyelitis)
- Fenytoina: ryzyko nasilenia drgawek w wyniku zmniejszenia wchłaniania jelitowego fenytoiny przez lek cytotoksyczny. Jednoczesne stosowanie do rozważenia - Cyklosporyna, takrolimus: nadmierna immunosupresja z ryzykiem limfoproliferacji
04.6 Ciąża i karmienie piersią -
Ciąża
Brak informacji dotyczących stosowania irynotekanu u kobiet w ciąży.Wykazano, że irynotekan ma działanie embriotoksyczne i teratogenne u zwierząt (patrz punkt 5.3).Wyniki badań na zwierzętach i mechanizm działania irynotekanu wskazują, że produkt leczniczy nie działa należy stosować w okresie ciąży, szczególnie w pierwszym trymestrze, chyba że jest to bezwzględnie konieczne. Korzyści z leczenia muszą w każdym indywidualnym przypadku przewyższać możliwe ryzyko dla płodu.
Płodność
Kobiety w wieku rozrodczym i mężczyźni powinni stosować skuteczną antykoncepcję w trakcie leczenia i przez co najmniej trzy miesiące po zakończeniu leczenia (patrz punkt 4.4).
Brak danych dotyczących wpływu irynotekanu na płodność u ludzi.U zwierząt odnotowano działania niepożądane irynotekanu na płodność potomstwa (patrz punkt 5.3).
Czas karmienia
Nie wiadomo, czy irynotekan przenika do mleka ludzkiego.Irynotekan 14C wykryto w mleku karmiących szczurów.Ze względu na potencjalne działania niepożądane u niemowląt karmienie piersią jest przeciwwskazane podczas leczenia irynotekanem (patrz punkt 4.3).
04.7 Wpływ na zdolność prowadzenia pojazdów i obsługiwania maszyn -
Pacjentów należy poinformować o możliwym wystąpieniu zawrotów głowy lub zaburzeń widzenia, które mogą wystąpić w ciągu 24 godzin po podaniu irynotekanu, oraz aby nie prowadzili pojazdów ani nie obsługiwali maszyn, jeśli takie objawy wystąpią.
04.8 Działania niepożądane -
Następujące działania niepożądane są związane ze stosowaniem irynotekanu. Nie ma dowodów na to, że cetuksymab ma wpływ na profil bezpieczeństwa irynotekanu lub odwrotnie. W skojarzeniu z Cetuksymabem dodatkowe zgłoszone działania niepożądane były takie same jak te, których można się spodziewać w przypadku Cetuksymabu (takie jak wysypka przypominająca trądzik u 88%).W związku z tym należy również zapoznać się z informacjami o leku Cetuksymab.
Informacje na temat działań niepożądanych w skojarzeniu z bewacyzumabem można znaleźć w charakterystyce produktu leczniczego bewacyzumabu.
U 765 pacjentów leczonych zalecaną dawką 350 mg/m2 pc. w monoterapii oraz u 145 pacjentów leczonych irynotekanem w skojarzeniu z 5FU/FA, podawanymi co 2 tygodnie w zalecana dawka 180 mg / m².
Działania niepożądane podsumowano w poniższej tabeli według częstotliwości MedDRA. Działania niepożądane przedstawiono w kolejności malejącego nasilenia w każdej podgrupie częstotliwości.
Bardzo często:> 1/10
Gmina:> 1/100 a
Rzadko:> 1 / 1000 lat
Rzadko:> 1 / 10 000 a
Bardzo rzadkie
Najczęstszymi (>1/10) działaniami niepożądanymi irynotekanu ograniczającymi dawkę są opóźniona biegunka (występująca powyżej 24 godzin po podaniu) i zaburzenia krwi, w tym neutropenia, niedokrwistość i trombocytopenia.
Ogólnie zgłaszano ciężki, przemijający ostry zespół cholinergiczny. Główne objawy zostały opisane jako wczesna biegunka i różne inne objawy, takie jak ból brzucha, zapalenie spojówek, nieżyt nosa, niedociśnienie, rozszerzenie naczyń krwionośnych, pocenie się, dreszcze, złe samopoczucie, zawroty głowy, zaburzenia widzenia, zwężenie źrenic, łzawienie i zwiększone wydzielanie śliny, które pojawiły się w ciągu pierwszych 24 godzin. godzin po infuzji irynotekanu Objawy te ustąpiły po podaniu atropiny (patrz punkt 4.4).
Opóźniona biegunka
W monoterapii: Ciężką biegunkę zgłoszono u 20% pacjentów, którzy przestrzegali zaleceń dotyczących kontroli biegunki. 14% ocenianych cykli zgłaszało ciężką biegunkę. Średni czas do wystąpienia pierwszego płynnego stolca to 5 dzień po wlewie irynotekanu.
W terapii skojarzonej: Ciężką biegunkę zgłoszono u 13,1% pacjentów, którzy przestrzegali zaleceń dotyczących leczenia biegunki. Spośród ocenianych kursów leczenia ciężką biegunkę zgłaszano u 3,9%.
Choroby krwi
Neutropenia
Neutropenia była odwracalna i nie kumulowała się; średni czas do osiągnięcia nadiru wynosił 8 dni zarówno w przypadku monoterapii, jak i terapii skojarzonej.
Monoterapia: Neutropenia wystąpiła u 78,7% pacjentów i była ciężka (liczba neutrofili
W leczeniu skojarzonym: neutropenię obserwowano u 82,5% pacjentów i była ona ciężka (liczba neutrofili
Gorączkę z neutropenią zgłoszono u 3,4% pacjentów i 0,9% kursów leczenia. Epizody infekcji wystąpiły u około 2% pacjentów (0,5% kursów leczenia) i były związane z ciężką neutropenią u około 2,1% pacjentów (0,5% kursów leczenia), ze zgonem w 1 przypadku.
Niedokrwistość
W monoterapii:
Anemię zgłoszono u 58,7% pacjentów (8% z hemoglobiną
W terapii skojarzonej:
Niedokrwistość zgłoszono u 97,2% pacjentów (2,1% z hemoglobiną
Małopłytkowość
W monoterapii:
trombocytopenia (płytki krwi
W terapii skojarzonej:
Małopłytkowość (
W okresie nadzoru nad bezpieczeństwem farmakoterapii po wprowadzeniu leku do obrotu zgłoszono przypadek małopłytkowości obwodowej związanej z powstawaniem przeciwciał przeciwpłytkowych.
04.9 Przedawkowanie -
Zgłaszano przypadki przedawkowania przy dawkach do około dwukrotności zalecanej dawki terapeutycznej, które może być śmiertelne. Głównymi zgłaszanymi działaniami niepożądanymi były ciężka neutropenia i ciężka biegunka. Nie jest znane antidotum na irynotekan.Leczenie wspomagające należy rozpocząć natychmiast, aby zapobiec odwodnieniu wtórnemu do biegunki i leczyć wszelkie powikłania infekcyjne.
05.0 WŁAŚCIWOŚCI FARMAKOLOGICZNE -
05.1 "Właściwości farmakodynamiczne -
Grupa farmakoterapeutyczna: inne leki przeciwnowotworowe
Kod ATC: L01XX19
Dane eksperymentalne
Irinotekan jest półsyntetyczną pochodną kamptotecyny, środkiem przeciwnowotworowym, który działa jako swoisty inhibitor topoizomerazy DNA typu I. Jest metabolizowany przez karboksyloesterazę w większości tkanek, dzięki czemu wytwarza SN-38, który jest bardziej aktywny niż irynotekan na typ I topoizomeraza oczyszczona i bardziej cytotoksyczna niż irynotekan wobec różnych mysich i ludzkich linii komórek nowotworowych Hamowanie topoizomerazy DNA I przez irynotekan lub SN-38 indukuje jednoniciowe uszkodzenia DNA, które blokują widełki replikacyjne DNA i są odpowiedzialne za cytotoksyczność. zostały rozpoznane jako zależne od czasu i specyficzne dla fazy S.
In vitro, Irinotecan i SN-38 nie są rozpoznawane przez glikoproteinę P (MDR), a Irinotecan wykazuje działanie cytotoksyczne wobec linii komórkowych opornych na doksorubicynę i winblastynę.
Ponadto „Irinotecan ma” szerokie działanie przeciwnowotworowe in vivo przeciwko mysim modelom nowotworu (gruczolakorak przewodu trzustkowego P03, gruczolakorak sutka MA16/C, gruczolakorak okrężnicy C38 i C51) oraz przeciwko ludzkim heteroprzeszczepom (gruczolakorak okrężnicy Co-4, gruczolakorak sutka MX-1, gruczolakorak żołądka ST-15 i SC-16). Irynotekan działa również na nowotwory z ekspresją glikoproteiny P (MDR) (białaczki P388 oporne na doksorubicynę i winkrystynę).
Oprócz działania przeciwnowotworowego irynotekanu, najważniejszym działaniem farmakologicznym irynotekanu jest hamowanie acetylocholinesterazy.
Dane kliniczne
W monoterapii w leczeniu drugiej linii przerzutowego raka jelita grubego
Badania kliniczne fazy II/III przeprowadzono na ponad 980 pacjentach z przerzutowym rakiem jelita grubego po niepowodzeniu wcześniejszego leczenia 5-FU, ze schematem dawkowania co 3 tygodnie. Skuteczność irynotekanu oceniano u 765 pacjentów z progresją choroby podczas udokumentowanej terapii 5FU w momencie włączenia do badania.
Nie dotyczy: Nie dotyczy
W badaniach klinicznych fazy II, obejmujących 455 pacjentów leczonych według schematu dawkowania co 3 tygodnie, wskaźnik przeżycia bez progresji choroby po 6 miesiącach wynosił 30%, a mediana przeżycia 9 miesięcy. Mediana czasu do progresji wyniosła 18 tygodni.
Ponadto przeprowadzono nieporównawcze badania II fazy u 304 pacjentów leczonych według schematu tygodniowego, w dawce 125 mg/m2 podawanej we wlewie dożylnym przez 90 minut przez 4 kolejne tygodnie, po których następowały 2 tygodnie odpoczynku. W tych badaniach mediana czasu do wystąpienia progresji wynosiła 17 tygodni, a mediana przeżycia 10 miesięcy. Porównywalny profil bezpieczeństwa zaobserwowano u 193 pacjentów leczonych tygodniowym schematem dawkowania w dawce początkowej 125 mg/m2 w porównaniu ze schematem raz na 3 tygodnie. Średni czas do rozpoczęcia pierwszej ewakuacji płynu wynosił 11 dni.
Terapia skojarzona w leczeniu pierwszego rzutu przerzutowego raka jelita grubego
W terapii skojarzonej z kwasem foliowym i 5-fluorouracylem
Przeprowadzono badanie III fazy leczenia pierwszego rzutu z udziałem 385 pacjentów z rakiem jelita grubego z przerzutami, w których lek podawano co 2 tygodnie (patrz punkt 4.2) lub raz w tygodniu. W leczeniu z podawaniem co 2 tygodnie, pierwszego dnia Irynotekan podaje się w dawce 180 mg/m2 co 2 tygodnie, a następnie wlew FA (200 mg/m2 w postaci 2-godzinnego wlewu dożylnego) i 5-FU (400 mg / m² jako bolus dożylny, a następnie 600 mg / m² jako 22-godzinny wlew dożylny). Drugiego dnia AF i 5-FU podawano w tej samej dawce i według tego samego schematu. W cotygodniowym leczeniu po dawce irynotekanu 80 mg/m² następował wlew FA (500 mg/m² jako 2-godzinny wlew dożylny), a następnie 5-FU (2300 mg/m² jako 24-godzinny wlew dożylny). przez 6 tygodni.
W badaniu terapii skojarzonej z 2 schematami dawkowania opisanymi powyżej, skuteczność chlorowodorku irynotekanu oceniano u 198 leczonych pacjentów:
Irin: Irynotekan
5-FU: 5-fluorouracyl,
AF: kwas folinowy
NS: nieistotne
*: zgodnie z protokołem analizy populacji
W tygodniowym schemacie dawkowania „częstość występowania ciężkiej biegunki wynosiła 44,4% u pacjentów leczonych irynotekanem w skojarzeniu z 5-FU/FA i 25,6% u pacjentów leczonych samym 5-FU/FA. L” częstość występowania ciężkiej neutropenii (neutrofili) liczyć
Ponadto średni czas do określenia pogorszenia stanu sprawności był znacznie dłuższy w grupie leczonej irynotekanem w połączeniu z 5-FU/AF w porównaniu z samą grupą 5-FU/AF (p = 0,046).
W tym badaniu III fazy jakość życia oceniano za pomocą kwestionariusza EORTC QLQ-C30. Czas do wystąpienia ostatecznego pogorszenia zawsze występował później w grupach irynotekanu. Ogólny stan zdrowia/jakość życia były nieco lepsze, aczkolwiek nie znacząco, w grupie leczonej skojarzonym irynotekanem, co potwierdza fakt, że skuteczność skojarzonego irynotekanu można osiągnąć bez pogorszenia jakości życia.
W terapii skojarzonej z cetuksymabem
EMR 62 202-013: To randomizowane badanie u pacjentów z wcześniej nieleczonym rakiem jelita grubego z przerzutami z powodu choroby przerzutowej zostało porównane z połączeniem cetuksymabu i irynotekanu z infuzją 5-fluorouracylu / kwasu folinowego (5-FU / FA) (599 pacjentów) w porównaniu z taka sama chemioterapia bez Cetuksymabu (599 pacjentów). Odsetek pacjentów z nowotworami z genem KRAS typu dzikiego w populacji pacjentów, u których można było ocenić status KRAS, wynosił 64%.
Dane dotyczące skuteczności uzyskane w tym badaniu podsumowano w poniższej tabeli:
CI = przedział ufności, FOLFIRI = irynotekan plus wlew 5-FU / FA, ORR = odsetek obiektywnych odpowiedzi (pacjenci z całkowitą lub częściową odpowiedzią), PFS = czas przeżycia bez choroby
W skojarzeniu z Cetuksymabem po niepowodzeniu leczenia cytotoksycznego, w tym irynotekanu
Skuteczność skojarzenia cetuksymabu i irynotekanu badano w dwóch badaniach klinicznych.Łącznie 356 pacjentów z rakiem jelita grubego z przerzutami wykazującym ekspresję EFFR, u których niedawna terapia łącznie z irynotekanem nie powiodła się, a stan sprawności Karnofsky'ego wynosił co najmniej 60%, podczas gdy większość z nich miał status wydolności Karnofsky'ego > 80%.
EMR 62 202-007: W tym randomizowanym badaniu porównano połączenie cetuksymabu i irintoecanu (218 pacjentów) z samym cetuksymabem (111 pacjentów).
IMCL CP02-9923: To otwarte jednoramienne badanie oceniało terapię skojarzoną u 138 pacjentów.
Dane dotyczące skuteczności z tych badań podsumowano poniżej.
CI = przedział ufności; DCR = wskaźnik kontroli choroby (pacjenci z całkowitą lub częściową odpowiedzią lub chorobą stacjonarną przez co najmniej 6 tygodni); ORR = odsetek obiektywnych odpowiedzi (pacjenci z całkowitą lub częściową odpowiedzią); OS = całkowity czas przeżycia; Przeżycie bez progresji PFS
Pod względem częstości odpowiedzi obiektywnej (ORR), kontroli choroby (DCR) i przeżycia wolnego od choroby (PFS) skuteczność połączenia cetuksymabu i irynotekanu była wyższa niż samego cetuksymabu. na przeżycie całkowite (współczynnik ryzyka 0,91, p = 0,48).
W terapii skojarzonej z bewacyzumabem
W randomizowanym, kontrolowanym badaniu klinicznym III fazy z podwójnie ślepą próbą oceniano bewacyzumab w połączeniu z irynotekanem / 5-FU / FA jako terapię pierwszego rzutu przerzutowego raka jelita grubego (badanie AVD2170g). Dodanie bewacyzumabu do kombinacji irynotekan / 5-FU / FA spowodowało statystycznie istotny wzrost całkowitego czasu przeżycia.Korzyść kliniczna mierzona całkowitym przeżyciem była ewidentna we wszystkich wstępnie określonych podgrupach pacjentów, w tym w podgrupach zdefiniowanych na podstawie wieku. płeć, stan sprawności, lokalizacja guza pierwotnego, liczba zajętych narządów i czas trwania choroby przerzutowej.Patrz także Charakterystyka Produktu Leczniczego Bewacyzumabu.Poniższa tabela podsumowuje wyniki skuteczności z badania AVF2107g.
Dane farmakokinetyczne / farmakodynamiczne
Intensywność głównych działań toksycznych obserwowanych w przypadku chlorowodorku irynotekanu (np. biegunka i neutropenia) jest związana z ekspozycją (pole AUC pod krzywą) na lek macierzysty i metabolit SN-38. Zaobserwowano istotną korelację między toksycznością hematologiczną (zmniejszenie liczby leukocytów i neutrofili w nadir) lub między nasileniem biegunki a wartościami AUC zarówno samego irynotekanu, jak i metabolitu SN-38.
Pacjenci ze zmniejszoną aktywnością UGT1A1: transferaza urydynodifosforanowo-glukuronozylowa 1A1 (UGT1A1) bierze udział w metabolicznej dezaktywacji SN-38, aktywnego metabolitu irynotekanu, do nieaktywnego glukuronidu SN-38 (SN-38G). polimorficzny, co skutkuje zmienną zdolnością metaboliczną między osobnikami Specyficzny wariant genu UGT1A1 obejmuje polimorfizm w regionie promotora znany jako wariant UGT1A1 * 28. Ten wariant i inne wrodzone braki ekspresji UGT1A1 (takie jak Crigler-Najjar i Gilbert) są związane ze zmniejszoną aktywnością tego enzymu.
Dane z metaanalizy wskazują, że osoby z zespołem Criglera-Najjara (typy 1 i 2) lub homozygotyczne pod względem allelu UGT1A1 * 28 (zespół Gilberta) mają zwiększone ryzyko toksyczności hematologicznej (stopień 3 i 4) po podaniu irynotekanu w umiarkowanym lub duże dawki (>150 mg/m²) Nie ustalono związku między genotypem UGT1A1 a występowaniem biegunki wywołanej przez irynotekan.Pacjenci, o których wiadomo, że są homozygotyczni pod względem UGT1A1*28, powinni być leczeni zwykle wskazaną dawką początkową irynotekanu. Należy jednak monitorować tych pacjentów pod kątem toksyczności hematologicznej.U pacjentów, u których wystąpiły objawy toksyczności hematologicznej podczas wcześniejszego leczenia, należy rozważyć zmniejszoną dawkę początkową irynotekanu. powinna opierać się na tolerancji na leczenie pacjenta. (patrz punkty 4.2 i 4.4) Obecnie nie ma wystarczających danych, aby wyciągnąć wnioski na temat klinicznej użyteczności genotypowania UGT1A1.
05.2 "Właściwości farmakokinetyczne -
W badaniu I fazy z udziałem 60 pacjentów stosujących 30-minutowy wlew dożylny według schematu dawkowania od 100 do 750 mg/m2 raz na trzy tygodnie, irynotekan wykazywał dwufazowy lub trójfazowy profil eliminacji.Średni klirens osoczowy wynosił 15 l/h/m², a objętość dystrybucji w stanie standardowym (Vdss) wynosiła 157 l/m² Okres półtrwania w osoczu w pierwszej fazie modelu trójfazowego wynosił 12 minut, w drugiej fazie wynosił 2,5 godziny, a okres półtrwania w końcowej fazie wynosił 14,2 godziny. SN-38 wykazywał dwufazowy profil eliminacji ze średnim okresem półtrwania w końcowej fazie eliminacji wynoszącym 13,8 godziny. Pod koniec wlewu, w zalecanej dawce 350 mg/m², średnie maksymalne stężenia irynotekanu i SN-38 w osoczu wynosiły odpowiednio 7,7 mcg/ml i 56 ng/ml, z odpowiednimi średnimi wartościami pod krzywą (AUC) odpowiednio 34 mcg.h / ml i 451 ng.h / ml. „Szeroką międzyosobniczą zmienność parametrów farmakokinetycznych zaobserwowano zwłaszcza dla SN-38”.
„Analiza farmakokinetyczna irynotekanu” została przeprowadzona w populacji 148 pacjentów z przerzutowym rakiem jelita grubego leczonych różnymi schematami i różnymi dawkami w badaniach II fazy. Parametry farmakokinetyczne obliczone w modelu trójkompartmentowym były bardzo podobne do tych obserwowanych w badaniach fazy I. Wszystkie badania wykazały, że ekspozycja na irynotekan (CPT-11) i SN-38 wzrasta proporcjonalnie do podanej dawki CPT-11; ich farmakokinetyka są niezależne od liczby poprzednich cykli i schematu leczenia.
Wiązanie z białkami osocza in vitro, irynotekanu i SN-38 wynosiły odpowiednio około 65% i 95%.
Bilans masy i badania metaboliczne przeprowadzone z lekiem znakowanym 14-C wykazały, że ponad 50% podanej dożylnie dawki irynotekanu jest wydalane w postaci niezmienionej, 33% jest wydalane z kałem, głównie z żółcią, a 22% z moczem.
Każdy z dwóch szlaków metabolicznych odpowiada za co najmniej 12% dawki:
• Hydroliza za pośrednictwem karboksyloesterazy w celu aktywacji aktywnego metabolitu SN-38. SN-38 jest eliminowany głównie przez glukuronidację i dalej wydalany przez drogi żółciowe i nerkowe (mniej niż 0,5% dawki irynotekanu).glukuronid SN-38 prawdopodobnie jest następnie hydrolizowany w jelicie.
• Utlenianie promowane przez enzym P450 3A skutkujące otwarciem pierścienia zewnętrznego piperydyny z utworzeniem pochodnej kwasu aminopentanowego (PCA) i pochodnej aminy pierwszorzędowej (NPC) (patrz punkt 4.5).
W osoczu główną substancją jest niezmieniony irynotekan, a następnie APC, SN-38-glukuronid i SN-38. Jedynie SN-38 ma znaczący efekt cytotoksyczny.
Klirens irynotekanu jest zmniejszony o około 40% u pacjentów ze stężeniem bilirubiny od 1,5 do 3 razy przekraczającym górną granicę normy. U tych pacjentów dawka irynotekanu 200 mg/m2 powoduje ekspozycję osocza na lek porównywalną do tej, jaką stwierdza się dla 350 mg/m2 u pacjentów z nowotworami z prawidłowymi parametrami wątroby.
05.3 Przedkliniczne dane o bezpieczeństwie -
Wykazano, że irynotekan i SN-38 są mutagenne in vitro w teście aberracji chromosomowych na komórkach CHO oraz in vivo w teście mikrojądrowym myszy. Jednak w teście Amesa okazały się pozbawione jakiegokolwiek potencjału mutagennego.
U szczurów, którym podawano raz w tygodniu przez 13 tygodni maksymalną dawkę 150 mg/m2 (co stanowi mniej niż połowę zalecanej dawki dla ludzi), nie zgłoszono żadnych guzów związanych z leczeniem w ciągu 91 tygodni po zakończeniu terapii.
Badania toksyczności po podaniu jednorazowym i wielokrotnym przeprowadzono na myszach, szczurach i psach. Główne efekty toksyczne zaobserwowano w układzie krwiotwórczym i limfatycznym. U psów zgłaszano opóźnioną biegunkę związaną z ogniskowym zanikiem i martwicą błony śluzowej jelita. Łysienie obserwowano również u psów. Nasilenie tych skutków jest zależne od dawki i odwracalne.
06.0 INFORMACJE FARMACEUTYCZNE -
06.1 Substancje pomocnicze -
Sorbitol (E420)
Kwas mlekowy (E270)
Wodorotlenek sodu i (lub) kwas solny (do ustalenia pH)
Woda do wstrzykiwań
06.2 Niezgodność "-
Tego produktu leczniczego nie wolno mieszać z innymi produktami leczniczymi oprócz wymienionych w punkcie 6.6.
06.3 Okres ważności "-
Okres ważności nieotwartych fiolek wynosi 3 lata.
Fiolki z lekiem Irinotecan do infuzji należy zużyć natychmiast po otwarciu, ponieważ nie zawierają środków konserwujących o działaniu przeciwdrobnoustrojowym.
Stabilność po rozcieńczeniu:
Wykazano chemiczno-fizyczną stabilność podczas stosowania w przypadku glukozy 50 mg/ml (5%) i chlorku sodu 9 mg/ml (0,9%) przez 72 godziny w temperaturze od 2°C do 8°C. Z mikrobiologicznego punktu widzenia produkt należy zużyć natychmiast. Jeśli produkt nie zostanie zużyty natychmiast, za czas i warunki przechowywania przed użyciem odpowiada użytkownik i zwykle nie przekracza on 24 godzin w temperaturze od 2°C do 8°C, chyba że rozcieńczenie odbywa się w warunkach aseptycznych.
06.4 Specjalne środki ostrożności przy przechowywaniu -
Fiolkę przechowywać w oryginalnym opakowaniu. Nie zamrażać.
Fiolki koncentratu chlorowodorku irynotekanu do sporządzania roztworu do infuzji należy chronić przed światłem.
Warunki przechowywania rozcieńczonego produktu leczniczego, patrz punkt 6.3.
06.5 Rodzaj opakowania bezpośredniego i zawartość opakowania -
• 40 mg/2 ml: Jedna fiolka ze szkła Onco-Tain typu I o pojemności 5 ml z korkiem z gumy fluorobutylowej pokrytym od wewnątrz teflonem.
• 100 mg/5 ml: Jedna 5 ml fiolka z brązowego szkła Onco-tain typu I z korkiem z gumy fluorobutylowej pokrytym od wewnątrz teflonem.
• 500 mg / 25 ml: Jedna brązowa fiolka ze szkła Onco-Tain Typ I o pojemności 30 ml, z korkiem z gumy fluorobutylowej pokrytym od wewnątrz teflonem.
Każde opakowanie zawiera jedną fiolkę. Nie wszystkie zatwierdzone i wyróżnione wielkości opakowań mogą być dostępne w obrocie.
Onco-Tain to opatentowany przez Hospira zewnętrzny system ochrony fiolek.
06.6 Instrukcje użytkowania i obsługi -
Przed użyciem roztwór należy rozcieńczyć Opakowania jednorazowego użytku Wszelkie pozostałości znajdujące się w fiolce należy wyrzucić.
Podobnie jak w przypadku innych leków przeciwnowotworowych, wlewy irynotekanu należy przygotowywać i obchodzić się z nimi ostrożnie. Wymagane jest stosowanie okularów, masek i rękawiczek.Kobiety w ciąży nie powinny mieć kontaktu z lekami cytotoksycznymi.
W przypadku kontaktu roztworu koncentratu irynotekanu do infuzji lub roztworu przygotowanego do infuzji ze skórą należy natychmiast przemyć dużą ilością wody z mydłem, a w przypadku kontaktu z błonami śluzowymi natychmiast przemyć wodą.
Przygotowanie do podania wlewu dożylnego: Podobnie jak wszystkie leki do wstrzykiwań, roztwór irynotekanu należy przygotować w warunkach aseptycznych (patrz punkt 6.3).
Jeśli w fiolkach lub roztworze do infuzji obserwuje się tworzenie osadu, produkt należy wyrzucić zgodnie ze standardowymi procedurami szpitalnymi dotyczącymi leków cytotoksycznych.
W warunkach aseptycznych pobrać wymaganą ilość stężonego roztworu irynotekanu z fiolki za pomocą strzykawki z podziałką i wstrzyknąć do worka lub butelki infuzyjnej o pojemności 250 ml zawierającej wyłącznie chlorek sodu 9 mg/ml (0,9%) lub roztwór glukozy 50 mg/ml ( 5%). Następnie należy dokładnie wymieszać napar, ręcznie obracając.
Eliminacja. Wszystkie materiały użyte do rozcieńczenia i podania należy wyrzucić zgodnie ze standardowymi procedurami szpitalnymi mającymi zastosowanie do leków cytotoksycznych.
07.0 POSIADACZ „POZWOLENIA NA DOPUSZCZENIE DO OBROTU” -
Hospira Italia S.r.l.
Przez Orazio, 20/22
80122 Neapol
Włochy
08.0 NUMER POZWOLENIA NA DOPUSZCZENIE DO OBROTU -
Irinotecan Hospira 20 mg/ml koncentrat do sporządzania roztworu do infuzji fiolka 2 ml
A.I.C. n. 037037013
Irinotecan Hospira 20 mg/ml koncentrat do sporządzania roztworu do infuzji fiolka 5 ml
A.I.C. n. 037037025
Irinotecan Hospira koncentrat do sporządzania roztworu do infuzji 20 mg/ml w fiolce 25 ml
A.I.C. n. 037037037
09.0 DATA PIERWSZEGO ZEZWOLENIA LUB PRZEDŁUŻENIA ZEZWOLENIA -
Określenie n. 258 z dnia 19 lipca 2006 r.
Dziennik Urzędowy nr. 178 z 2 sierpnia 2006 r.
10.0 DATA ZMIAN TEKSTU -
02/2014