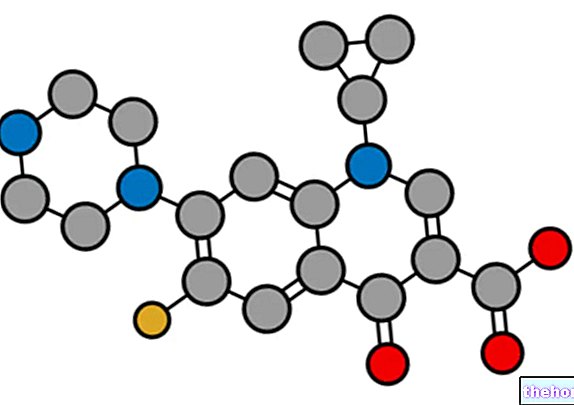
Składniki aktywne: Prawastatyna (sól sodowa prawastatyny)
APLACTIN 20 mg tabletki
APLACTIN 40 mg tabletki
Dlaczego stosuje się alaktynę? Po co to jest?
APLACTIN zawiera prawastatynę, substancję należącą do grupy statyn, leków zdolnych do obniżania poziomu tłuszczu i cholesterolu we krwi. Działanie to jest możliwe dzięki zablokowaniu enzymu ważnego w samej syntezie cholesterolu, zwanego reduktazą HMG-CoA.
APLACTIN jest wskazany u dorosłych w następujących przypadkach:
- Hipercholesterolemia (nadmiar cholesterolu we krwi)
Leczenie pierwotnej (rodzinnej) hipercholesterolemii lub mieszanej dyslipidemii (zmiany ilości tłuszczu we krwi) jako uzupełnienie diety, gdy reakcja na dietę lub inne leczenie nielekowe (np. ćwiczenia fizyczne lub zmniejszenie masy ciała) była niewystarczająca.
- Profilaktyka pierwotna
Zmniejszenie śmiertelności i częstości występowania chorób sercowo-naczyniowych (dotyczących serca i/lub naczyń krwionośnych) u pacjentów z umiarkowaną lub ciężką hipercholesterolemią oraz z wysokim ryzykiem pierwszego incydentu sercowo-naczyniowego (zawał serca, udar), dodatkowo do diety.
- Profilaktyka wtórna
Zmniejszenie śmiertelności i częstości występowania chorób sercowo-naczyniowych u pacjentów, którzy przebyli zawał mięśnia sercowego (śmierć części tkanki serca spowodowana zamknięciem naczynia doprowadzającego krew do serca) lub niestabilną dusznicę bolesną (ból w klatce piersiowej). z powodu tymczasowego zmniejszenia przepływu krwi i tlenu do serca) i którzy mają normalny lub podwyższony poziom cholesterolu, oprócz korygowania innych czynników ryzyka.
- Po przeszczepie
Zmniejszenie hiperlipidemii (wzrost stężenia tłuszczu we krwi) po przeszczepieniu u pacjentów poddawanych leczeniu immunosupresyjnemu (leczeniu zapobiegającemu odrzuceniu przeszczepionego narządu) po przeszczepieniu narządu litego (np. wątroby, trzustki, nerek) (patrz punkt 3 „Jak stosować lek APLACTIN ” i „Inne leki i APLACTIN”).
Przeciwwskazania Kiedy nie należy stosować preparatu Aplactin
Nie bierz APLACTIN
- Jeśli pacjent ma uczulenie na prawastatynę lub którykolwiek z pozostałych składników tego leku (wymienionych w punkcie 6).
- jeśli u pacjenta występuje aktywna choroba wątroby (choroba wątroby) i jeśli u pacjenta występuje wyraźny i trwały wzrost poziomu transaminaz we krwi (enzymów wskazujących na czynność wątroby), który przekracza trzykrotnie maksymalne dozwolone wartości graniczne (patrz „Ostrzeżenia i środki ostrożności”) .
- Jeśli jesteś w ciąży lub karmisz piersią (patrz „Ciąża i karmienie piersią”).
Środki ostrożności dotyczące stosowania Informacje ważne przed przyjęciem leku Aplactin®
Przed rozpoczęciem przyjmowania leku APLACTIN należy omówić to z lekarzem lub farmaceutą.
Przed rozpoczęciem leczenia preparatem APLACTIN należy poinformować lekarza:
- jeśli u pacjenta występuje niewydolność nerek (zaburzenia czynności nerek);
- jeśli u pacjenta występuje niedoczynność tarczycy (zmniejszona czynność tarczycy);
- jeśli u pacjenta występowały wcześniej problemy z toksycznością mięśniową spowodowane „stosowaniem statyn i fibratów (patrz „Inne leki a APLACTIN”) lub innych leków obniżających poziom cholesterolu, takich jak kwas nikotynowy (niacyna);
- jeśli Ty lub ktoś z Twojej rodziny ma dziedziczne zaburzenia mięśni;
- jeśli cierpisz na alkoholizm (uzależnienie od alkoholu);
- jeśli masz ponad 70 lat, zwłaszcza jeśli masz inne czynniki, które mogą predysponować Cię do zaburzeń mięśni;
- jeśli pacjent przyjmuje lub przyjmował w ciągu ostatnich 7 dni lek zwany kwasem fusydowym (stosowany w leczeniu zakażeń bakteryjnych) doustnie lub we wstrzyknięciu; połączenie kwasu fusydowego z preparatem APLACTIN może powodować poważne problemy z mięśniami (rabdomioliza).
W takich przypadkach przed rozpoczęciem leczenia lekarz będzie musiał wykonać badanie krwi w celu oceny poziomu kinazy kreatynowej (CK).
Należy natychmiast poinformować lekarza, jeśli podczas leczenia wystąpią takie objawy, jak ból, napięcie, osłabienie lub skurcze mięśni o nieznanym charakterze, ponieważ do oceny poziomu kinazy kreatynowej (CK) konieczne są badania krwi lub może być konieczne przerwanie leczenia. Lek ten może powodować problemy z mięśniami, takie jak ból mięśni (ból mięśni), miopatia (choroba wpływająca na mięśnie) Rabdomioliza (choroba charakteryzująca się uszkodzeniem włókien mięśniowych), nawet śmiertelna, może wystąpić bardzo rzadko, co może być związane z wtórną niewydolnością nerek (zmiana czynność nerek wynikająca z innych patologii).
Należy również poinformować lekarza lub farmaceutę, jeśli masz stałe osłabienie mięśni. Do zdiagnozowania i leczenia tego schorzenia mogą być potrzebne dodatkowe testy i leki.
Należy przerwać przyjmowanie tego leku i skontaktować się z lekarzem, jeśli wystąpi którykolwiek z poniższych objawów, zwłaszcza jeśli pacjent jest leczony tym lekiem przez długi czas, ponieważ może wystąpić śródmiąższowa choroba płuc (problem z płucami):
- duszność (trudności w oddychaniu);
- suchy kaszel;
- zmęczenie;
- utrata masy ciała i gorączka.
Podczas leczenia tym lekiem lekarz sprawdzi poziom enzymów wytwarzanych przez wątrobę (AST i ALT) i zaleci przerwanie stosowania leku APLACTIN, jeśli poziomy te będą trzykrotnie wyższe od normy i konsekwentnie.
Należy poinformować lekarza o przebytych chorobach wątroby (choroby wątroby) lub o regularnym spożywaniu alkoholu, ponieważ w takich przypadkach należy zachować szczególną ostrożność.
Podczas leczenia tym lekiem może dojść do wzrostu poziomu cukru we krwi (stężenia cukru we krwi), a u niektórych pacjentów z wysokim ryzykiem rozwoju cukrzycy może to spowodować nadmierny wzrost poziomu cukru we krwi (hiperglikemia), tak że wymagane jest leczenie przeciwcukrzycowe.
Twój lekarz będzie uważnie monitorował, jeśli masz wysoki poziom cukru we krwi, trójglicerydów (tłuszczów) i wysokie ciśnienie krwi.
Preparat APLACTIN nie jest odpowiedni, gdy hipercholesterolemia jest spowodowana wysokim poziomem cholesterolu HDL.
Dzieci i młodzież
Nie zaleca się stosowania preparatu APLACTIN u pacjentów w wieku poniżej 18 lat.
Interakcje Jakie leki lub pokarmy mogą zmienić działanie Aplaktyny?
Należy powiedzieć lekarzowi lub farmaceucie, jeśli pacjent przyjmuje, ostatnio przyjmował lub może przyjmować jakiekolwiek inne leki.
Należy poinformować lekarza, jeśli pacjent przyjmuje leki zwane fibratami (np. gemfibrozyl, fenofibrat) i stosowane w celu obniżenia zawartości tłuszczu (cholesterolu) we krwi; jednoczesne stosowanie z preparatem APLACTIN nie jest zalecane, ponieważ może zwiększać ryzyko wystąpienia problemów z mięśniami (patrz „Ostrzeżenia i środki ostrożności"). Lekarz zleci określone badania (kontrola kinazy kreatynowej, poziom CK).
Lek należy przyjmować ostrożnie i porozmawiać z lekarzem, jeśli pacjent przyjmuje następujące leki:
- kolestyramina lub kolestypol (leki stosowane w celu obniżenia poziomu cholesterolu we krwi). Gdy APLACTIN jest przyjmowany jednocześnie z tymi lekami, może zmniejszać jej działanie terapeutyczne. APLACTIN należy przyjmować 1 godzinę przed lub 4 godziny po cholestyramie lub 1 godzinę przed kolestypolem.Aby nie zmniejszać dawki prawastatyny w celach terapeutycznych (patrz punkt 3 „Jak stosować lek APLACTIN”);
- Cyklosporyna. Jednoczesne przyjmowanie cyklosporyny (leku stosowanego w zapobieganiu reakcjom odrzucenia po przeszczepie narządu) i APLACTIN zwiększa ekspozycję organizmu na lek około 4 razy lub więcej;
- Erytromycyna i klarytromycyna (antybiotyki). Leki te mogą prowadzić do wzrostu stężenia prawastatyny we krwi.
Jeśli pacjent przyjmuje lek stosowany w leczeniu i zapobieganiu zakrzepom krwi zwany „antagonistą witaminy K”, przed zastosowaniem leku APLACTIN powinien poinformować o tym lekarza, ponieważ jednoczesne stosowanie antagonistów witaminy K z preparatem APLACTIN może zmienić wyniki badań. antagoniści witaminy K.
Jeśli konieczne jest doustne przyjmowanie kwasu fusydowego w celu leczenia infekcji bakteryjnej, należy tymczasowo przerwać stosowanie tego leku. Lekarz poinformuje pacjenta, kiedy można wznowić leczenie lekiem APLACTIN. Przyjmowanie leku APLACTIN z kwasem fusydynowym może rzadko powodować osłabienie mięśni, pieczenie lub ból (rabdomioliza).Więcej informacji na temat rabdomiolizy, patrz punkt 4 „Możliwe działania niepożądane”.
Ostrzeżenia Ważne jest, aby wiedzieć, że:
Ciąża, karmienie piersią i płodność
Ciąża
Nie należy przyjmować leku APLACTIN w okresie ciąży (patrz „Kiedy nie stosować leku APLACTIN”).
Jeśli w trakcie leczenia preparatem APLACTIN pacjentka zorientuje się, że jest w ciąży lub planuje zajść w ciążę, należy natychmiast poinformować o tym lekarza i przerwać leczenie ze względu na potencjalne ryzyko dla płodu.
Czas karmienia
Nie należy przyjmować leku APLACTIN w okresie karmienia piersią, ponieważ niewielka ilość prawastatyny przenika do mleka matki (patrz „Kiedy nie stosować leku APLACTIN”).
Prowadzenie i używanie maszyn
APLACTIN nie ma wpływu lub ma nieistotny wpływ na zdolność prowadzenia pojazdów i obsługiwania maszyn. Jednak po przyjęciu leku APLACTIN mogą wystąpić zawroty głowy.W takim przypadku należy unikać prowadzenia pojazdów i obsługiwania maszyn.
APLACTIN zawiera laktozę.
Jeśli lekarz poinformował pacjenta, że ma „nietolerancję niektórych cukrów”, przed przyjęciem tego produktu leczniczego należy skontaktować się z lekarzem.
Dawka, sposób i czas podawania Jak stosować Aplactin: dawkowanie
Ten lek należy zawsze stosować zgodnie z zaleceniami lekarza lub farmaceuty. W razie wątpliwości skonsultuj się z lekarzem lub farmaceutą.
Przed rozpoczęciem leczenia preparatem APLACTIN lekarz wykluczy wtórne przyczyny hipercholesterolemii (np. niedoczynność tarczycy, cukrzyca, nadmierne spożycie tłuszczu wraz z dietą).
Przed i podczas leczenia preparatem APLACTIN należy stosować dietę mającą na celu obniżenie poziomu tłuszczów we krwi (standardowa dieta obniżająca stężenie lipidów). Lek APLACTIN należy przyjmować doustnie raz dziennie, najlepiej wieczorem, z posiłkiem lub bez posiłku.
Czas trwania leczenia różni się w zależności od recepty lekarskiej.
Zalecana dawka zmienia się w następujących przypadkach:
- w leczeniu hipercholesterolemii (wysokiego poziomu tłuszczu we krwi) wynosi 10-40 mg raz dziennie.Odpowiedź widoczna jest w ciągu tygodnia, a pełny efekt osiąga się w ciągu czterech tygodni. Lekarz sprawdzi poziom tłuszczu we krwi i dostosuje dawkę na podstawie wyników badań. Maksymalna dzienna dawka to 40 mg.
- w profilaktyce sercowo-naczyniowej (zapobieganie zaburzeniom serca) wynosi 40 mg dziennie.
- w leczeniu po przeszczepieniu narządu zalecana dawka początkowa wynosi 20 mg na dobę, jeśli pacjent jest leczony określonymi lekami (leczenie immunosupresyjne).Lekarz dostosuje dawkę maksymalnie do 40 mg na dobę.
Stosowanie u dzieci i młodzieży
Nie zaleca się stosowania preparatu APLACTIN.
Używaj u osób starszych
Dostosowanie dawki nie jest konieczne u osób w podeszłym wieku, chyba że istnieją predysponujące czynniki ryzyka (patrz „Ostrzeżenia i środki ostrożności”)
Stosowanie u pacjentów z niewydolnością nerek lub wątroby (problemy z nerkami lub wątrobą)
W przypadku umiarkowanej lub ciężkiej niewydolności nerek lub znacznej niewydolności wątroby zalecana dawka początkowa wynosi 10 mg na dobę. Lekarz dostosuje dawkę na podstawie poziomu tłuszczu.
Jednoczesna terapia z innymi lekami
W przypadku jednoczesnego przyjmowania żywicy, tj. leku wiążącego kwasy żółciowe (takiego jak cholestyramina i kolestypol), należy przyjmować lek APLACTIN jedną godzinę przed lub co najmniej cztery godziny po żywicy (patrz „Inne leki i APLACTIN”).
Jeśli pacjent przyjmuje cyklosporynę (lek stosowany w przeszczepianiu narządów) z innymi lekami immunosupresyjnymi lub bez nich, zalecana dawka początkowa leku APLACTIN wynosi 20 mg na dobę.
Zwiększenie dawki do 40 mg powinno odbywać się z zachowaniem ostrożności i pod nadzorem lekarza (patrz „Inne leki i APLACTIN”).
Przedawkowanie Co zrobić w przypadku przyjęcia zbyt dużej dawki leku Aplactin
W przypadku przypadkowego połknięcia/przyjmowania przedawkowania leku APLACTIN należy natychmiast powiadomić lekarza lub udać się do najbliższego szpitala.
W przypadku dalszych pytań dotyczących stosowania tego leku należy zwrócić się do lekarza lub farmaceuty.
Skutki uboczne Jakie są skutki uboczne Aplactin
Jak każdy lek, lek ten może powodować działania niepożądane, chociaż nie u każdego one wystąpią.
Główne skutki uboczne:
- ból mięśni (mialgia), ból stawów (artralgia), kurcze mięśni, osłabienie mięśni, duże stężenie substancji wytwarzanej przez mięśnie (kinaza kreatynowa, CK);
- podwyższony poziom enzymów wątrobowych (transaminazy w surowicy).
Podczas badań klinicznych i po wprowadzeniu preparatu APLACTIN do obrotu zgłaszano również następujące działania niepożądane:
Niezbyt częste działania niepożądane (mogą wystąpić u 1 na 100 osób)
- zawroty głowy, ból głowy (ból głowy);
- zaburzenia snu, w tym bezsenność i koszmary;
- zaburzenia widzenia, w tym niewyraźne widzenie i podwójne widzenie;
- zaburzenia trawienia i pieczenia, ból brzucha, nudności, wymioty, zaparcia, biegunka, wzdęcia;
- swędzenie, wysypka, pokrzywka, zmiany skóry głowy i włosów, w tym wypadanie włosów;
- trudności w oddawaniu moczu (dyzuria), częste oddawanie niewielkich ilości moczu (częstomocz) i powtarzające się parcie na mocz podczas nocnego odpoczynku (nokturia);
- dysfunkcje seksualne;
- zmęczenie.
Bardzo rzadkie działania niepożądane (mogą wystąpić nie częściej niż u 1 na 10 000 pacjentów)
- polineuropatia obwodowa (choroba zajmująca wiele nerwów), zwłaszcza przy długotrwałym leczeniu, oraz parestezje (zmniejszona wrażliwość części ciała);
- reakcje nadwrażliwości, takie jak anafilaksja, obrzęk naczynioruchowy, zespół toczniopodobny;
- zapalenie trzustki (zapalenie trzustki).
- żółtaczka (zażółcenie skóry), zapalenie wątroby (zapalenie wątroby) i piorunująca martwica wątroby;
- rabdomioliza (choroba charakteryzująca się uszkodzeniem włókien mięśniowych), która może być związana z ostrą niewydolnością nerek wtórną do mioglobinurii (obecność mioglobiny w moczu) i miopatią (zaburzenia mięśni) (patrz „Ostrzeżenia i środki ostrożności”).
Izolowane skutki uboczne
- zaburzenia ścięgien, czasami powikłane zerwaniem.
Działania niepożądane o nieznanej częstotliwości (której częstości nie można określić na podstawie dostępnych danych)
- ciągłe osłabienie mięśni (miopatia martwicza o podłożu immunologicznym).
Działania niepożądane związane z klasą statyn
- koszmary
- utrata pamięci;
- depresja;
- choroba śródmiąższowa płuc (choroba charakteryzująca się zmianami w tkance wyściełającej pęcherzyki płucne, która może objawiać się problemami z oddychaniem, takimi jak uporczywy kaszel i (lub) duszność), w wyjątkowych przypadkach, zwłaszcza w przypadku długotrwałego leczenia (patrz „Ostrzeżenia i środki ostrożności” );
- cukrzyca, częstość zależy od obecności lub braku czynników ryzyka (glikemia na czczo ≥5,6 mmol/l, BMI>30 kg/m2, podwyższone stężenie triglicerydów, nadciśnienie w wywiadzie);
- zapalenie skórno-mięśniowe (stan charakteryzujący się „stanem zapalnym mięśni i skóry).
Przestrzeganie instrukcji zawartych w ulotce dołączonej do opakowania zmniejsza ryzyko wystąpienia działań niepożądanych.
Zgłaszanie skutków ubocznych
Jeśli wystąpią jakiekolwiek objawy niepożądane, w tym wszelkie możliwe działania niepożądane niewymienione w tej ulotce, należy porozmawiać z lekarzem lub farmaceutą. Działania niepożądane można również zgłaszać bezpośrednio za pośrednictwem krajowego systemu zgłaszania pod adresem http://www.agenziafarmaco.gov.it/it/responsabili Zgłaszanie działań niepożądanych może pomóc w uzyskaniu większej ilości informacji na temat bezpieczeństwa stosowania tego leku.
Wygaśnięcie i przechowywanie
Lek należy przechowywać w miejscu niewidocznym i niedostępnym dla dzieci.
Nie stosować tego leku po upływie terminu ważności zamieszczonego na opakowaniu po „EXP”.
Termin ważności odnosi się do ostatniego dnia tego miesiąca oraz do produktu w nienaruszonym opakowaniu, prawidłowo przechowywanego.
Przechowywać lek w temperaturze poniżej 30°C.
Przechowywać w oryginalnym opakowaniu.
Nie należy wyrzucać żadnych leków do kanalizacji ani domowych pojemników na odpadki. Należy zapytać farmaceutę, jak usunąć leki, których się już nie używa.Pomoże to chronić środowisko.
Termin ">Inne informacje
Co zawiera lek APLACTIN
APLACTIN 20 mg tabletki
Jedna tabletka 20 mg zawiera:
aktywnym składnikiem jest sól sodowa prawastatyny 20 mg.
Pozostałe składniki to: laktoza jednowodna, poliwinylopirolidon, celuloza mikrokrystaliczna, kroskarmeloza sodowa, stearynian magnezu, tlenek magnezu, żółty tlenek żelaza (E172).
APLACTIN 40 mg tabletki
Jedna tabletka 40 mg zawiera:
aktywnym składnikiem jest sól sodowa prawastatyny 40 mg.
Pozostałe składniki to: laktoza jednowodna, poliwinylopirolidon, celuloza mikrokrystaliczna, kroskarmeloza sodowa, stearynian magnezu, tlenek magnezu, żółty tlenek żelaza (E172).
Opis wyglądu leku APLACTIN i co zawiera opakowanie
APLACTIN 20 mg tabletki
Każde opakowanie zawiera 10 tabletek po 20 mg
APLACTIN 40 mg tabletki
Każde opakowanie zawiera 14 tabletek po 40 mg
Ulotka pakietu źródłowego: AIFA (Włoska Agencja Leków). Treść opublikowana w styczniu 2016 r. Przedstawione informacje mogą być nieaktualne.
Aby mieć dostęp do najbardziej aktualnej wersji, warto wejść na stronę AIFA (Włoskiej Agencji Leków). Zastrzeżenie i przydatne informacje.
01.0 NAZWA PRODUKTU LECZNICZEGO -
TABLETKI APLACTIN 20 MG
02.0 SKŁAD JAKOŚCIOWY I ILOŚCIOWY -
Każda tabletka zawiera 20 mg soli sodowej prawastatyny.
Substancje pomocnicze o znanym działaniu: laktoza jednowodna
Pełny wykaz substancji pomocniczych, patrz punkt 6.1.
03.0 POSTAĆ FARMACEUTYCZNA -
Tablet.
04.0 INFORMACJE KLINICZNE -
04.1 Wskazania terapeutyczne -
APLACTIN jest wskazany u dorosłych w następujących przypadkach:
Hipercholesterolemia
Leczenie hipercholesterolemii pierwotnej lub dyslipidemii mieszanej, dodatkowo do diety, gdy odpowiedź na dietę lub inne leczenie niefarmakologiczne (np. ćwiczenia, zmniejszenie masy ciała) jest niewystarczająca.
Profilaktyka pierwotna
Zmniejszenie śmiertelności i zachorowalności z przyczyn sercowo-naczyniowych u pacjentów z umiarkowaną lub ciężką hipercholesterolemią oraz z wysokim ryzykiem pierwszego incydentu sercowo-naczyniowego jako uzupełnienie diety (patrz punkt 5.1).
Profilaktyka wtórna
Zmniejszenie śmiertelności i zachorowalności z przyczyn sercowo-naczyniowych u pacjentów po przebytym zawale mięśnia sercowego lub niestabilnej dławicy piersiowej oraz z prawidłowym lub podwyższonym stężeniem cholesterolu, jako uzupełnienie korekty innych czynników ryzyka (patrz punkt 5.1).
Po przeszczepie
Zmniejszenie hiperlipidemii po przeszczepieniu u pacjentów poddawanych leczeniu immunosupresyjnemu po przeszczepieniu narządu litego (patrz punkty 4.2, 4.5 i 5.1).
04.2 Dawkowanie i sposób podawania -
Przed rozpoczęciem leczenia preparatem APLACTIN należy wykluczyć wtórne przyczyny hipercholesterolemii, a pacjenci powinni być objęci standardową dietą hipolipemizującą, aby kontynuować leczenie.
APLACTIN podaje się doustnie raz na dobę, najlepiej wieczorem, z posiłkiem lub bez posiłku.
Hipercholesterolemia: zalecany zakres dawkowania wynosi 10-40 mg przy jednorazowym podawaniu na dobę Odpowiedź terapeutyczna jest widoczna w ciągu jednego tygodnia, a pełny efekt określonej dawki uzyskuje się w ciągu czterech tygodni, dlatego należy przeprowadzać okresowe oceny profilu lipidowego. i odpowiednio dostosować dawkowanie.Maksymalna dawka dobowa wynosi 40 mg.
Zapobieganie chorobom sercowo-naczyniowym: We wszystkich badaniach klinicznych dotyczących zapobiegania zachorowalności i umieralności jedyna badana dawka początkowa i podtrzymująca wynosiła 40 mg na dobę.
Dawkowanie po przeszczepie: U pacjentów leczonych immunosupresyjnie po przeszczepieniu narządu zalecana jest dawka początkowa 20 mg na dobę (patrz punkt 4.5).
Na podstawie odpowiedzi parametrów lipidowych dawkę można dostosować do 40 mg pod ścisłym nadzorem lekarza (patrz punkt 4.5).
Dzieci: Dokumentacja dotycząca skuteczności i bezpieczeństwa stosowania u pacjentów w wieku poniżej 18 lat jest ograniczona, dlatego nie zaleca się stosowania preparatu APLACTIN u tych pacjentów.
Pacjenci w podeszłym wieku: Nie ma konieczności dostosowania dawki u tych pacjentów, chyba że istnieją predysponujące czynniki ryzyka (patrz punkt 4.4).
Zaburzenia czynności nerek lub wątroby: U pacjentów z umiarkowanymi lub ciężkimi zaburzeniami czynności nerek lub ze znacznymi zaburzeniami czynności wątroby zaleca się dawkę początkową 10 mg na dobę. Dawkowanie należy dostosować w zależności od odpowiedzi parametrów lipidowych i pod nadzorem lekarza.
Terapia skojarzona: Obniżające stężenie lipidów działanie preparatu APLACTIN na poziom cholesterolu całkowitego i cholesterolu LDL nasila się, gdy podaje się go w skojarzeniu z żywicą sekwestrującą kwasy żółciowe (np. cholestyramina, kolestypol). APLACTIN należy podawać 1 godzinę przed lub co najmniej 4 godziny po żywicy (patrz punkt 4.5).
W przypadku pacjentów otrzymujących cyklosporynę, z innymi lekami immunosupresyjnymi lub bez, leczenie należy rozpocząć od dawki 20 mg prawastatyny raz na dobę i ostrożnie zwiększać dawkę do 40 mg (patrz punkt 4.5).
04.3 Przeciwwskazania -
- Nadwrażliwość na substancję czynną lub na którąkolwiek substancję pomocniczą wymienioną w punkcie 6.1
- Czynne hepatopatie, w tym utrzymujące się niewyjaśnione zwiększenie aktywności aminotransferaz w surowicy przekraczające trzykrotnie górną granicę normy (patrz punkt 4.4).
- Ciąża i laktacja (patrz punkt 4.6).
04.4 Specjalne ostrzeżenia i odpowiednie środki ostrożności dotyczące stosowania -
Prawastatyny nie badano u pacjentów z homozygotyczną hipercholesterolemią rodzinną.Leczenie nie jest odpowiednie, gdy hipercholesterolemia jest spowodowana podwyższonym poziomem cholesterolu HDL.
Podobnie jak w przypadku innych inhibitorów reduktazy HMG-CoA, skojarzenie prawastatyny z fibratami nie jest zalecane (patrz punkt 4.5).
Zaburzenia wątroby: Podobnie jak w przypadku innych leków hipolipemizujących, zgłaszano umiarkowane zwiększenie aktywności aminotransferaz wątrobowych. W większości przypadków poziomy transaminaz wątrobowych powracały do wartości wyjściowych bez konieczności przerywania leczenia. Szczególną ostrożność należy zachować u pacjentów, u których dochodzi do zwiększenia aktywności transaminaz, a leczenie należy przerwać, jeśli zwiększenie aktywności aminotransferazy alaninowej (AlAT) i aminotransferazy asparaginianowej (AspAT) trzykrotnie przekracza górną granicę normy i utrzymuje się.
Należy zachować ostrożność podczas podawania prawastatyny pacjentom z chorobą wątroby lub alkoholizmem w wywiadzie.
Zaburzenia mięśni: Podobnie jak w przypadku innych inhibitorów reduktazy HMG-CoA (statyn), prawastatyna była związana z wystąpieniem bólu mięśni, miopatii i bardzo rzadko rabdomiolizy. Miopatię należy rozważyć u wszystkich pacjentów leczonych statynami, u których występują objawy mięśniowe o nieznanym charakterze, takie jak ból lub napięcie, osłabienie lub skurcze mięśni. W takich przypadkach należy sprawdzić poziom kinazy kreatynowej (CK) (patrz niżej). Leczenie statynami należy czasowo przerwać, jeśli poziom CK jest >5 razy większy niż GGN lub w przypadku wystąpienia ciężkich objawów klinicznych. Bardzo rzadko (w około 1 przypadku na 100 000 pacjento-lat) wystąpiła rabdomioliza z wtórną niewydolnością nerek lub bez niej. Rabdomioliza jest ostrą, potencjalnie śmiertelną chorobą mięśni szkieletowych, która może rozwinąć się w dowolnym momencie leczenia i charakteryzuje się masowym zniszczeniem mięśni związanym ze znacznym wzrostem CK (zwykle >30 lub 40 razy powyżej górnej granicy normy), co prowadzi do mioglobinurii .
Ryzyko miopatii związanej ze stosowaniem statyn wydaje się być zależne od ekspozycji i dlatego może różnić się w zależności od indywidualnej charakterystyki leku (ze względu na różnice w lipofilności i farmakokinetyce), w tym dawkowania i potencjalnej interakcji leków. Chociaż nie ma przeciwwskazań dotyczących mięśni do przepisywania statyn, niektóre czynniki predysponujące mogą zwiększać ryzyko toksyczności mięśniowej i dlatego uzasadniają „dokładną ocenę stosunku korzyści do ryzyka i szczególne monitorowanie kliniczne. U takich pacjentów kontrola CK jest wskazane przed rozpoczęciem leczenia statynami (patrz poniżej).
Ryzyko i nasilenie zaburzeń mięśniowych podczas terapii statynami zwiększa się przy jednoczesnym podawaniu leków wchodzących w interakcje. Niekiedy stosowanie samych fibratów wiąże się z miopatią, jednak na ogół należy unikać łącznego stosowania statyn z fibratami. Należy zachować ostrożność podczas jednoczesnego podawania statyn i kwasu nikotynowego. Opisywano również zwiększenie częstości występowania miopatii u pacjentów otrzymujących inne statyny w skojarzeniu z inhibitorami metabolizmu cytochromu P450. Może to wynikać z interakcji farmakokinetycznych, które nie zostały udokumentowane dla prawastatyny (patrz punkt 4.5). objawy mięśniowe na ogół ustępują po przerwaniu leczenia.
Poziomy kinaz kreatynowych i ich interpretacja: Okresowe monitorowanie kinazy kreatynowej (CK) lub innych enzymów mięśniowych nie jest zalecane u bezobjawowych pacjentów leczonych statynami. Zaleca się jednak monitorowanie CK przed rozpoczęciem leczenia statynami u pacjentów ze specyficznymi czynnikami predysponującymi oraz u pacjentów, u których podczas leczenia statynami wystąpiły objawy mięśniowe, jak opisano poniżej. Jeśli wyjściowe poziomy CK są znacząco podwyższone (>5 razy powyżej górnych granic normy), należy je ponownie zmierzyć 5 do 7 dni później w celu potwierdzenia wyników.
Po zmierzeniu poziomy CK należy interpretować w kontekście innych potencjalnych czynników, które mogą powodować przejściowe uszkodzenia mięśni, takich jak forsowne ćwiczenia lub urazy mięśni.
Przed rozpoczęciem leczeniaNależy zachować ostrożność u pacjentów z czynnikami predysponującymi, takimi jak niewydolność nerek, niedoczynność tarczycy, wcześniejsza toksyczne działanie na mięśnie statyn lub fibratów, dziedziczne zaburzenia mięśniowe lub alkoholizm w wywiadzie osobistym lub rodzinnym. W takich przypadkach przed rozpoczęciem terapii należy zmierzyć poziom CK. U osób powyżej 70. roku życia należy również rozważyć pomiar aktywności CK przed rozpoczęciem leczenia, zwłaszcza w przypadku obecności innych czynników predysponujących w tej populacji. Jeśli wyjściowe poziomy CK są znacząco podwyższone (>5 razy powyżej górnej granicy normy), leczenia nie należy rozpoczynać, a poziomy należy ponownie zmierzyć po 5 i 7 dniach. Wyjściowe poziomy CK mogą być również przydatne jako odniesienie w przypadku późniejszego wzrostu podczas leczenia statynami.
W trakcie leczenia: Pacjentom należy doradzić, aby niezwłocznie zgłaszali wystąpienie bólu mięśni, napięcia, osłabienia lub skurczów o nieznanym charakterze. W takich przypadkach należy zmierzyć poziom CK. W przypadku wykrycia znacznie podwyższonego poziomu CK (>5-krotność górnej granicy normy) leczenie statynami należy przerwać. Należy również rozważyć przerwanie leczenia, jeśli objawy mięśniowe są ciężkie i powodują dyskomfort w ciągu dnia, nawet jeśli wzrost CK utrzymuje się? 5-krotność górnych granic normy. Jeśli objawy ustąpią, a aktywność CK powróci do normy, można rozważyć ponowne włączenie leczenia statynami w mniejszej dawce i pod ścisłą kontrolą. W przypadku podejrzenia dziedzicznej choroby mięśniowej u takich pacjentów nie zaleca się ponownego stosowania statyn.
Odnotowano bardzo rzadkie przypadki miopatii martwiczej o podłożu immunologicznym (IMNM) w trakcie lub po leczeniu niektórymi statynami. Klinicznie IMNM charakteryzuje się utrzymującym się osłabieniem mięśni proksymalnych i podwyższoną aktywnością kinazy kreatynowej w surowicy, które utrzymują się pomimo przerwania leczenia statynami.
Prawastatyny nie należy podawać jednocześnie z kwasem fusydynowym w postaci ogólnoustrojowej ani w ciągu 7 dni od zakończenia leczenia kwasem fusydowym. Zgłaszano przypadki rabdomiolizy (w tym niektóre zgony) u pacjentów leczonych kwasem fusydowym i statynami w skojarzeniu (patrz punkt 4.5). Pacjentowi należy zalecić, aby niezwłocznie skonsultował się z lekarzem w przypadku wystąpienia objawów osłabienia mięśni, bólu lub tkliwości.
Leczenie statynami można wznowić po 7 dniach od podania ostatniej dawki kwasu fusydowego.
W wyjątkowych okolicznościach, gdy wymagane jest przedłużone ogólnoustrojowe leczenie kwasem fusydowym, na przykład w przypadku ciężkich zakażeń, potrzebę równoczesnego podawania prawastatyny i kwasu fusydowego należy rozważać wyłącznie indywidualnie i pod ścisłą kontrolą lekarską. nadzór.
Choroba śródmiąższowa płuc: Zgłaszano wyjątkowe przypadki śródmiąższowej choroby płuc w przypadku niektórych statyn, zwłaszcza w przypadku długotrwałego leczenia (patrz punkt 4.8). Objawy mogą obejmować duszność, kaszel bez odkrztuszania i pogorszenie ogólnego stanu zdrowia (zmęczenie, utrata masy ciała i gorączka). Jeśli podejrzewa się, że u pacjenta rozwinęła się śródmiąższowa choroba płuc, należy przerwać leczenie statynami.
Cukrzyca: Niektóre dowody sugerują, że statyny, jako efekt klasowy, zwiększają stężenie glukozy we krwi, au niektórych pacjentów, u których występuje wysokie ryzyko rozwoju cukrzycy, mogą wywoływać poziom hiperglikemii, tak że odpowiednie jest leczenie przeciwcukrzycowe. Ryzyko to jednak przewyższa zmniejszenie ryzyka naczyniowego przy stosowaniu statyn i dlatego nie powinno być powodem do przerwania leczenia.Pacjenci z grupy ryzyka (stężenie glukozy na czczo 5,6 - 6,9 mmol/l, BMI > 30 kg/m², podwyższone stężenie triglicerydów, nadciśnienie) należy monitorować klinicznie i biochemicznie zgodnie z wytycznymi krajowymi.
Ważne informacje o niektórych składnikach:
Lek zawiera laktozę, dlatego pacjenci z rzadką dziedziczną nietolerancją galaktozy, niedoborem laktazy typu Lapp lub zespołem złego wchłaniania glukozy-galaktozy nie powinni przyjmować tego leku.
04.5 Interakcje z innymi produktami leczniczymi i inne formy interakcji -
Fibraty: Stosowanie samych fibratów jest czasami związane z miopatią.Wykryto zwiększone ryzyko wystąpienia działań niepożądanych ze strony mięśni, w tym rabdomiolizy, w przypadku ich jednoczesnego podawania z innymi statynami. Tych działań niepożądanych nie można wykluczyć w przypadku stosowania prawastatyny, dlatego należy zasadniczo unikać jednoczesnego stosowania prawastatyny i fibratów (np. gemfibrozylu, fenofibratu) (patrz punkt 4.4). Jeśli takie połączenie zostanie uznane za konieczne, u pacjentów stosujących ten schemat wymagane jest uważne monitorowanie kliniczne i kontrola poziomu CK.
Kolestyramina/kolestypol: Podczas jednoczesnego podawania obserwowano około 40 do 50% zmniejszenie biodostępności prawastatyny. Podawanie prawastatyny 1 godzinę przed lub 4 godziny po cholestyramie lub 1 godzinę przed kolestypolem nie powodowało klinicznie istotnego zmniejszenia biodostępności lub działania terapeutycznego prawastatyny (patrz punkt 4.2).
Cyklosporyna: Jednoczesne podawanie prawastatyny i cyklosporyny prowadzi do około 4-krotnego zwiększenia ogólnoustrojowej ekspozycji na prawastatynę.Jednak u niektórych pacjentów zwiększenie ekspozycji na prawastatynę może być większe.Zaleca się monitorowanie kliniczne i biochemiczne pacjentów. kombinacji (patrz punkt 4.2).
Antagoniści witaminy K: Podobnie jak w przypadku innych inhibitorów reduktazy HMG-CoA, rozpoczęcie leczenia lub zwiększenie dawki prawastatyny u pacjentów jednocześnie leczonych inhibitorami witaminy K (np. warfaryną lub innymi antykoagulantami kumaryny) może spowodować zwiększenie Międzynarodowego Znormalizowanego Współczynnika Współczynnik znormalizowany). Z drugiej strony przerwanie lub zmniejszenie dawki prawastatyny może skutkować zmniejszeniem wartości INR. W takich sytuacjach konieczne jest odpowiednie monitorowanie INR.
Parametry biodostępności prawastatyny w stanie stacjonarnym nie uległy zmianie po podaniu warfaryny.
Leki metabolizowane przez cytochrom P450: Prawastatyna nie jest metabolizowana w istotnym stopniu metabolicznym przez kompleks cytochromu P450. Z tego powodu leki metabolizowane przez układ cytochromu P450 lub jego inhibitory mogą być dodawane do stabilnego schematu leczenia prawastatyną bez powodowania znaczących zmian stężenia prawastatyny w osoczu, co zaobserwowano w przypadku innych statyn. Brak istotnych interakcji farmakokinetycznych z prawastatyną został wykazany w szczególności dla kilku substancji, szczególnie tych, które są substratami/inhibitorami CYP3A4, takich jak diltiazem, werapamil, itrakonazol, ketokonazol, inhibitory proteazy, sok grejpfrutowy i inhibitory CYP2C9 (np. flukonazol).
Statystycznie istotny wzrost wartości AUC prawastatyny (70%) i Cmax (121%) zaobserwowano w jednym z dwóch badań interakcji z prawastatyną i erytromycyną. Statystycznie istotny wzrost AUC (110%) i Cmax (127%) zaobserwowano w podobnym badaniu z klarytromycyną.Chociaż są to niewielkie zmiany, należy zachować ostrożność podczas łączenia prawastatyny z erytromycyną lub klarytromycyną.
Kwas fusydowy: Ryzyko miopatii, w tym rabdomiolizy, może być zwiększone przez jednoczesne podawanie kwasu fusydowego i statyn. Mechanizm tej interakcji (czy jest to farmakodynamiczny, farmakokinetyczny, czy oba) jest nadal nieznany. Istnieją doniesienia o rabdomiolizie (w tym niektórych zgonach) u pacjentów leczonych tym połączeniem.
Jeśli konieczne jest leczenie ogólnoustrojowe kwasem fusydowym, leczenie prawastatyną należy przerwać na czas leczenia kwasem fusydowym. Patrz także punkt 4.4.
Inne leki: Nie stwierdzono statystycznie istotnych różnic w biodostępności w badaniach interakcji, gdy prawastatyna podawana jest z kwasem acetylosalicylowym, lekami zobojętniającymi sok żołądkowy (przyjętymi 1 godzinę przed prawastatyną), kwasem nikotynowym lub probukolem.
04.6 Ciąża i karmienie piersią -
Ciąża Prawastatyna jest przeciwwskazana w czasie ciąży i powinna być podawana kobietom w wieku rozrodczym tylko wtedy, gdy zajście w ciążę jest bardzo mało prawdopodobne i gdy zostały poinformowane o potencjalnym ryzyku. W przypadku planowania lub ustalenia ciąży należy niezwłocznie poinformować lekarza i przerwać leczenie prawastatyną ze względu na potencjalne ryzyko dla płodu.
Laktacja: niewielka ilość prawastatyny przenika do mleka ludzkiego, dlatego prawastatyna jest przeciwwskazana w okresie karmienia piersią (patrz punkt 4.3).
04.7 Wpływ na zdolność prowadzenia pojazdów i obsługiwania maszyn -
Prawastatyna nie ma wpływu lub wywiera nieistotny wpływ na zdolność prowadzenia pojazdów i obsługiwania maszyn. Jednak podczas prowadzenia pojazdów lub obsługiwania maszyn należy wziąć pod uwagę, że podczas leczenia mogą wystąpić zawroty głowy.
04.8 Działania niepożądane -
Częstość działań niepożądanych jest klasyfikowana zgodnie z następującą konwencją: bardzo często (≥1 / 10); często (≥1/100,
Badania kliniczne: APLACTIN w dawce 40 mg badano w siedmiu randomizowanych, podwójnie zaślepionych, kontrolowanych placebo badaniach klinicznych z udziałem ponad 21 000 pacjentów leczonych prawastatyną (N = 10 764) lub placebo (N = 10719), co stanowiło ponad 47 000 pacjentów- lat ekspozycji na prawastatynę. Ponad 19 000 pacjentów było obserwowanych przez medianę 4,8 ± 5,9 lat.
Zgłoszono następujące działania niepożądane leku; żadna nie wystąpiła z częstością przekraczającą 0,3% w grupie prawastatyny w porównaniu z grupą placebo.
Zaburzenia układu nerwowego:
Niezbyt często: zawroty głowy, ból głowy, zaburzenia snu, w tym bezsenność i koszmary senne
Zaburzenia oka:
Niezbyt często: zaburzenia widzenia (w tym niewyraźne widzenie i podwójne widzenie)
Zaburzenia żołądkowo-jelitowe:
Niezbyt często: niestrawność/pieczenie, ból brzucha, nudności/wymioty, zaparcia, biegunka, wzdęcia
Zaburzenia skóry i tkanki podskórnej:
Niezbyt często: świąd, wysypka, pokrzywka, zmiany skóry głowy/włosów (w tym łysienie)
Zaburzenia nerek i dróg moczowych:
Niezbyt często: zaburzenia oddawania moczu (w tym bolesne oddawanie moczu, częstomocz, nokturia)
Choroby układu rozrodczego i piersi:
Niezbyt często: zaburzenia seksualne
Zaburzenia ogólne i stany w miejscu podania:
Niezbyt często: zmęczenie
Zdarzenia o szczególnym znaczeniu klinicznym
Zaburzenia mięśniowo-szkieletowe i tkanki łącznejW badaniach klinicznych zgłaszano wpływ na mięśnie szkieletowe, np.: bóle mięśniowo-szkieletowe, w tym bóle stawów, skurcze mięśni, bóle mięśni, osłabienie mięśni i podwyższony poziom CK. Odsetek bólu mięśni (1,4% prawastatyna vs 1,4% placebo) i osłabienia mięśni (0,1% prawastatyna vs 3 razy GGN i >10 razy GGN w CARE, WOSCOPS i LIPID-y są podobne w grupach placebo (1,6% prawastatyna vs 1,6%). odpowiednio placebo i 1,0% prawastatyna vs 1,0% placebo) (patrz punkt 4.4).
Zaburzenia wątroby i dróg żółciowych: zgłaszano zwiększenie aktywności aminotransferaz w surowicy. W trzech długoterminowych badaniach klinicznych kontrolowanych placebo, CARE, WOSCOPS i LIPID, wyraźne zmiany w poziomach ALT i AST (> 3-krotność GGN) występowały z podobną częstością (≤ 1,2%) w obu grupach leczenia.
Doświadczenie postmarketingowe
Oprócz powyższego od czasu wprowadzenia prawastatyny do obrotu zgłaszano następujące działania niepożądane:
Zaburzenia układu nerwowego
Bardzo rzadko: polineuropatia obwodowa, szczególnie po długotrwałym stosowaniu, parestezje
Zaburzenia układu odpornościowego
Bardzo rzadko: reakcje nadwrażliwości: anafilaksja, obrzęk naczynioruchowy, zespół toczniopodobny
Zaburzenia żołądkowo-jelitowe
Bardzo rzadko: zapalenie trzustki
Zaburzenia wątroby i dróg żółciowych
Bardzo rzadko: żółtaczka, zapalenie wątroby, piorunująca martwica wątroby
Zaburzenia skóry i tkanki podskórnej
Zapalenie skórno-mięśniowe
Zaburzenia mięśniowo-szkieletowe i tkanki łącznej
Bardzo rzadko: rabdomioliza, która może być związana z ostrą niewydolnością nerek wtórną do mioglobinurii, miopatia (patrz punkt 4.4)
Pojedyncze przypadki zaburzeń ścięgien, czasem powikłanych zerwaniem.
Częstość nieznana: miopatia martwicza o podłożu immunologicznym (patrz punkt 4.4).
Zgłaszano również następujące działania niepożądane związane ze stosowaniem statyn:
Efekty klas
• Koszmary
• Utrata pamięci
• Depresja
• wyjątkowe przypadki śródmiąższowej choroby płuc, zwłaszcza w leczeniu długotrwałym (patrz punkt 4.4)
• Cukrzyca: częstość zależy od obecności lub braku czynników ryzyka (stężenie glukozy na czczo ≥5,6 mmol/l, BMI>30 kg/m², podwyższony poziom trójglicerydów, nadciśnienie w wywiadzie).
Zgłaszanie podejrzewanych działań niepożądanych
Zgłaszanie podejrzewanych działań niepożądanych występujących po dopuszczeniu produktu leczniczego do obrotu jest ważne, ponieważ umożliwia ciągłe monitorowanie bilansu korzyści/ryzyka stosowania produktu leczniczego. Osoby należące do fachowego personelu medycznego są proszone o zgłaszanie wszelkich podejrzewanych działań niepożądanych za pośrednictwem krajowego systemu zgłaszania. www.agenziafarmaco.gov.it / it / odpowiedzialny
04.9 Przedawkowanie -
Dotychczasowe doświadczenia z przedawkowaniem prawastatyny są ograniczone. W przypadku przedawkowania nie ma specyficznego leczenia. W takim przypadku pacjent powinien być leczony objawowo i odpowiednimi środkami podtrzymującymi.
05.0 WŁAŚCIWOŚCI FARMAKOLOGICZNE -
05.1 "Właściwości farmakodynamiczne -
Grupa farmakoterapeutyczna: leki obniżające stężenie lipidów, leki obniżające stężenie cholesterolu i triglicerydów, inhibitory reduktazy HMG-CoA, kod ATC: C10AA03
Mechanizm akcji
Prawastatyna jest konkurencyjnym inhibitorem reduktazy 3-hydroksy-3-metyloglutarylo-koenzymu A (HMG-CoA), enzymu, który katalizuje wczesny pasaż, który ogranicza tempo biosyntezy cholesterolu i wywołuje efekt obniżania poziomu lipidów na dwa sposoby. , poprzez swoiste i odwracalne kompetycyjne hamowanie reduktazy HMG-CoA, prawastatyna powoduje niewielkie zmniejszenie wewnątrzkomórkowej syntezy cholesterolu. Prowadzi to do wzrostu liczby receptorów LDL na powierzchni komórki oraz nasilenia katabolizmu za pośrednictwem receptorów i eliminacji krążącego cholesterolu LDL.
Po drugie, prawastatyna hamuje wytwarzanie LDL poprzez hamowanie wątrobowej syntezy cholesterolu VLDL, prekursora cholesterolu LDL.
Zarówno u osób zdrowych, jak i u pacjentów z hipercholesterolemią sól sodowa prawastatyny obniżała następujące wartości lipidów: cholesterol całkowity, cholesterol LDL, apolipoproteinę B, cholesterol VLDL i triglicerydy; podczas gdy cholesterol HDL i apolipoproteina A były podwyższone.
Skuteczność kliniczna
Profilaktyka pierwotna
The West of Scotland Coronary Prevention Study (WOSCOPS) było randomizowanym, podwójnie ślepym, kontrolowanym placebo badaniem klinicznym z udziałem 6595 mężczyzn w wieku od 45 do 64 lat z umiarkowaną do ciężkiej hipercholesterolemią (cholesterol LDL = 155 & -; 232 mg / dl). 4,0 & -; 6,0 mmol/l]) i bez zawału mięśnia sercowego w wywiadzie, leczeni przez średni czas trwania 4,8 roku dawką 40 mg raz na dobę prawastatyny lub placebo jako dodatek do diety. U pacjentów leczonych prawastatyną wyniki wykazały:
- zmniejszenie ryzyka zgonu z powodu choroby niedokrwiennej serca i zawału serca niezakończonego zgonem (względna redukcja ryzyka RRR wyniosła 31%; p = 0,0001 z bezwzględnym ryzykiem 7,9% w grupie placebo i 5, 5% u pacjentów leczonych z prawastatyną); wpływ na częstość tych skumulowanych zdarzeń sercowo-naczyniowych był widoczny już po sześciu miesiącach leczenia;
- zmniejszenie całkowitej liczby zgonów z powodu incydentu sercowo-naczyniowego (RRR 32%; p = 0,03);
- że biorąc pod uwagę czynniki ryzyka, RRR zgonów ze wszystkich przyczyn wynosi 24% (p = 0,039) również wśród pacjentów leczonych prawastatyną;
- zmniejszenie względnego ryzyka poddania chorego zabiegom rewaskularyzacji mięśnia sercowego (pomostowanie aortalno-wieńcowe lub angioplastyka wieńcowa) o 37% (p = 0,009) oraz koronarografii o 31% (p = 0,007).
Korzyść z leczenia według powyższych kryteriów nie jest znana u pacjentów powyżej 65 roku życia, ponieważ nie mogła zostać włączona do badania.
Biorąc pod uwagę brak danych dotyczących pacjentów z hipercholesterolemią związaną ze stężeniem triglicerydów powyżej 5,3 g/l (6 mmol/l) po 8-tygodniowej diecie, w tym badaniu nie ustalono korzyści z leczenia prawastatyną.
Profilaktyka wtórna
Długoterminowa interwencja z prawastatyną w chorobie niedokrwiennej (LIPID) była wieloośrodkowym, randomizowanym, podwójnie zaślepionym, kontrolowanym placebo badaniem porównującym działanie prawastatyny (40 mg raz na dobę) z placebo u 9014 pacjentów w wieku od 31 do 75 lat. wiek, średni czas trwania 5,6 lat, z prawidłowym do wysokiego cholesterolu (wyjściowy cholesterol całkowity = 155 & -; 271 mg/dl [4,0 & -; 7,0 mmol/l], średni cholesterol całkowity = 219 mg/dl [5,66 mmol/l] / l]) i ze zmiennym poziomem triglicerydów do 443 mg / dl [5,0 mmol / l] oraz z przebytym zawałem mięśnia sercowego lub niestabilną dusznicą bolesną w ciągu ostatnich 3 i 36 miesięcy. Leczenie prawastatyną znacząco zmniejszyło względne ryzyko zgonu z powodu choroby wieńcowej serca o 24% (p = 0,0004, przy bezwzględnym ryzyku 6,4% w grupie placebo i 5,3% u pacjentów leczonych prawastatyną), względne ryzyko incydentów wieńcowych ( zgon z powodu choroby wieńcowej lub niezakończonego zgonem zawału mięśnia sercowego) o 24% (p
- zmniejszenie względnego ryzyka zgonu ze wszystkich przyczyn o 23% (p. sercowo-naczyniowe o 25% (p
- zmniejszenie względnego ryzyka zastosowania zabiegów rewaskularyzacji mięśnia sercowego (pomostowanie aortalno-wieńcowe lub przezskórna angioplastyka wieńcowa) o 20% (p
- 19% zmniejszenie względnego ryzyka udaru (p = 0,048).
Badanie „Cholesterol and Recurrent Events” (CARE) było randomizowanym, podwójnie ślepym, kontrolowanym placebo badaniem, w którym porównywano wpływ prawastatyny (40 mg raz na dobę) na zgon z powodu choroby wieńcowej i zawału mięśnia sercowego. średnia 4,9 roku u 4159 pacjentów w wieku od 21 do 75 lat z prawidłowym
- częstość występowania nawracających zdarzeń wieńcowych (zgon z powodu choroby wieńcowej serca lub zawał serca niezakończony zgonem) wynosi 24% (p = 0,003, placebo 13,3%, prawastatyna 10,4%);
- względne ryzyko zastosowania zabiegów rewaskularyzacyjnych (pomostowanie aortalno-wieńcowe lub przezskórna angioplastyka wieńcowa) wynosi 27% (p
Względne ryzyko udaru również zmniejszyło się o 32% (p = 0,032), a ryzyko udaru lub przemijającego napadu niedokrwiennego (TIA) łącznie o 27% (p = 0,02).
Korzyść z leczenia według powyższych kryteriów nie jest znana u pacjentów powyżej 75. roku życia, ponieważ nie mogła zostać uwzględniona w badaniach CARE i LIPID.
W przypadku braku danych dotyczących pacjentów z hipercholesterolemią ze stężeniem triglicerydów większym niż 3,5 g/l (4 mmol/l) lub wyższym niż 4,45 g/l (5 mmol/l) odpowiednio w badaniach CARE i LIPID, po 4- lub 8 -tygodniowy schemat diety, nie ustalono korzyści z leczenia prawastatyną u tych pacjentów.
W badaniach klinicznych CARE i LIPID około 80% pacjentów przyjmowało kwas acetylosalicylowy w ramach leczenia.
Przeszczep serca i nerki
Skuteczność prawastatyny u pacjentów leczonych lekami immunosupresyjnymi po:
• przeszczep serca oceniano w prospektywnym, randomizowanym i kontrolowanym badaniu (n = 97). Pacjenci byli leczeni jednocześnie prawastatyną (20 i 40 mg) lub mniej oraz standardowym reżimem immunosupresyjnym cyklosporyną, prednizonem i azatiopryną. Leczenie prawastatyną znacząco zmniejszyło częstość występowania odrzucenia serca z zaburzeniami hemodynamicznymi w ciągu jednego roku, wydłużyło przeżycie do jednego roku (p = 0,025) i obniżyło ryzyko choroby wieńcowej podczas przeszczepu, co wykazano w angiografii i sekcji zwłok (p = 0,049 ).
• przeszczep nerki oceniano w prospektywnym, niekontrolowanym, nierandomizowanym badaniu (n = 48) trwającym 4 miesiące. Pacjenci byli leczeni jednocześnie prawastatyną (20 mg) lub mniej oraz standardowym immunosupresyjnym schematem cyklosporyny i prednizonu.
U pacjentów po przeszczepieniu nerki prawastatyna znacząco zmniejszyła zarówno częstość występowania wielokrotnych epizodów odrzucenia, częstość epizodów ostrego odrzucania potwierdzonych biopsją, jak i stosowanie przerywanych wstrzyknięć zarówno prednizolonu, jak i Muromonabu-CD3.
05.2 "Właściwości farmakokinetyczne -
Wchłanianie
Prawastatyna jest podawana doustnie w postaci aktywnej. Jest szybko wchłaniany, a maksymalne stężenie w surowicy osiągane jest 1 i 1,5 godziny po spożyciu.Średnio 34% dawki doustnej jest wchłaniane, przy bezwzględnej biodostępności 17%.
Obecność pokarmu w przewodzie pokarmowym prowadzi do zmniejszenia biodostępności, ale działanie prawastatyny na obniżenie cholesterolu jest takie samo niezależnie od tego, czy jest przyjmowana z pokarmem, czy bez.
Po wchłonięciu 66% prawastatyny ulega pierwszej ekstrakcji z krążenia w wątrobie, która jest głównym miejscem jej działania oraz głównym miejscem syntezy i eliminacji cholesterolu LDL. in vitro wykazali, że prawastatyna jest transportowana do hepatocytów oraz, w znacznie mniejszym stopniu, do innych komórek.
W świetle tego znacznego pierwszego przejścia przez wątrobę, stężenia prawastatyny w osoczu mają jedynie ograniczoną wartość w przewidywaniu działania hipolipemizującego.
Stężenia w osoczu są proporcjonalne do podawanych dawek.
Dystrybucja
Około 50% krążącej prawastatyny wiąże się z białkami osocza.
Objętość dystrybucji wynosi około 0,5 l/kg.
Niewielka ilość prawastatyny przenika do mleka ludzkiego.
Metabolizm i eliminacja
Prawastatyna nie jest znacząco metabolizowana przez cytochrom P450 ani nie wydaje się być substratem lub inhibitorem glikoproteiny P, ale raczej substratem innych białek transportowych.
Po podaniu doustnym 20% dawki początkowej jest wydalane z moczem, a 70% z kałem. Okres półtrwania doustnej prawastatyny w fazie eliminacji z osocza wynosi od półtorej do dwóch godzin.
Po podaniu dożylnym 47% dawki jest wydalane przez nerki, a 53% przez wydalanie z żółcią i biotransformację. Głównym produktem rozkładu prawastatyny jest izomeryczny metabolit 3-α-hydroksy. Metabolit ten posiada jedną dziesiątą do jednej czterdziestej aktywności hamującej reduktazę HMG-CoA związku macierzystego.
Klirens ogólnoustrojowy prawastatyny wynosi 0,81 l/h/kg, a klirens nerkowy 0,38 l/h/kg, co wskazuje na wydzielanie kanalikowe.
Zagrożone populacje
Niewydolność wątroby: Ogólnoustrojowa ekspozycja na prawastatynę i jej metabolity u pacjentów z alkoholową marskością wątroby jest zwiększona o około 50% w porównaniu do pacjentów z prawidłową czynnością wątroby.
Niewydolność nerek: nie stwierdzono istotnych zmian u pacjentów z łagodną niewydolnością nerek. Jednak ciężka i umiarkowana niewydolność nerek może prowadzić do dwukrotnego zwiększenia ogólnoustrojowej ekspozycji na prawastatynę i jej metabolity.
05.3 Przedkliniczne dane o bezpieczeństwie -
Na podstawie konwencjonalnych badań farmakologicznych dotyczących bezpieczeństwa, toksyczności po podaniu wielokrotnym i toksycznego wpływu na reprodukcję, nie ma innych zagrożeń dla pacjenta niż oczekiwane ze względu na farmakologiczny mechanizm działania.
Badania nad wielokrotnymi dawkami wskazują, że prawastatyna może wywoływać różne stopnie hepatotoksyczności i miopatii; ogólnie rzecz biorąc, istotny wpływ na te tkanki był widoczny tylko przy dawkach 50-krotnie lub większych od maksymalnej dawki dla człowieka wyrażonej w mg/kg.
W studiach in vitro oraz in vivo toksykologii genetycznej nie znaleziono dowodów na potencjał mutagenny.
W 2-letnim badaniu rakotwórczości na myszach stosujących prawastatynę w dawkach 250 i 500 mg/kg/dobę (≥310-krotność maksymalnej dawki u ludzi wyrażonej w mg/kg) stwierdzono statystycznie istotne zwiększenie częstości występowania raka wątrobowokomórkowego u samców i samic oraz , tylko u kobiet, gruczolaków płuc. W 2-letnim badaniu rakotwórczości u szczurów, przy dawce 100 mg/kg/dobę (125-krotność maksymalnej dawki u ludzi w mg/kg) wykazano statystycznie istotny wzrost częstości występowania raka wątrobowokomórkowego tylko u samców.
06.0 INFORMACJE FARMACEUTYCZNE -
06.1 Substancje pomocnicze -
Laktoza jednowodna, poliwinylopirolidon, celuloza mikrokrystaliczna, kroskarmeloza sodowa, stearynian magnezu, tlenek magnezu, żółty tlenek żelaza (E172).
06.2 Niezgodność "-
Nieistotne.
06.3 Okres ważności "-
2 lata.
06.4 Specjalne środki ostrożności przy przechowywaniu -
Przechowywać w temperaturze nieprzekraczającej 30°C.
Przechowywać w oryginalnym pojemniku
06.5 Rodzaj opakowania bezpośredniego i zawartość opakowania -
Blister zawierający 10 tabletek po 20 mg.
06.6 Instrukcje użytkowania i obsługi -
Brak specjalnych instrukcji.
07.0 POSIADACZ „POZWOLENIA NA DOPUSZCZENIE DO OBROTU” -
PODPIS. S.p.A., Via di Scandicci 37 - Florencja
08.0 NUMER POZWOLENIA NA DOPUSZCZENIE DO OBROTU -
A.I.C. Nr 027786021
09.0 DATA PIERWSZEGO ZEZWOLENIA LUB PRZEDŁUŻENIA ZEZWOLENIA -
Data pierwszego zezwolenia: 1 marca 1993 r.
Data ostatniego przedłużenia: 1 marca 2008 r.
10.0 DATA ZMIAN TEKSTU -
maj 2016